Clear Sky Science · de
Risiko für Reizdarmsyndrom bei Patienten mit Hidradenitis suppurativa: eine global-federierte, multizentrische Kohortenstudie
Wenn Hautprobleme mit Darmproblemen verknüpft sind
Viele Menschen betrachten Hautausschläge und Bauchschmerzen als völlig getrennte Probleme. Diese Studie legt nahe, dass sie manchmal miteinander verbunden sein können. Untersucht wird eine schmerzhafte, langwierige Hauterkrankung namens Hidradenitis suppurativa (HS) und die Frage, ob Betroffene später häufiger ein Reizdarmsyndrom (RDS) entwickeln—eine häufige Ursache für anhaltende Bauchschmerzen und Stuhlgangsveränderungen. Das Verständnis dieser Verbindung könnte Patienten und Ärztinnen und Ärzten helfen, Darmprobleme früher zu erkennen und die ganze Person zu behandeln, nicht nur ein Organ isoliert.
Eine schmerzhafte Hauterkrankung mit versteckter Reichweite
HS verursacht wiederkehrende Knoten, Abszesse und eiweißführende Fistelgänge in Bereichen wie Achseln und Leiste. Diese Schübe sind nicht nur körperlich schmerzhaft; sie beeinträchtigen auch Stimmung, Arbeit und Beziehungen. In den letzten zehn Jahren haben Forschende erkannt, dass HS mehr ist als ein lokal begrenztes Hautproblem. Dasselbe überaktive Immunsystem, das Haarfollikel und Schweißdrüsen in der Haut entzündet, kann auch andere Organe stören und zu Erkrankungen wie Gelenkproblemen, Stoffwechselstörungen und möglicherweise auch Darmkrankheiten beitragen.
Was ist das Reizdarmsyndrom?
Das RDS zählt zu den häufigsten Verdauungsbeschwerden weltweit. Menschen mit RDS haben wiederholt Bauchschmerzen, Blähungen sowie Durchfall, Verstopfung oder beides, obwohl Standardtests häufig keinen offensichtlichen Schaden am Darm zeigen. Wissenschaftler vermuten, dass RDS aus einem Zusammenspiel mehrerer Faktoren entsteht: niedriggradiger Entzündung, Veränderungen der Darmmikrobiota, einer durchlässigeren Darmschleimhaut, die Reizstoffe in den Körper gelangen lässt, und einer empfindlichen „Gehirn–Darm“-Kommunikation, die Schmerzsignale verstärkt.
Millionen medizinischer Datensätze verfolgen
Um zu prüfen, ob HS das Risiko erhöht, ein RDS zu entwickeln, nutzten die Forschenden ein riesiges Netzwerk elektronischer Gesundheitsakten in den USA mit etwa 100 Millionen Patienten. Sie identifizierten mehr als 119.000 erwachsene HS-Patienten, die zwischen 2005 und 2023 behandelt wurden, und verglichen jeden von ihnen mit einer ähnlichen Person ohne HS. Bei der Zuordnung wurden Alter, Geschlecht, ethnische Herkunft, Körpergewicht, psychische Diagnosen und andere Erkrankungen berücksichtigt, sodass die beiden Gruppen bis auf das Vorhandensein von HS möglichst vergleichbar waren. Personen, die bereits an RDS oder Krebs litten, wurden ausgeschlossen; anschließend beobachtete das Team die Teilnehmer bis zu 15 Jahre, um zu ermitteln, bei wem später ein RDS diagnostiziert wurde.
Erhöhtes Darmrisiko bei Menschen mit HS
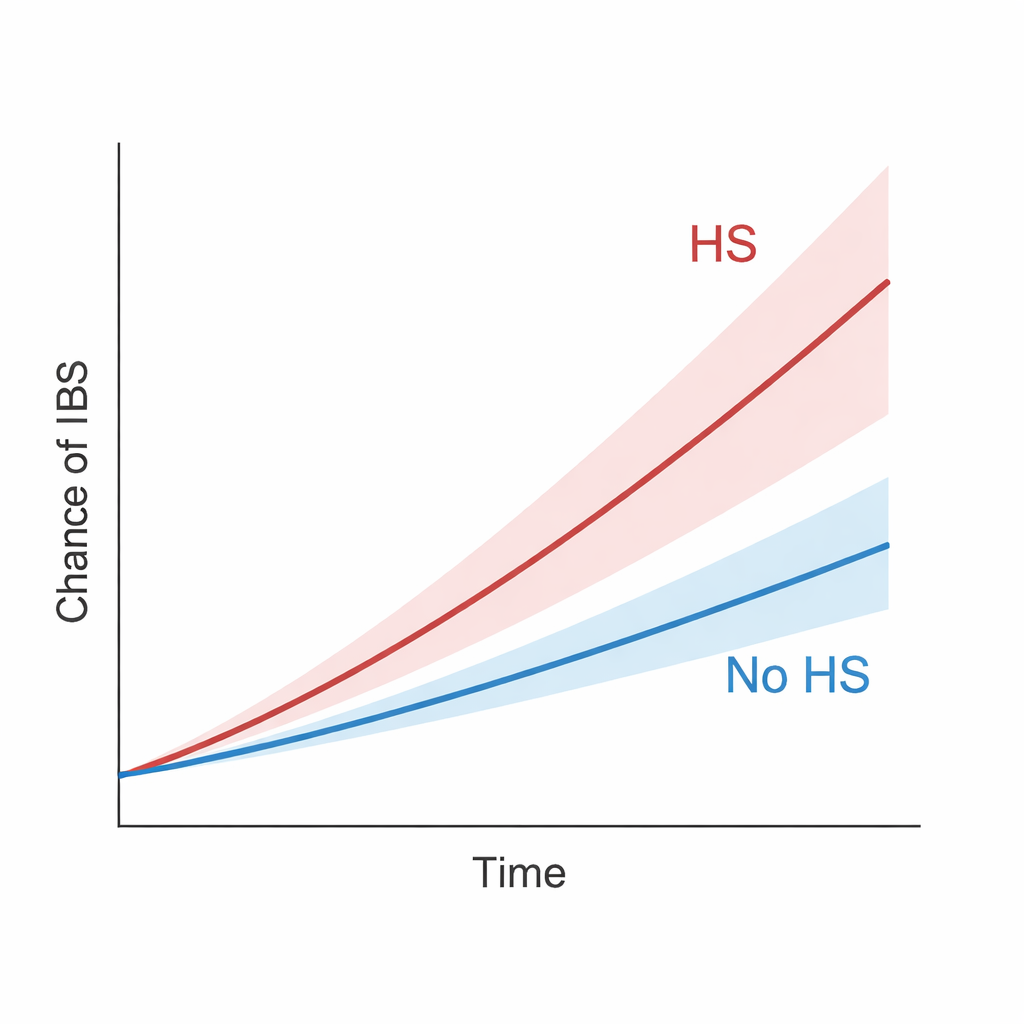
Über die lange Nachverfolgungszeit entwickelten Personen mit HS häufiger ein RDS als die jeweils zugeordneten Personen ohne HS. Insgesamt war HS mit etwa 42 Prozent höherem Risiko für RDS verbunden. Der Unterschied zwischen den Gruppen wuchs über die Zeit stetig, was darauf hindeutet, dass es sich nicht nur um eine kurzzeitige Schwankung handelte. Dieses Muster blieb bestehen, selbst als die Forschenden strengere Kriterien anlegten, etwa indem sie RDS-Fälle in den ersten ein bis drei Jahren nach HS-Diagnose ausschlossen oder HS so umdefinierten, dass nur eindeutig dokumentierte oder schwere Fälle erfasst wurden. Tatsächlich hatten Personen mit so schwerer HS, dass Krankenhausaufenthalte oder operative Eingriffe nötig waren, ein besonders hohes RDS-Risiko. Verglich man HS-Patienten mit Menschen, die an Psoriasis leiden—einer anderen chronischen entzündlichen Hauterkrankung, die bereits mit RDS in Verbindung gebracht wurde—, zeigte die HS-Gruppe dennoch ein höheres RDS-Risiko, was auf ein zusätzliches, spezifisches Risiko hindeutet.
Wer ist besonders betroffen?
Das erhöhte RDS-Risiko trat sowohl bei Männern als auch bei Frauen mit HS sowie bei jüngeren und älteren Erwachsenen auf. Besonders ausgeprägt war es jedoch bei Personen ab 65 Jahren: Sie hatten mehr als ein doppelt so hohes Risiko für RDS im Vergleich zu gleichaltrigen Menschen ohne HS. Die Autorinnen und Autoren vermuten, dass gemeinsame biologische Mechanismen diese Verbindung erklären können: veränderte Haut- und Darmmikrobiota, ein chronisch aktiviertes Immunsystem und eine geschwächte Barrierefunktion sowohl der Haut als auch des Darms, die das Eindringen von Reizstoffen erleichtert. Emotionaler Stress, Schmerz und wiederholte Antibiotikagaben—häufige Begleiterscheinungen in der HS-Behandlung—könnten ebenfalls beitragen, indem sie die Darmflora und die Gehirn–Darm–Haut-Achse beeinflussen.
Was bedeutet das für Patientinnen und Patienten?
Für Menschen mit HS ist die Botschaft der Studie nicht, dass ein RDS unvermeidlich ist, sondern dass es wahrscheinlicher ist und wachsam beobachtet werden sollte. Ärztinnen und Ärzte, die HS-Patienten betreuen, könnten überlegen, gezielt nach anhaltenden Bauchschmerzen, Blähungen oder plötzlichen Stuhlgangsveränderungen zu fragen und bei Bedarf frühzeitig eine Abklärung zu veranlassen. Eine frühere Erkennung des RDS kann zu besserer Symptomkontrolle durch Ernährung, Medikamente und Stressmanagement führen. Insgesamt tragen diese Ergebnisse zu einer wachsenden Sichtweise von HS als Systemerkrankung bei und regen zu weiterer Forschung an, wie Haut, Darm, Immunsystem und Psyche miteinander interagieren—und wie die Behandlung eines Teils dieses Netzwerks die anderen verbessern könnte.
Zitation: Chang, HC., Hsu, YH., Chen, SJ. et al. Risk of irritable bowel syndrome in patients with hidradenitis suppurativa: a global-federated, multicenter cohort study. Sci Rep 16, 7157 (2026). https://doi.org/10.1038/s41598-026-38442-6
Schlüsselwörter: hidradenitis suppurativa, reizdarmsyndrom, Haut-Darm-Achse, chronische Entzündung, Komorbiditäten