Clear Sky Science · de
Entwicklung eines Nomogramms zur Vorhersage der Mortalität im Krankenhaus von Traumapatienten auf der Intensivstation: Eine Analyse der MIMIC‑IV‑Datenbank
Warum die Vorhersage von Traumaschicksalen wichtig ist
Schwere Verletzungen durch Unfälle, Stürze oder Gewalt führen häufig auf die Intensivstation, wo Ärztinnen und Ärzte rasche Entscheidungen mit begrenzten Informationen treffen müssen. Angehörige möchten wissen: Wird ihr(e) Liebste(r) es überstehen? Diese Studie nutzte eine große US‑Krankenhausdatenbank, um ein einfaches Werkzeug für die Krankenbettenseite zu entwickeln, das Ärzten hilft, das Risiko eines Krankenhaussterbens bei erwachsenen Traumapatienten auf der Intensivstation anhand weniger routinemäßig gemessener Faktoren abzuschätzen.
Suche nach Mustern in Tausenden von ITS‑Fällen
Um herauszufinden, welche Faktoren tatsächlich relevant sind, griffen die Forschenden auf MIMIC‑IV zu, eine öffentliche Datenbank mit detaillierten Aufzeichnungen zu mehr als 50.000 Intensivaufenthalten. Aus diesem Bestand identifizierten sie 2.205 Erwachsene, die mit traumatischen Verletzungen wie Schädel‑Hirn‑Trauma, Rückenmarksverletzung, Brust‑ und Bauchverletzungen oder schweren Frakturen aufgenommen wurden. Strenge Kriterien wurden angewandt, um nur erste Intensivaufenthalte einzuschließen, extrem kurze oder ungewöhnlich lange Aufnahmen auszuschließen und Datensätze mit fehlenden Schlüsselinformationen zu entfernen. Die Patientinnen und Patienten wurden dann in zwei Gruppen aufgeteilt: etwa 70 % zur Modellentwicklung und 30 % zur Prüfung, ob das Modell auf neuen Fällen funktioniert. 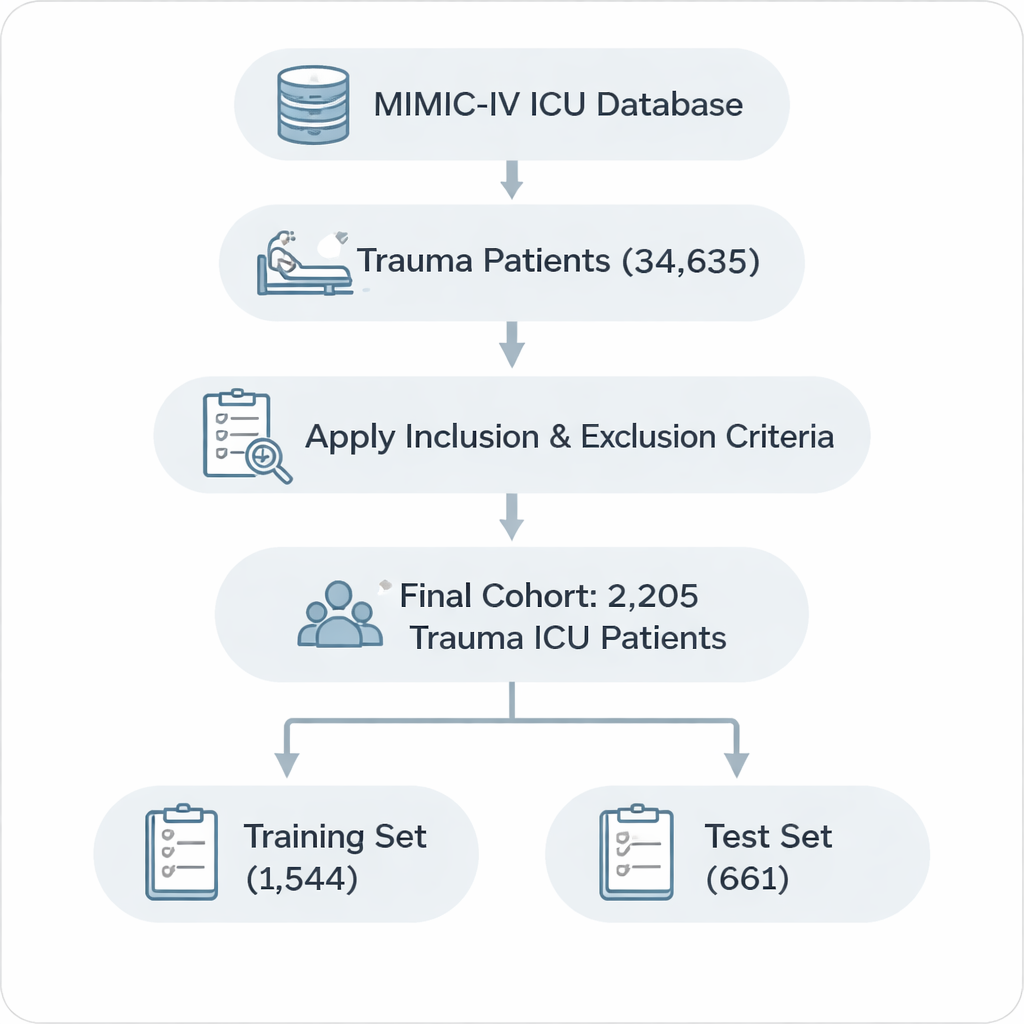
Von Dutzenden Messwerten zu wenigen wichtigen
Moderne Intensivstationen erfassen eine enorme Menge an Daten: Laborwerte, Vitalzeichen, Vorerkrankungen und Scores, die den Schweregrad der Erkrankung zusammenfassen. Das Team begann mit 49 solcher Indikatoren, die innerhalb der ersten 24 Stunden nach Aufnahme gemessen wurden, von Blutwerten und Elektrolyten bis zu chronischen Erkrankungen wie Herzinsuffizienz oder Lebererkrankung. Um ein verwirrendes, überangepasstes Modell zu vermeiden, nutzten sie eine statistische Technik namens LASSO, um diese lange Liste auf die informativsten Prädiktoren zu reduzieren. Eine zweite, traditionellere Analyse prüfte anschließend, welche dieser Kandidaten unabhängig mit dem Überleben bis zur Entlassung verbunden waren.
Sechs alltägliche Messwerte mit großer Aussagekraft
Nach diesem Ausleseprozess blieben nur sechs Faktoren als zentrale Prädiktoren für ein Krankenhaussterben übrig. Zwei stammten aus der Anamnese: Lebererkrankung (Hepatopathie), die das Risiko deutlich erhöhte, und Adipositas, die — etwas überraschend — mit geringerem Risiko verbunden war, was dem in anderen Trauma‑Studien beobachteten „Adipositas‑Paradoxon“ entspricht. Drei waren einfache Labor‑ oder Bettseitenmessungen: der Chloridspiegel im Blut, die Körpertemperatur und die Leukozytenzahl, die Entzündungen und mögliche Infektionen widerspiegelt. Der letzte Faktor war der Acute Physiology Score III (APS III), ein zusammengesetzter Wert, der die allgemeine Schwere der Erkrankung erfasst; in dieser Studie hatte er den größten Einfluss auf das vorhergesagte Risiko.
Statistik in ein praktisches Werkzeug für die Bettseite übertragen
Um diese Erkenntnisse nutzbar zu machen, entwickelten die Forschenden ein Nomogramm — eine visuelle Skala, mit der Ärztinnen und Ärzte Punkte für jeden der sechs Faktoren aufsummieren und die geschätzte Wahrscheinlichkeit eines Krankenhaussterbens ablesen können. Sie überprüften dann, wie gut dieses Werkzeug mit der Realität übereinstimmt. Sowohl in der Entwicklungs‑ als auch in der Testgruppe stimmten die Vorhersagen des Modells eng mit den tatsächlichen Ergebnissen überein, und seine Genauigkeit übertraf gängige medizinische Vergleichsmaßstäbe. Zusätzliche Analysen zeigten, dass der Einsatz dieses sechs‑Faktoren‑Werkzeugs mehr klinischen Nutzen bringen würde als die Orientierung an einem einzelnen Indikator, insbesondere wenn Ärzteteams Patienten mit moderatem Sterberisiko identifizieren möchten, die von einer aggressiveren Behandlung profitieren könnten. 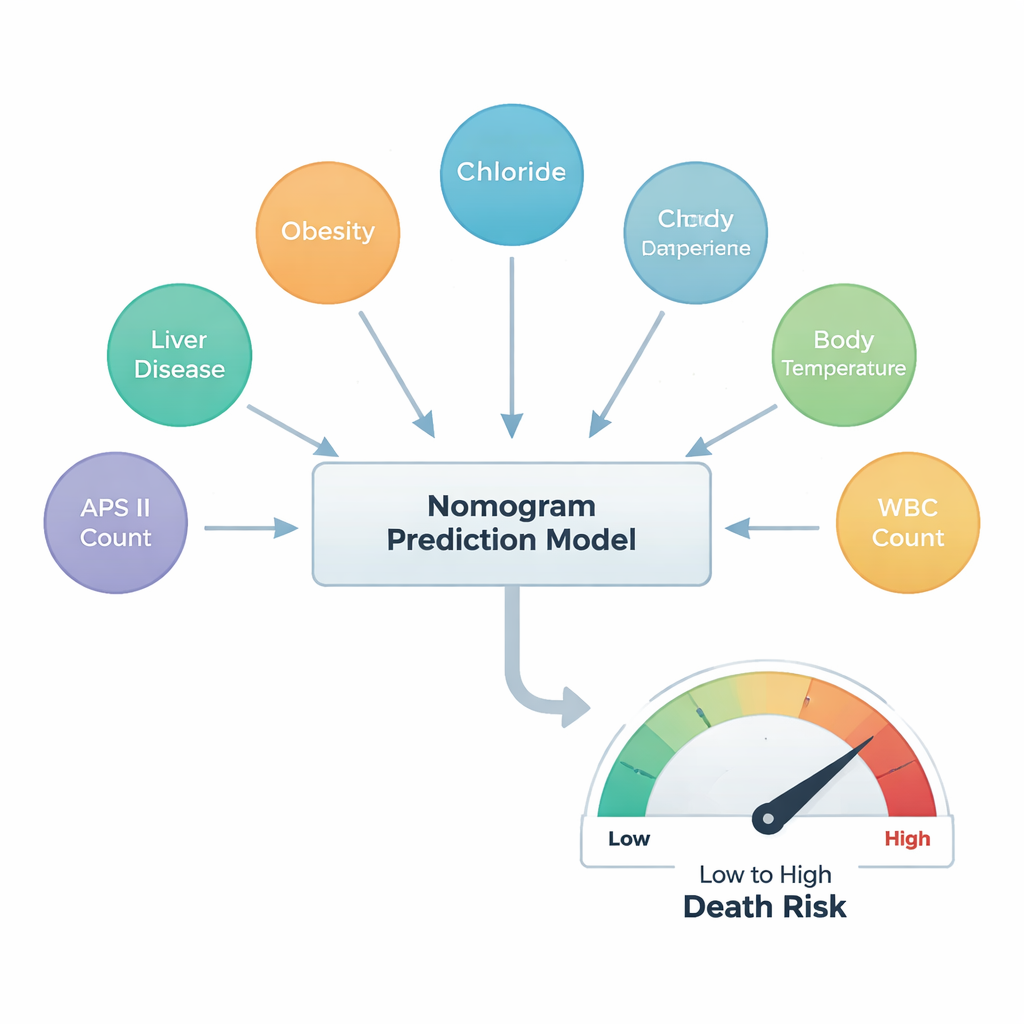
Was das für Patientinnen, Patienten und ihre Familien bedeutet
Für Menschen mit schweren Traumata kann kein Modell ein individuelles Ergebnis garantieren, und die Autorinnen und Autoren betonen, dass ihre Arbeit aus einem einzigen Krankenhaussystem stammt und noch an anderen Orten validiert werden muss. Dennoch zeigt die Studie, dass eine kurze Liste vertrauter ITS‑Messgrößen — Lebererkrankung, Adipositas, Chloridspiegel, Körpertemperatur, Leukozyten und ein allgemeiner Erkrankungsscore — zusammen ein überraschend klares Bild der Überlebenswahrscheinlichkeit liefern kann. Klug eingesetzt könnte diese einfache Darstellung Intensivteams bei der Priorisierung von Behandlungen, der klareren Kommunikation mit Familien und der Planung künftiger Studien zur Verbesserung der Traumaversorgung unterstützen.
Zitation: Zeng, Y., Tan, N., He, X. et al. Development of a nomogram to predict in-hospital mortality of trauma patients in the ICU: an analysis of the MIMIC-IV database. Sci Rep 16, 6802 (2026). https://doi.org/10.1038/s41598-026-38251-x
Schlüsselwörter: Trauma‑ICU, Sterblichkeitsvorhersage, Risikoskala, Intensivmedizin, MIMIC‑IV