Clear Sky Science · de
Integrative bioinformatische Analysen von Genen im Zusammenhang mit mitochondrialer Dysfunktion bei humaner nicht-obstruktiver Azoospermie
Warum diese Forschung für Männer und Familien wichtig ist
Viele Paare mit Kinderwunsch stellen schließlich fest, dass die Ursache in der vollständigen Abwesenheit von Spermien im Samen des Mannes liegt — einem Zustand, der als nicht-obstruktive Azoospermie bezeichnet wird. Für diese Männer sind die Optionen begrenzt und beinhalten oft schmerzhafte Eingriffe am Hoden mit unsicheren Ergebnissen. Diese Studie stellt eine grundlegende Frage: Könnten winzige Zellstrukturen, die Mitochondrien – oft als „Kraftwerke“ der Zelle bezeichnet – der Schlüssel dazu sein, dieses schwere Form der männlichen Unfruchtbarkeit zu verstehen, zu diagnostizieren und möglicherweise zu behandeln?
Die schwerste Form der männlichen Unfruchtbarkeit
Nicht-obstruktive Azoospermie (NOA) ist die gravierendste Diagnose bei männlicher Unfruchtbarkeit. Anders als bei obstruktiven Fällen, in denen Spermien hergestellt, aber am Austreten gehindert werden, produzieren Männer mit NOA häufig überhaupt keine funktionsfähigen Spermien. Die derzeitige Behandlung stützt sich meist auf mikroskopische Operationen am Hoden, um seltene Spermieninseln zu finden, doch weniger als die Hälfte der Patienten profitiert davon. Selbst wenn Spermien gefunden werden, können zugrunde liegende Defekte Behandlungen zum Scheitern bringen oder die Sorge erhöhen, Probleme an zukünftige Kinder weiterzugeben. Trotz der Tragweite bleibt in etwa der Hälfte der NOA-Fälle die Ursache unbekannt. Die Autoren dieser Arbeit wollten daher über Hormone und Chromosomen hinausblicken und untersuchen, ob das Energiesystem der Zelle in den Hoden dieser Männer versagt.
Auf der Suche nach Mustern in Tausenden von Genen
Moderne Genchips können die Aktivität von Tausenden Genen gleichzeitig messen. Die Forschenden sammelten drei vorhandene Datensätze von Hodengewebe von Männern mit NOA und von Männern mit normaler Spermienproduktion. Mittels Bioinformatik — fortgeschrittener computerbasierter Analyse biologischer Daten — verglichen sie, welche Gene bei NOA hoch- oder herunterreguliert sind. Anschließend konzentrierten sie sich speziell auf Gene mit Bezug zu Mitochondrien. Durch Abgleich ihrer Ergebnisse mit einer kuratierten Liste mitochondrialer Gene identifizierten sie 35 Gene, deren Verhalten darauf hindeutet, dass die mitochondriale Funktion bei NOA gestört ist. Netzwerk-Analysen, die aufzeigen, wie Proteine miteinander interagieren, zeigten, dass einige dieser Gene zentrale „Hubs“ bilden und wichtige Energie- und Überlebensprozesse in spermienbildenden Zellen koordinieren.
Sechs Schlüsselfaktoren und ein potenzieller test ohne Blutentnahme
Unter den 35 Genen im Zusammenhang mit mitochondrialer Dysfunktion stachen sechs wiederholt als Hubs hervor: COX7A1, COX7A2, COX7B2, MRPS15, AURKAIP1 und PDHA2. Diese Gene unterstützen die mitochondriale Energieproduktion, steuern Zellteilungen und managen Stressreaktionen. In Hodengewebeproben zusätzlicher Patienten bestätigte das Team, dass eines dieser Gene, COX7A1, bei NOA erhöht ist, während die anderen reduziert waren. Mit vier der stärksten Kandidaten — COX7A1, COX7A2, MRPS15 und AURKAIP1 — bauten sie ein statistisches Modell, das NOA-Gewebe in vorhandenen Datensätzen mit hoher Genauigkeit von normalem Gewebe unterscheiden konnte. Obwohl diese Arbeit an Hodengewebe durchgeführt wurde, besteht das langfristige Ziel darin, solche Genpanels auf leichter zugängliche Proben wie semenabgeleitete Zellen oder Vesikel zu übertragen, die eines Tages Ärzten helfen könnten, Patienten zu screenen, bevor eine Biopsie in Betracht gezogen wird.
Immunzellen und Steuerungsmechanismen im Hintergrund
Über die Gene hinaus untersuchte die Studie, wie diese mitochondrialen Gene reguliert werden könnten und wie das Immunsystem beteiligt sein könnte. Die Autorinnen und Autoren sagten kleine Regulationsmoleküle (Mikro-RNAs) und Transkriptionsfaktoren voraus, die als Ein-/Ausschalter für die sechs Hub-Gene fungieren könnten, und skizzierten so ein komplexes Kontrollnetzwerk, das zukünftige Laborexperimente prüfen können. Sie analysierten außerdem die Zusammensetzung der Immunzellen im Hodengewebe. Männer mit NOA zeigten höhere Anteile bestimmter T-Zellen und ruhender Mastzellen sowie weniger naive B-Zellen und Neutrophile, was auf subtile Immunungleichgewichte in der Hodenumgebung hinweist. Zusammengenommen deuten diese Befunde darauf hin, dass versagende Energieproduktion, gestörte Zellregulation und veränderte lokale Immunantworten zusammenlaufen und die Samenbildung stören können.
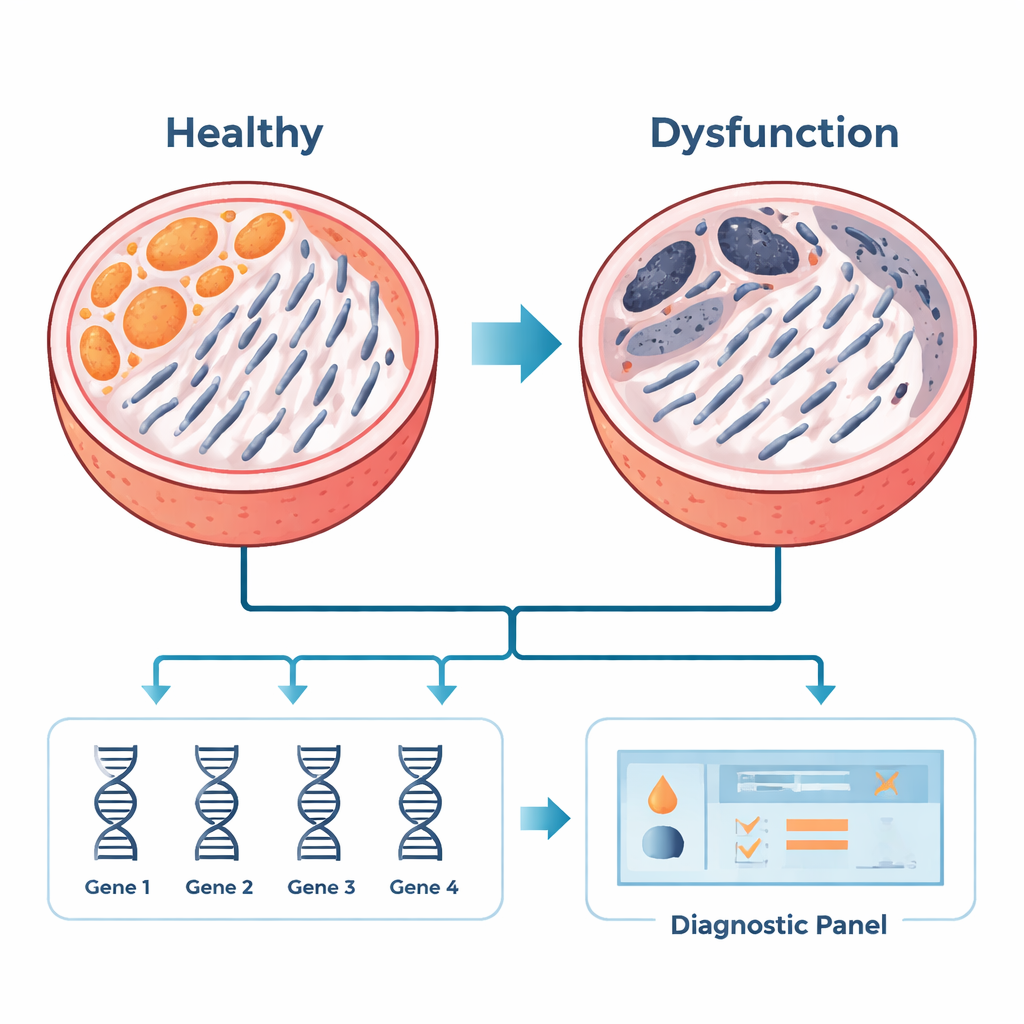
Was das für Patientinnen und Patienten sowie die zukünftige Versorgung bedeutet
Für Nicht-Fachleute ist die Kernbotschaft, dass diese Forschung die Mitochondrien — die Kraftwerke der Zelle — als wichtige Akteure bei einer verheerenden Form männlicher Unfruchtbarkeit hervorhebt. Indem sie eine kleine Gruppe von Genen identifizieren, die mit mitochondrialer Gesundheit verknüpft sind, liefert die Studie vielversprechende Ansatzpunkte für neue diagnostische Werkzeuge, die künftig den Bedarf an invasiven Biopsien verringern und die Beratung und Behandlung von Patientinnen und Patienten verbessern könnten. Obwohl die vorliegende Arbeit hauptsächlich auf Computerauswertung und einer kleinen Patientengruppe beruht, legt sie wichtige Grundlagen. Größere klinische Studien und Laboruntersuchungen sind erforderlich, um zu bestätigen, wie diese Gene zum Spermienausfall führen und um diese molekularen Hinweise in praxisrelevante Tests oder Therapien für Männer mit nicht-obstruktiver Azoospermie zu überführen.
Zitation: Liu, Q., Wu, H., You, J. et al. Integrative bioinformatics analyses of mitochondrial dysfunction-related genes in human non-obstructive azoospermia. Sci Rep 16, 7295 (2026). https://doi.org/10.1038/s41598-026-38077-7
Schlüsselwörter: männliche Unfruchtbarkeit, Azoospermie, Mitochondrien, Biomarker, Spermatogenese