Clear Sky Science · de
Auswirkungen der gleichzeitigen Anwendung von Niedrigleistungs-Diodenlaser und leukocyten- und thrombozytenreichem Fibrin auf die Heilung des Gingivagewebes: eine In-vitro-Untersuchung
Schnellere Heilung bei entzündetem Zahnfleisch
Blutendes Zahnfleisch, lockere Zähne und schmerzhafte zahnärztliche Eingriffe haben etwas gemeinsam: Sie hängen davon ab, wie gut das Weichgewebe um unsere Zähne heilen kann. Diese Studie untersucht, ob zwei moderne Hilfsmittel — ein schonender medizinischer Laser und ein spezielles blutbasiertes Gel — zusammenarbeiten können, um die Heilung des Gingivagewebes zu beschleunigen. Ein Verständnis davon könnte eines Tages schnellere Erholung, weniger Schmerzen und bessere langfristige Ergebnisse nach Parodontalbehandlungen oder oralen Operationen bedeuten.
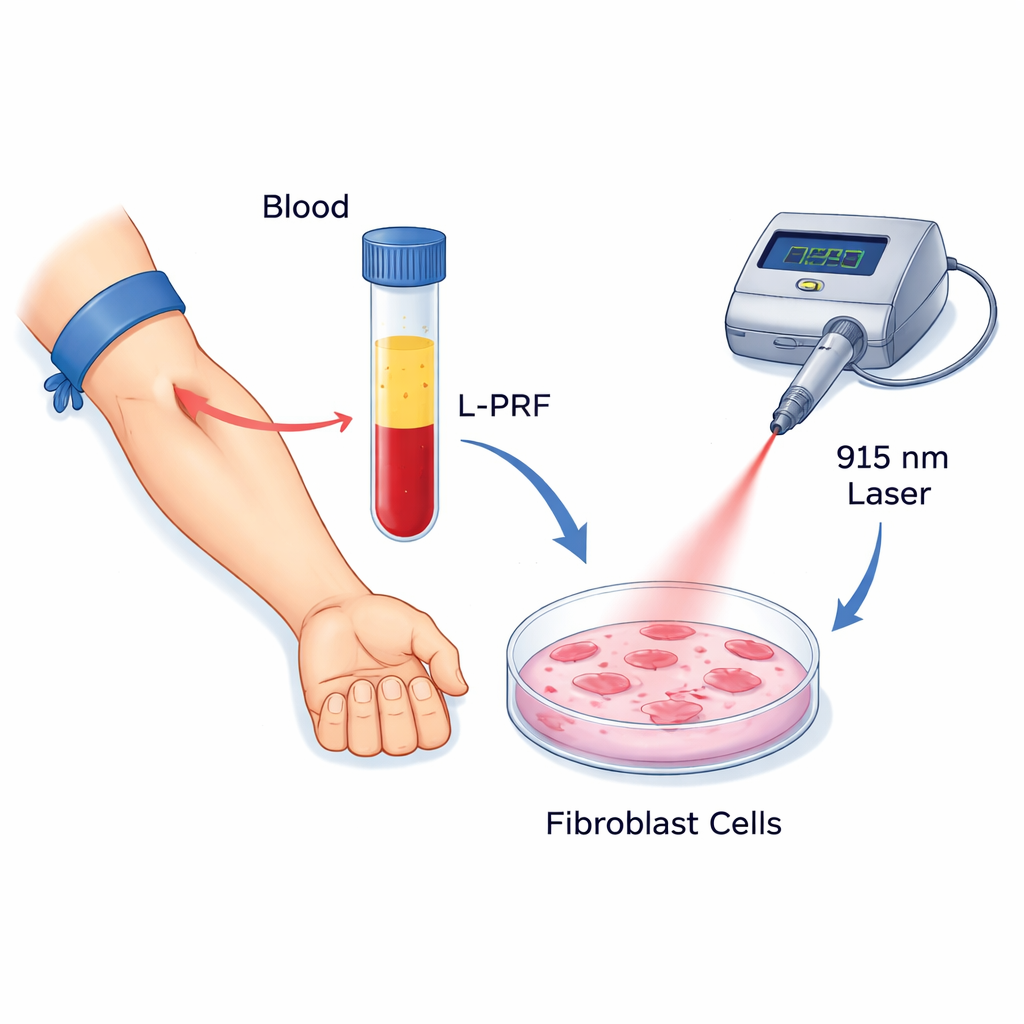
Was unser Zahnfleisch gesund hält
Das Gewebe, das unsere Zähne stützt, das Parodontium, umfasst das Zahnfleisch, das Parodontalligament, die Wurzeloberfläche und den umgebenden Knochen. Wenn eine Parodontalerkrankung oder eine Verletzung auftritt, werden die Fasern und Zellen, die das Zahnfleisch normalerweise an den Zähnen verankern, geschädigt. Die Heilung hängt dann von Fibroblasten ab — den Arbeitspferdezellen, die in den geschädigten Bereich wandern, sich teilen und neues Kollagen bilden, das Strukturprotein, das wie ein Gerüst wirkt. Gleichzeitig müssen neue Blutgefäße wachsen, um das reparierende Gewebe zu versorgen, und alte oder beschädigte Matrix muss umgebaut werden, damit gesundes Gewebe ihren Platz einnehmen kann.
Zwei moderne Helfer: Ein Gel aus Ihrem Blut und ein sanftes Licht
Die Forschenden konzentrierten sich auf zwei vielversprechende Werkzeuge, die Zahnärzte bereits zu nutzen beginnen. Das erste ist leukocyten- und thrombozytenreiches Fibrin (L‑PRF), ein klotzartiges Material, das aus dem eigenen Blut eines Patienten durch Zentrifugation gewonnen wird. Diese klebrige Matrix ist reich an Thrombozyten, weißen Blutkörperchen und Wachstumsfaktoren, die über die Zeit langsam freigesetzt werden und bekanntermaßen Zellwachstum, Zellbewegung und Gewebereparatur fördern. Das zweite Werkzeug ist die Niedrigstufen-Lasertherapie (LLLT), hier appliziert mit einem 915-Nanometer-Diodenlaser. Im Gegensatz zu den leistungsstarken Schnittlasern, die in der Chirurgie verwendet werden, zielt dieses energiearme Licht darauf ab, Zellen sanft zu stimulieren, Entzündungen zu reduzieren und ihre Aktivität zu steigern, ohne Gewebe zu erhitzen oder zu schädigen.
Gingivazellen im Test
Um zu sehen, wie diese beiden Therapien einzeln und kombiniert wirken, züchteten die Wissenschaftler standardisierte humane Gingivafibroblasten im Labor. Sie setzten die Zellen verschiedenen Konzentrationen von L‑PRF und Laserlicht bei mehreren Energiedosen aus und wählten anschließend eine 25%-L‑PRF-Lösung, die das Überleben der Zellen förderte, ohne die Kulturgefäße zu überfüllen. Die Fibroblasten wurden acht Gruppen zugeteilt: keine Behandlung, nur L‑PRF, drei einzelne Lasereinstellungen und die gleichen drei Lasereinstellungen in Kombination mit L‑PRF. Das Team maß, wie viele Zellen überlebten und sich teilten, wie schnell sie über eine künstliche „Kratz“-Wunde migrierten und wie stark sie drei wichtige heilungsbezogene Gene hochregulierten, die mit Gewebsumbau, Kollagenbildung und der Unterstützung von Blutgefäßen in Zusammenhang stehen.
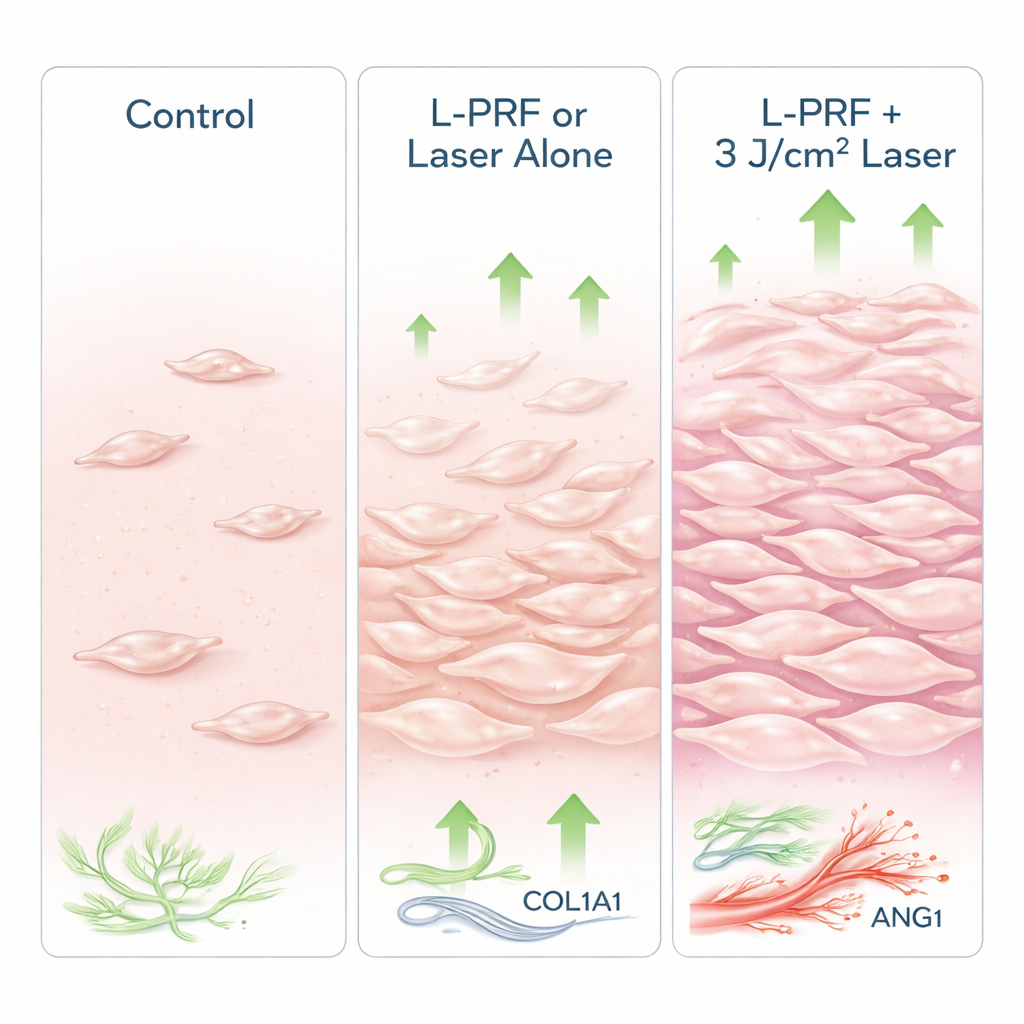
Was geschah, als Licht auf das blutbasierte Gel traf
Sowohl L‑PRF als auch der Laser für sich allein unterstützten die Gingivazellen deutlich im Vergleich zur Nichtbehandlung: Überleben, Wachstum, Bewegung und die Aktivität heilungsbezogener Gene nahmen zu. Als beide kombiniert wurden, verstärkten sich die Vorteile allgemein. Die herausragende Bedingung war L‑PRF kombiniert mit der Laserdosis von 3 J/cm², die die höchste Gesamtzellviabilität und Proliferation erzielte. Diese Kombination löste außerdem den stärksten Anstieg von Genen aus, die mit Kollagenproduktion und Stabilität der Blutgefäße in Verbindung stehen, was auf ein stärkeres, besser organisiertes Reparaturgewebe hindeutet. Interessanterweise bewirkte L‑PRF allein den größten Anstieg eines Umbauregels, der am Abbau alten Kollagens beteiligt ist — nützlich in frühen Phasen der Heilung, aber potenziell schädlich bei Übermaß — was andeutet, dass die kombinierte Behandlung eine ausgewogenere Reaktion liefern könnte.
Was das für Patienten bedeuten könnte
Diese Arbeit wurde in Zellkulturen durchgeführt, nicht am Menschen, sodass sie noch keine zahnärztliche Praxis vorschreiben kann. Die Ergebnisse stützen jedoch eine einfache Botschaft für Laien: Das blutbasierte Gel des Patienten und ein sorgfältig dosierter sanfter Laserstrahl könnten zusammen besser wirken als jeweils allein, um Gingivazellen zum Wachsen und zur Organisation neuen Gewebes anzuregen. Insbesondere die Kombination von L‑PRF mit einer moderaten Laserdosis (3 J/cm²) schien die günstigste Mischung aus Zellwachstum, Bewegung und unterstützenden Heilungssignalen zu liefern. Bestätigen künftige klinische Studien diese Ergebnisse, könnten Zahnärzte diese beiden Werkzeuge kombinieren, um das Zahnfleisch nach Behandlungen von Parodontalerkrankungen oder chirurgischen Eingriffen schneller und komfortabler heilen zu lassen.
Zitation: Nazari, H., Hodjat, M., Saberi, S. et al. Effect of simultaneous application of low-level diode laser and leukocyte platelet-rich fibrin on gingival tissue healing: an in vitro investigation. Sci Rep 16, 7036 (2026). https://doi.org/10.1038/s41598-026-38012-w
Schlüsselwörter: Gingivheilung, Niedrigstleistungs-Lasertherapie, thrombozytenreiches Fibrin, parodontale Regeneration, Gingivafibroblasten