Clear Sky Science · de
Exosomen aus UCMSC lindern die Pathogenese des Trockenen Auges durch Modulation von Neutrophilen im Th17/Treg-Gleichgewicht
Warum trockene, gereizte Augen mehr als nur lästig sind
Millionen Menschen, vor allem ältere Frauen und Intensivnutzer von Bildschirmen, leben mit trockenen, brennenden oder körnigen Augen. Wir greifen oft zu künstlichen Tränen, die nur kurz Linderung bringen und wenig gegen die zugrunde liegende Entzündung bewirken. Diese Studie untersucht eine neue, zellfreie Therapie aus winzigen Partikeln, die von Stammzellen der Nabelschnur freigesetzt werden, und fragt, ob sie nicht nur Symptome lindern, sondern auch das immunologische Ungleichgewicht korrigieren können, das das Trockene-Auge-Syndrom antreibt.
Ein neuer Blick auf die Ursachen des Trockenen Auges
Das Trockene-Auge-Syndrom wird heute als chronische Immunerkrankung der Augenoberfläche verstanden, nicht nur als ein Problem von „zu wenig Tränen“. Bei Betroffenen ist das Gleichgewicht der Immunzellen gestört: proinflammatorische T-Helferzellen vom Typ 17 (Th17), die Entzündungen antreiben, werden häufiger, während regulatorische T-Zellen (Tregs), die als Friedenswächter dienen, reduziert sind. Dieses Ungleichgewicht zusammen mit gestörter Tränenproduktion führt zu einem instabilen Tränenfilm und Schädigung der klaren Augenoberfläche. Standardbehandlungen wie künstliche Tränen, Steroide und immunsuppressive Augentropfen können Symptome lindern, haben aber oft Nebenwirkungen und setzen dieses immunologische Ungleichgewicht nicht direkt zurück.
Winzige Pakete aus Stammzellen als Medizin
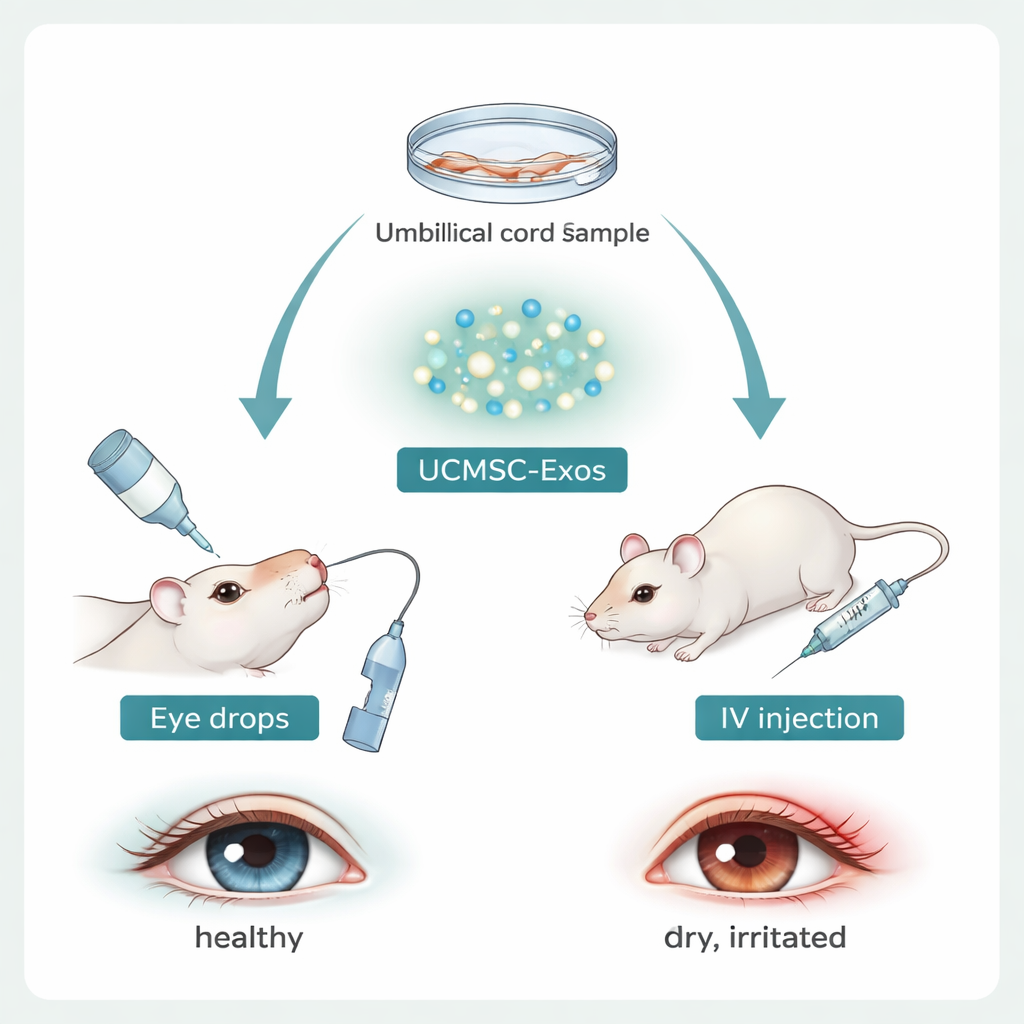
Forscher interessieren sich für mesenchymale Stammzellen, weil sie Entzündungen dämpfen können, doch die Verwendung ganzer Zellen wirft Sicherheits- und Ethikfragen auf. Das Team dieser Studie konzentrierte sich stattdessen auf Exosomen—nano‑große Bläschen, die natürlich von mesenchymalen Stammzellen der Nabelschnur freigesetzt werden. Diese Exosomen tragen Proteine und genetisches Material ihrer Mutterzellen und können Barrieren auf der Augenoberfläche passieren. Die Wissenschaftler reinigten diese Vesikel im Labor, bestätigten ihre Größe und charakteristische Marker und prüften dann, ob sie Hornhaut‑Zellen im Reagenzglas beim „Wandern“ zur Wundverschließung helfen. Hornhautzellen, die Exosomen ausgesetzt wurden, schlossen kratzerähnliche Lücken schneller, was darauf hindeutet, dass diese Partikel die Oberflächenreparatur direkt unterstützen können.
Test der Therapie in einem Mausmodell des Trockenen Auges
Um die Wirkung der Exosomen in einem lebenden System zu prüfen, setzten die Forscher weibliche Mäuse einer austrocknenden Umgebung und einem Medikament aus, das die Tränendrüsen stilllegt—ein Modell, das das menschliche Trockene Auge nachahmt. Sowohl junge als auch ältere Mäuse zeigten klassische Symptome: stärkere fluoreszierende Färbung der Hornhaut, ein Zeichen für Oberflächenschäden, und verringerte Tränenproduktion. Gleichzeitig zeigte der äußere Rand der Hornhaut ungewöhnlich viele Neutrophile—schnell reagierende Immunzellen—und die benachbarten Lymphknoten wiesen mehr entzündliche Th17‑Zellen und weniger beruhigende Tregs auf. Dieses Muster bestätigte, dass das Modell das immunologische Chaos erfasste, das bei Patienten beobachtet wird.
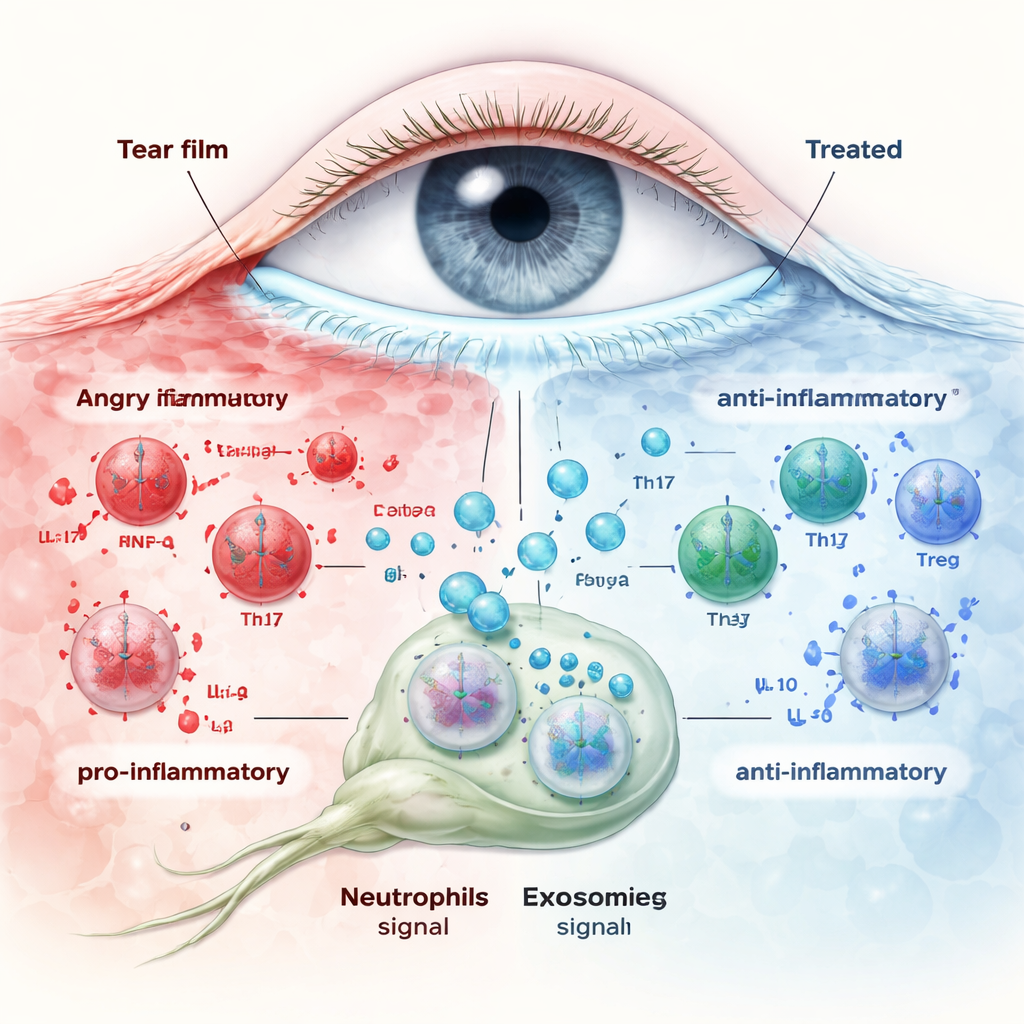
Wie Exosomen den Immunsturm beruhigen
Das Team behandelte die Mäuse mit trockenem Auge anschließend mit Nabelschnur‑Exosomen entweder als Augentropfen oder durch eine einmalige Injektion in die Vene. Beide Verabreichungswege verbesserten Hornhautgesundheit und Tränenproduktion, mit stärkeren Effekten bei jüngeren Tieren und nach systemischer Injektion. Die Genaktivität in der Hornhaut verschob sich weg von Alarmzeichen hin zu normalen Reparaturprozessen. Wichtig: Die Exosomenbehandlung normalisierte die Zahl der Neutrophilen rund um die Hornhaut und veränderte deren „Botschaften“. Bei unbehandeltem trockenem Auge schütteten Neutrophile proinflammatorische Signale wie IL‑1β und IL‑17 aus, während beruhigende Faktoren wie IL‑10, TGF‑β und Arg‑1 geringer wurden. Exosomen kehrten dieses Muster um, erhöhten antiinflammatorische Signale und reduzierten entzündliche sowohl in Neutrophilen aus augenabführenden Lymphknoten als auch in der Hornhaut selbst. Mit diesen Signaländerungen kehrte das Th17/Treg‑Gleichgewicht in den Lymphknoten wieder in Richtung Normalzustand zurück, was das Verhalten angeborener Immunzellen (Neutrophile) mit der Rückstellung adaptiver T‑Zellen verknüpft.
Was das für zukünftige Behandlungen bedeuten könnte
Vereinfacht gesagt deutet diese Arbeit darauf hin, dass winzige Partikel aus Nabelschnur‑Stammzellen sowohl die Heilung geschädigter Augenoberflächen unterstützen als auch das Immunsystem zur Beruhigung anleiten können. Statt nur Feuchtigkeit hinzuzufügen, scheinen diese Exosomen Neutrophile dazu zu bringen, mehr „Friedensstifter“-Moleküle und weniger entzündliche Signalstoffe freizusetzen, was wiederum das Gleichgewicht zwischen schädlichen und schützenden T‑Zellen wiederherstellt. Die Effekte waren bei jüngeren Tieren und nach intravenöser Gabe stärker, doch auch Augentropfen zeigten Potenzial. Da Exosomen viele Sicherheitsprobleme lebender Stammzellen vermeiden und kontrolliert hergestellt werden können, könnten sie eines Tages Menschen mit trockenem Auge eine gezieltere, länger anhaltende Therapie bieten, die die Ursache ihres Unbehagens angeht und nicht nur die gespürte Trockenheit.
Zitation: Gong, Y., Ding, Y., Yang, J. et al. UCMSC-derived exosomes ameliorate dry eye disease pathogenesis by modulating neutrophils on Th17/Treg balance. Sci Rep 16, 7350 (2026). https://doi.org/10.1038/s41598-026-38010-y
Schlüsselwörter: Trockenes Auge, okulare Entzündung, Exosomentherapie, mesenchymale Stammzellen, Immunbalance