Clear Sky Science · de
Mit der Fontan‑Zirkulation verbundene proteinverlustbedingte Enteropathie steht im Zusammenhang mit charakteristischen metabolischen und hepatischen Veränderungen
Warum diese seltene Herzerkrankung wichtig ist
Die Fontan‑Operation hat vielen Kindern, die mit nur einer funktionsfähigen Herzkammer geboren wurden, das Überleben bis in die Jugend und das Erwachsenenalter ermöglicht. Diese lebensrettende Zirkulation hat jedoch ihren Preis: Im Laufe der Zeit entwickeln einige Patient:innen eine proteinverlustbedingte Enteropathie (PLE), eine ernsthafte Erkrankung, bei der lebenswichtige Blutproteine in den Darm entweichen. Diese Studie blickt in die körpereigene Chemie von Kindern und Jugendlichen mit Fontan‑Zirkulation und untersucht, wie PLE ihren Stoffwechsel, die Leberfunktion und das Hormongleichgewicht verändert — und ob diese Veränderungen eines Tages Ärzten helfen könnten, das Problem früher zu erkennen und zu behandeln.
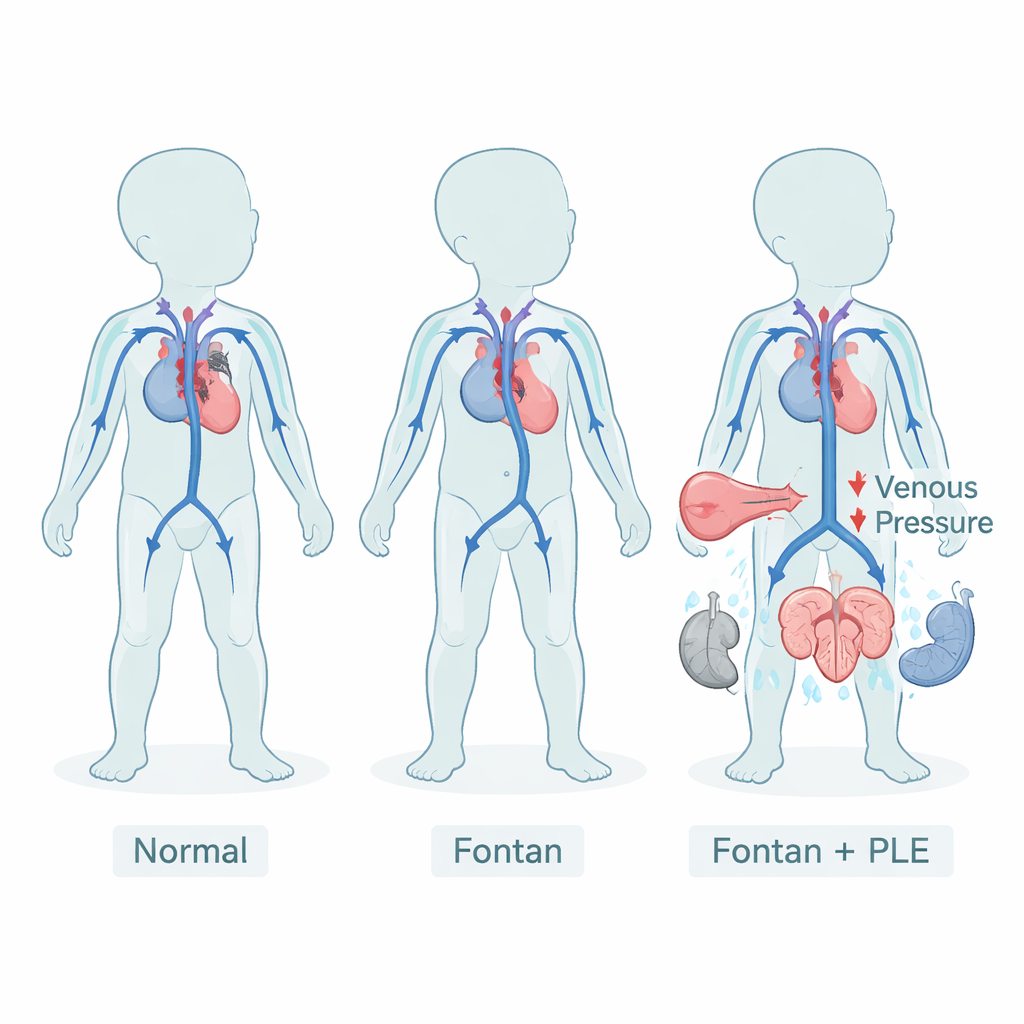
Ein Leben mit umgeleitetem Blutfluss
Im normalen Herzen pumpt eine Kammer Blut in die Lunge, die andere in den Körperkreislauf. Nach einer Fontan‑Operation sind Kinder mit nur einer nutzbaren Herzkammer auf eine umgeleitete Zirkulation angewiesen: Das venöse Blut fließt direkt in die Lunge, ohne dazwischen eine pumpende Kammer. Diese ungewöhnliche Anordnung hält die Sauerstoffversorgung akzeptabel, erfordert aber dauerhaft höheren Venendruck. Über Jahre kann dieser Druck viele Organe belasten, darunter Leber, Nieren und Lymphsystem. Eine gefürchtete Folge ist die PLE, bei der Proteine, die im Blut bleiben sollten, durch die Darmwand entweichen und Schwellungen, Flüssigkeitsansammlungen und Anfälligkeit für Infektionen verursachen.
Wer untersucht wurde und wie
Die Forschenden rekrutierten 49 junge Menschen in drei Gruppen: 30 mit Fontan‑Zirkulation ohne PLE, 10 Fontan‑Patient:innen mit diagnostizierter PLE und 9 Kontrollen mit zwei Kammern, bei denen ein anderer Defekt repariert worden war. Alle stellten Blut‑ und Urinproben während routinemäßiger Untersuchungen zur Verfügung. Das Team setzte „gezielte Metabolomik“ ein, eine Methode, die viele kleine Moleküle im Blut gleichzeitig misst, darunter Fette, Aminosäuren, Gallensäuren und Signalstoffe. Diese detaillierten Profile kombinierten sie mit Standardlaborwerten und nutzten statistische Modelle, um Muster zwischen den drei Gruppen zu vergleichen und Signaturen zu finden, die spezifisch für PLE und nicht nur für die Fontan‑Zirkulation im Allgemeinen sind.
Proteine, Fette und ein belastetes Hormonsystem
Fontan‑Patient:innen mit PLE zeigten ausgeprägte Verluste an Blutproteinen. Werte für Gesamtprotein, Albumin (das hilft, Flüssigkeit in den Blutgefäßen zu halten) und schützende Antikörper wie IgG und IgA waren deutlich niedriger als bei Fontan‑Patient:innen ohne PLE oder bei Kontrollen. Gleichzeitig wirkten ihre Körper hormonell unter Stress. Substanzen, die Blutdruck und Salzhaushalt regulieren — Renin, Aldosteron und Copeptin (ein Stellvertretermarker für das Hormon Vasopressin) — waren bei PLE‑Patient:innen deutlich erhöht, was darauf hindeutet, dass Nieren und Gehirn hart daran arbeiten, Salz und Wasser zurückzuhalten. Dieses Muster passt zum klinischen Bild von Schwellungen, niedrigem Blutvolumen und Kreislaufanfälligkeit, wie es bei fortgeschrittener Fontan‑Insuffizienz beobachtet wird.
Lebersignale, veränderte Fette und Gallensäuren
Die Studie entdeckte außerdem einen charakteristischen Fingerabdruck in Lipiden und leberbezogenen Stoffen. Im Vergleich zu gesunden Kontrollen neigten Fontan‑Patient:innen ohne PLE zu niedrigeren Werten für Cholesterin, Triglyceride und mehrere Phosphatidylcholine, einer Klasse von Fettmolekülen, die für Zellmembranen und Lipoproteine wichtig sind. Überraschenderweise kehrte sich dieses Muster bei Patient:innen mit PLE um: Viele dieser Lipide, einschließlich Cholesterin und Triglyceride, waren höher und bildeten einen Gradient von am niedrigsten bei Fontan ohne PLE bis am höchsten bei Fontan mit PLE. Marker, die auf Leberzellstress hinweisen, insbesondere die gamma‑Glutamyltransferase (GGT), waren bei PLE‑Patient:innen auffälliger. Bestimmte Gallensäuren — detergenzartige Moleküle, die in der Leber gebildet werden und auch als chemische Boten wirken — waren bei PLE erniedrigt und zeigten spezifische Verknüpfungen sowohl zu Nierenhormonen als auch zu Fettmolekülen. Zusammen deuten diese Veränderungen darauf hin, dass PLE nicht nur mit Proteinverlust im Darm zusammenhängt, sondern auch mit einer breiteren Störung der Leberfunktionen in Bezug auf Fett‑ und Gallensäurestoffwechsel.

Auf dem Weg zu einfachen Blutmarkern
Um zu prüfen, ob Kombinationen routinemäßiger Tests auf PLE hinweisen könnten, prüfte das Team zahlreiche Verhältniszahlen zwischen Proteinen, Lipiden und Hormonen. Zwei davon erwiesen sich in dieser kleinen Gruppe als besonders vielversprechend: das Verhältnis von IgG zu Aldosteron und das Verhältnis von Albumin zu einer Phosphatidylcholin‑Spezies (genannt PC ae C40:3). Bei PLE‑Patient:innen waren diese Verhältnisse deutlich niedriger, was die Kombination aus Proteinverlust und hormonellen bzw. Lipidveränderungen widerspiegelt. Selbst nach Adjustierung für Körpergröße, Geschlecht und Diuretika‑Gebrauch blieb der Gruppenstatus (PLE vs. kein PLE) der wichtigste Einflussfaktor für diese Verhältnisse. Die Autor:innen betonen, dass es sich hierbei nicht um sofort einsatzfähige Diagnosetests handelt; sie wurden in demselben kleinen Datensatz identifiziert und bewertet, weshalb ihre Leistung besser erscheinen könnte, als sie in Wirklichkeit ist. Größere, unabhängige Studien werden nötig sein, bevor solche Marker die Versorgung leiten könnten.
Was das für Patient:innen und Familien bedeutet
Für Familien mit Fontan‑Zirkulation unterstreicht diese Arbeit, dass PLE ein Systemproblem ist und nicht nur ein „leckender“ Darm. Kinder mit PLE zeigen eine koordinierte Verschiebung von Proteinen, Lipiden, Gallensäuren und Stresshormonen, die die kombinierte Belastung von Herz, Leber, Nieren und Lymphsystem widerspiegelt. Die Studie bietet zwar noch keine Heilung, liefert aber neue chemische Hinweise, die Ärzt:innen künftig helfen könnten, PLE früher zu erkennen, dessen Schwere zu überwachen und Therapien gezielter einzusetzen. Einfach gesagt: Wenn bei Fontan‑Patient:innen Proteinverlust auftritt, stehen viele andere Systeme bereits unter Druck — und das Verständnis dieser Veränderungen ist ein wichtiger Schritt zu besseren langfristigen Ergebnissen.
Zitation: Schroeder, C., Fahlbusch, F.B., Cesnjevar, R. et al. Fontan associated protein-losing enteropathy is linked to distinct metabolic and hepatic alterations. Sci Rep 16, 5256 (2026). https://doi.org/10.1038/s41598-026-37974-1
Schlüsselwörter: Fontan‑Zirkulation, proteinverlustbedingte Enteropathie, pädiatrische Kardiologie, Metabolomik, Leber‑ und Nierenfunktion