Clear Sky Science · de
Prognostischer Wert von neun Entzündungs-Biomarkern für die 30-Tage-Sterblichkeit bei kritisch kranken älteren Patienten mit osteoporotischem Hüftbruch
Warum ein gebrochener Hüftknochen lebensgefährlich werden kann
Für viele Familien ist der Hüftbruch eines Großelternteils der Beginn einer beängstigenden Reise aus Operation, Komplikationen und manchmal der Intensivstation (ICU). Ärztinnen und Ärzte wissen, dass einige ältere Patienten sich erholen, während andere trotz ähnlicher Verletzungen den ersten Monat nicht überleben. Diese Studie stellt eine auf den ersten Blick einfache Frage: Kann ein gewöhnlicher Bluttest, der am ersten Tag auf der Intensivstation gemacht wird, markieren, welche Hüftbruchs-Patienten am stärksten gefährdet sind, sodass Behandlungsteams früher und intensiver reagieren können?
Ein genauerer Blick auf fragile Hüften im Alter
Durch Osteoporose bedingte Hüftfrakturen gehören zu den schwerwiegendsten Verletzungen, die ältere Menschen treffen können. Ein kleiner Sturz kann geschwächte Knochen zertrümmern, was zum Verlust der Selbstständigkeit und einem deutlich erhöhten Sterberisiko führt. Mit der weltweiten Alterung der Bevölkerung werden Hüftfrakturen voraussichtlich bis 2050 mehr als sechs Millionen Fälle pro Jahr übersteigen, die meisten bei Menschen über 65. Patienten, die so schwer erkrankt sind, dass sie eine ICU benötigen, kommen häufig mit starker Entzündung, Infektionen wie Sepsis oder Organversagen in die Klinik. In dieser verletzlichen Gruppe können schon kleine Komplikationen tödlich werden, sodass Ärzt*innen dringend schnelle und verlässliche Methoden brauchen, um bei Aufnahme rasch zwischen geringem und hohem Risiko zu unterscheiden.
Routine-Blutwerte als Warnsignal nutzen
Die Forschenden analysierten Daten aus der großen Krankenhausdatenbank MIMIC‑IV und konzentrierten sich auf 205 Patienten im Alter von 65 Jahren und älter, die sowohl einen osteoporotischen Hüftbruch hatten als auch länger als 24 Stunden auf der ICU lagen. Für jede Person wurden Routine-Blutbildwerte — Anteile von Neutrophilen, Lymphozyten, Monozyten und Thrombozyten — herangezogen, die bei der Aufnahme auf der Intensivstation bestimmt worden waren. Aus diesen vier Bestandteilen konstruierten sie neun einfache Verhältnisse oder Produkte, etwa das Thrombozyten-zu-Lymphozyten-Verhältnis (PLR) und das Neutrophilen-zu-Lymphozyten-Verhältnis (NLR), die als Indikatoren für das Ausmaß der Entzündung und die Leistungsfähigkeit des Immunsystems gelten. Anschließend verfolgten sie, wer innerhalb von 30 Tagen nach Aufnahme auf der ICU an irgendeiner Ursache verstarb.
Thrombozyten und Immunzellen als Risikomessinstrument
Sieben der neun Entzündungsmarker konnten Überlebende in gewissem Maße von Nichtüberlebenden unterscheiden, aber einer stach hervor: das Thrombozyten-zu-Lymphozyten-Verhältnis. Patienten mit höheren PLR-Werten bei Aufnahme hatten eine höhere Wahrscheinlichkeit, innerhalb von 30 Tagen zu sterben, selbst nach Berücksichtigung von Alter, Geschlecht, Begleiterkrankungen und etablierten ICU-Schweregraden. Statistische Tests zeigten, dass PLR den kurzfristigen Tod genauer vorhersagte als andere zusammengesetzte Marker und besser als die rohen Zählwerte von Thrombozyten oder Lymphozyten allein. Als die Forschenden die Patienten in vier Gruppen nach PLR einteilten, stiegen die Sterberaten stark an — von etwa 2 % in der niedrigsten Gruppe auf über ein Drittel in der höchsten Gruppe. Eine detailliertere Analyse zeigte, dass das Sterberisiko deutlich zu steigen begann, sobald der PLR etwa 189 überschritt, und jenseits von ungefähr 302 scharf anstieg.
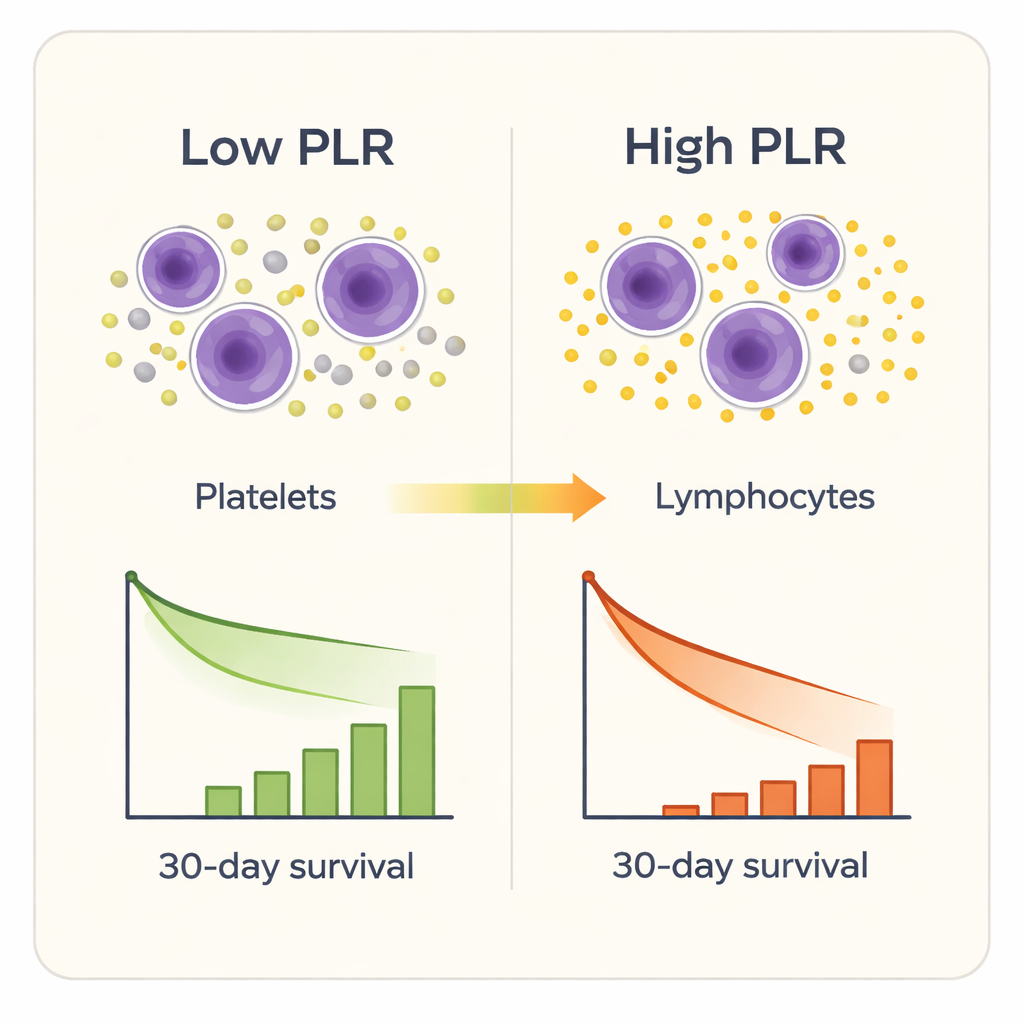
Was das am Krankenbett bedeuten könnte
Da sich der PLR direkt aus einem standardmäßigen kompletten Blutbild ableiten lässt, ist er günstig, schnell und in den meisten Krankenhäusern bereits verfügbar. In der Praxis könnte ein ICU-Team den PLR sofort bei Aufnahme eines älteren Hüftbruchs-Patienten berechnen. Patienten mit sehr hohen Werten könnten engmaschiger überwacht, intensiver auf Infektionen untersucht, früher gegen Thrombosen behandelt oder schneller auf subtile Verschlechterungszeichen reagiert werden. PLR kann zusätzliche Informationen neben traditionellen Scores liefern, indem er das Gleichgewicht zwischen überaktiven gerinnungsbereiten Thrombozyten und geschwächten Immunzellen erfasst — ein Gleichgewicht, das gebrechliche Patienten eher in Richtung Organversagen und schlechte Erholung kippen lassen könnte.
Wie belastbar sind diese Ergebnisse und was folgt als Nächstes?
Diese Arbeit hat wichtige Einschränkungen. Sie basierte auf der retrospektiven Auswertung vorhandener Daten aus einer einzigen Intensivdatenbank, kann also nicht beweisen, dass hoher PLR direkt den Tod verursacht, sondern nur, dass er mit erhöhtem Risiko einhergeht. PLR wurde nur einmal bei Aufnahme gemessen, und die Studie umfasste im Vergleich zu den vielen älteren Menschen, die einen Hüftbruch erleiden, aber nie intensivpflichtig werden, eine relativ kleine Anzahl ICU-Patienten. Dennoch waren die Ergebnisse in vielen Untergruppen konsistent, einschließlich Männer und Frauen sowie verschiedener Altersgruppen. Die Autorinnen und Autoren kommen zu dem Schluss, dass PLR ein vielversprechendes, kostengünstiges Warnsignal für Gefahr bei kritisch kranken älteren Patienten mit osteoporotischem Hüftbruch ist und dass Menschen mit einem PLR oberhalb von etwa 302 zu einer besonders hochriskanten Gruppe gehören könnten. Die Bestätigung dieser Befunde in größeren, prospektiven Studien könnte den Weg für PLR-gesteuerte Entscheidungen ebnen, um nach einem Hüftbruch mehr Leben zu retten.
Zitation: Liu, ZJ., Li, Xm., Du, Z. et al. Prognostic value of nine inflammatory biomarkers for 30-day mortality in critically ill elderly patients with osteoporotic hip fracture. Sci Rep 16, 6930 (2026). https://doi.org/10.1038/s41598-026-37945-6
Schlüsselwörter: osteoporotischer Hüftbruch, ältere Intensivpatienten, Entzündungs-Biomarker, Thrombozyten-zu-Lymphozyten-Verhältnis, 30-Tage-Sterblichkeit