Clear Sky Science · de
Infusion von PD-1-Inhibitoren über die Bronchialarterie plus Chemotherapie verbessert das progressionsfreie Überleben bei fortgeschrittenem NSCLC: eine prospektive Kohortenstudie
Warum dieser neue Ansatz bei Lungenkrebs wichtig ist
Für viele Menschen mit fortgeschrittenem Lungenkrebs haben moderne Immuntherapien neue Hoffnung gebracht – doch sie wirken nicht bei allen und können schwere Nebenwirkungen verursachen. Diese Studie untersucht eine andere Möglichkeit, eine weit verbreitete Form der Immuntherapie, sogenannte PD‑1‑Inhibitoren, zu verabreichen: das Medikament wird direkt in die Arterien gegeben, die den Lungentumor versorgen, statt über eine herkömmliche Vene im Arm. Die Forschenden stellten eine einfache, aber wichtige Frage: Kann eine präzisere Verabreichung die Behandlung wirksamer machen, ohne sie gefährlicher zu machen?
Ein genauerer Blick auf einen häufigen Krebs
Das nicht‑kleinzellige Lungenkarzinom (NSCLC) ist die häufigste Form von Lungenkrebs und eine der führenden Krebstodesursachen weltweit. Wirkstoffe, die PD‑1 blockieren, ein Bremsmechanismus auf Immunzellen, können dem Immunsystem helfen, Tumorzellen zu erkennen und anzugreifen. Diese Medikamente, oft in Kombination mit Chemotherapie, sind heute Standardtherapie bei fortgeschrittenem NSCLC. Dennoch verschlimmert sich die Erkrankung bei vielen Patientinnen und Patienten trotz Behandlung, und einige entwickeln immunvermittelte Komplikationen wie Lungenentzündungen, Leberprobleme oder Hautreaktionen. Ein Grund könnte sein, dass bei intravenöser Gabe das Medikament sich im gesamten Körper verteilt, sodass die Menge, die tatsächlich den Tumor erreicht, niedriger sein kann als ideal, während der Rest des Körpers der vollen Dosis ausgesetzt ist.
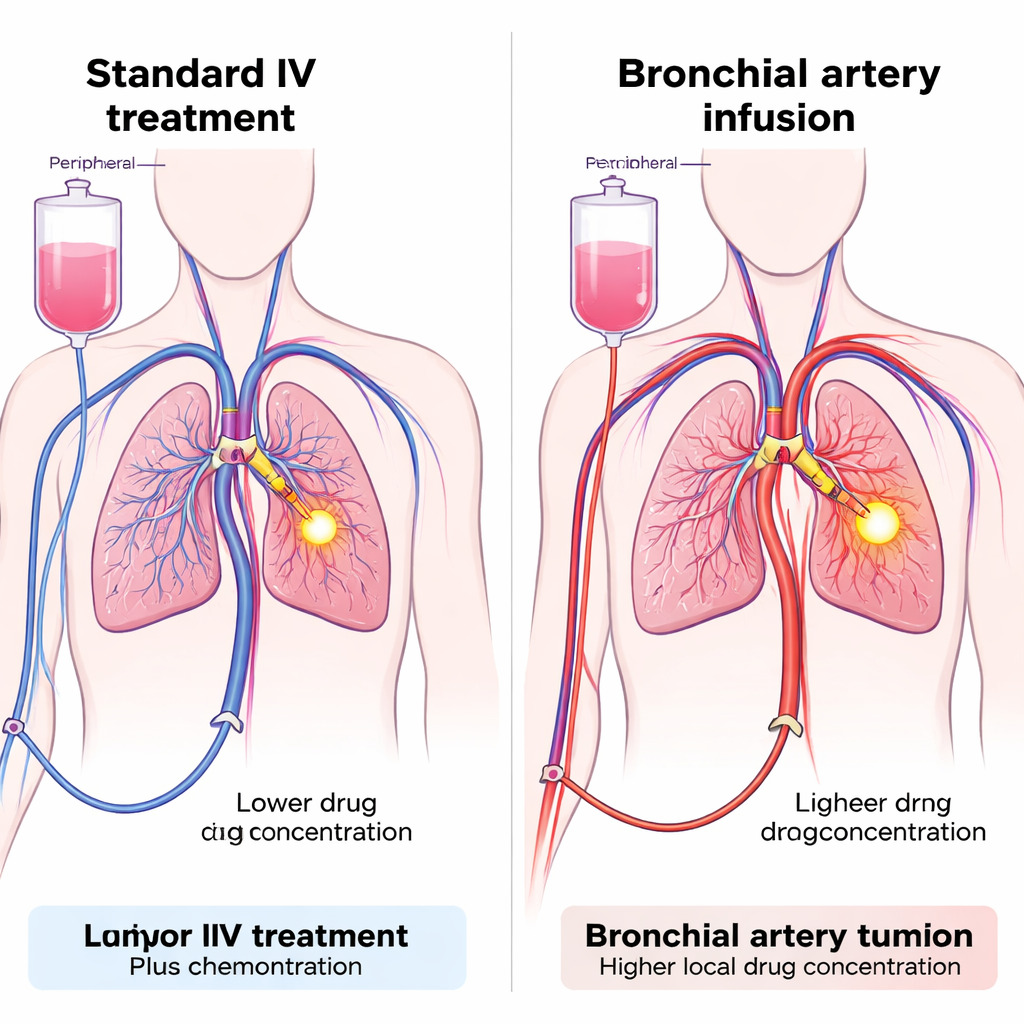
Direkte Abgabe in die Blutversorgung des Tumors
Die Gruppe prüfte eine Technik namens Infusion über die Bronchialarterie (BAI), bei der winzige Katheter über eine Arterie im Bein vorgeschoben werden, um die Arterien zu erreichen, die den Lungentumor versorgen. Sobald sie positioniert sind, können sowohl Chemotherapie als auch der PD‑1‑Inhibitor direkt in diese Gefäße injiziert werden, wodurch der Tumorbereich einer hohen lokalen Dosis ausgesetzt wird, während die Menge, die in den restlichen Kreislauf gelangt, begrenzt wird. BAI wird in einigen Kliniken bereits zur Gabe von Chemotherapie bei schwer zugänglichen Lungentumoren eingesetzt, doch die Anwendung zur Verabreichung von Immuntherapie ist neu. Die Forschenden entwarfen eine prospektive Kohortenstudie mit 47 Patientinnen und Patienten mit fortgeschrittenem NSCLC, die nicht gut auf die standardmäßige Erstlinientherapie angesprochen hatten. Alle erhielten Chemotherapie per BAI; der entscheidende Unterschied war, wie der PD‑1‑Inhibitor verabreicht wurde – entweder über die tumorversorgenden Arterien (BAI‑Gruppe) oder auf üblichem intravenösem Weg (Venöse Gruppe).
Besseres Tumorkontrolle durch zielgerichtete Abgabe
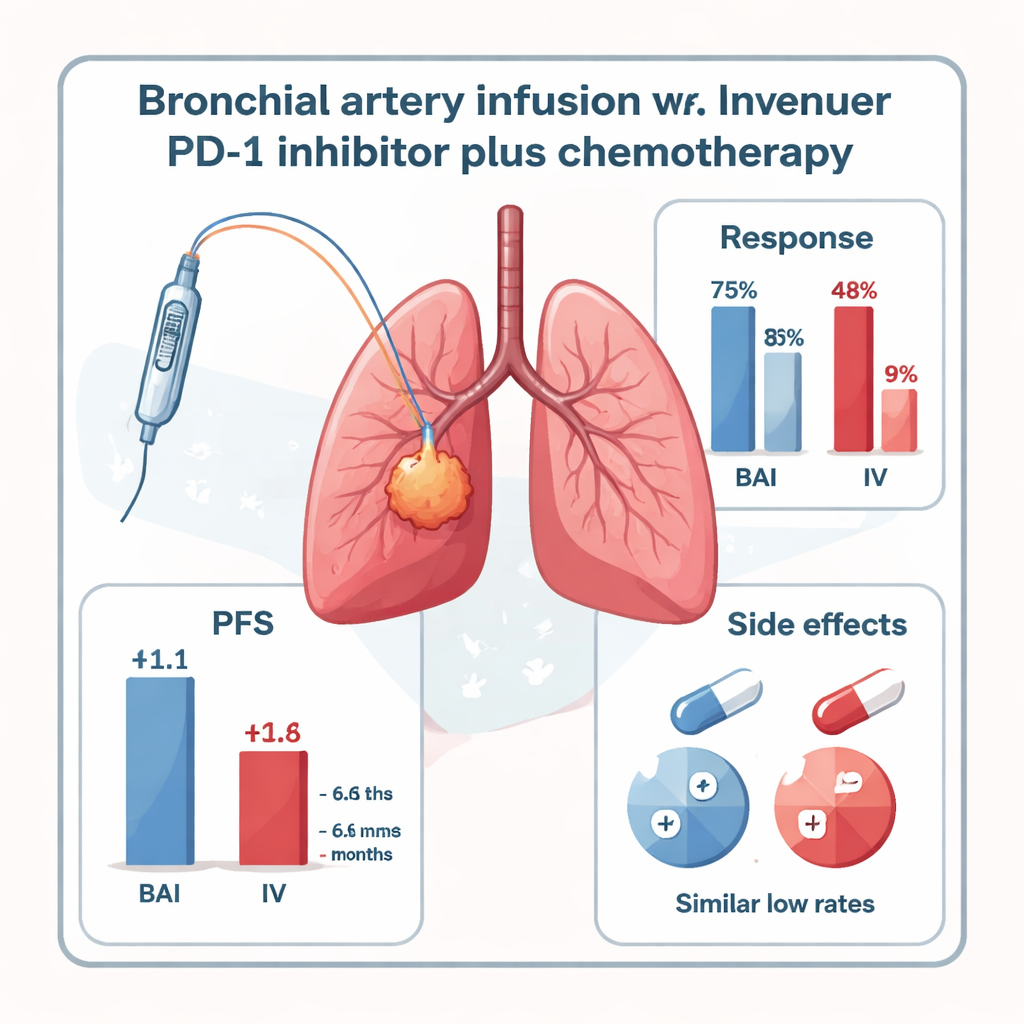
Bei der Kontrolle nach sechs Monaten hatten jene, die den PD‑1‑Inhibitor über BAI erhielten, deutlich bessere Krankheitskontrolle. Fast die Hälfte der BAI‑Gruppe (47,8 %) zeigte ein ausreichendes Tumorvolumen‑verringern, um formale Ansprechkriterien zu erfüllen, verglichen mit nur 16,7 % in der Standard‑i.v.‑Gruppe. Inklusive stabiler Erkrankung war bei 73,9 % der BAI‑Patienten der Krebs kontrolliert, gegenüber 41,6 % in der venösen Gruppe. Die Zeit bis zum erneuten Tumorwachstum – das progressionsfreie Überleben – war ebenfalls länger mit BAI: ein Median von 11,1 Monaten gegenüber 6,6 Monaten bei intravenöser Behandlung. Das Gesamtüberleben zeigte einen Trend zugunsten von BAI (17,9 vs. 15,2 Monate), wobei die Studie für einen eindeutigen Nachweis dieser Differenz zu klein war.
Sicherheit und Grenzen der Studie
Wichtig für Patientinnen, Patienten und Ärztinnen und Ärzte ist, dass die direkte Gabe des PD‑1‑Inhibitors in die Bronchialarterien die Behandlung offenbar nicht gefährlicher machte. In keiner Gruppe traten schwere (Grad‑3–4) behandlungsbedingte Nebenwirkungen auf. Leichte bis mäßige immunvermittelte Lungenentzündungen (Pneumonitis) kamen in beiden Gruppen in ähnlich niedrigen Raten vor, und andere Nebenwirkungen wie Übelkeit, kurzzeitige Herzrhythmusstörungen oder Schilddrüsenprobleme waren selten und mit unterstützenden Maßnahmen beherrschbar. Die Studie hat jedoch Einschränkungen: Sie umfasste nur 47 Patientinnen und Patienten an einem einzigen Zentrum, war nicht randomisiert und schloss überwiegend einen spezifischen, zentral gelegenen plattenepithelialen Lungentumor mit klar sichtbaren Zuführungsgefäßen ein. Größere, vielfältigere Studien sind nötig, um zu bestätigen, ob diese Ergebnisse Bestand haben.
Was das für die zukünftige Lungenkrebsbehandlung bedeuten könnte
Für Laien lautet die Botschaft, dass die Art der Verabreichung eines Wirkstoffs fast so wichtig sein kann wie die Wahl des Wirkstoffs selbst. Indem die Immuntherapie direkt in die Blutgefäße gelenkt wird, die einen Lungentumor nähren, schien es den Ärzten in dieser Studie zu gelingen, den Krebs länger in Schach zu halten, ohne ernsthafte Risiken hinzuzufügen. Obwohl dieser Ansatz noch experimentell ist und spezielle Ausrüstung sowie Expertise erfordert, weist er in eine Zukunft, in der Krebsbehandlung nicht nur auf molekularer Ebene, sondern auch über Blutfluss und Anatomie gezielt wird. Bestätigen größere randomisierte Studien diese Befunde, könnte die Infusion von Immuntherapie über die Bronchialarterie eine wertvolle Option für Patientinnen und Patienten werden, deren fortgeschrittener Lungenkrebs nicht mehr auf die Standardtherapie anspricht.
Zitation: Liu, B., Zhou, J., He, W. et al. Bronchial artery infusion of PD-1 inhibitors plus chemotherapy improves progression-free survival in advanced NSCLC: a prospective cohort study. Sci Rep 16, 7067 (2026). https://doi.org/10.1038/s41598-026-37607-7
Schlüsselwörter: nicht‑kleinzelliges Lungenkarzinom, Immuntherapie, PD‑1‑Inhibitor, Infusion über die Bronchialarterie, zielgerichtete Wirkstoffabgabe