Clear Sky Science · de
CNS-wirksame Medikamenteneinnahme und nachteilige gesundheitliche Folgen bei älteren Menschen in Thailand: eine bevölkerungsbasierte retrospektive Studie
Medikamente, die das Gehirn beruhigen, aber dem Körper schaden können
Mit zunehmendem Alter führen Schlafstörungen, Ängste und Stimmungsschwankungen häufig zur Verschreibung von Medikamenten, die auf das Gehirn wirken. Diese zentralnervös wirkenden, sogenannten CNS-wirksamen Medikamente können kurzfristig sehr hilfreich sein – sie können aber ältere Menschen auch unsicher auf den Beinen machen, verwirrt wirken oder häufiger einen Krankenhausaufenthalt nach sich ziehen. Diese Studie aus Thailand stellt eine einfache, aber entscheidende Frage: Wie verbreitet sind diese Medikamente bei älteren Menschen, und welche realen Schäden könnten mit ihrer Anwendung verbunden sein?
Älter werden in einer stark medikamentisierten Welt
Thailand altert, wie viele Länder, rasch; fast jeder Fünfte ist bereits über 60, und dieser Anteil steigt stetig. Ältere Menschen leben häufig mit mehreren chronischen Erkrankungen und nehmen mehrere Medikamente gleichzeitig ein. Einige dieser Präparate gelten für Senioren als „potenziell ungeeignet“, das heißt, das Risiko kann die Vorteile überwiegen. Das Forschungsteam konzentrierte sich auf eine Gruppe solcher Medikamente, die speziell das Gehirn beeinflussen – häufig verordnet zur Behandlung von Schlafproblemen, Angstzuständen, Depressionen, Parkinson und Psychosen – um zu untersuchen, wie oft sie verschrieben wurden und ob sie mit ungünstigen Ergebnissen wie Stürzen, Hüftfrakturen, Krankenhausaufenthalten und Todesfällen in Verbindung stehen.
Blick in die medizinischen Unterlagen einer Provinz
Die Forschenden untersuchten elektronische Gesundheitsakten aller öffentlichen Krankenhäuser und Kliniken in der Provinz Lampang im Norden Thailands für das Jahr 2021. Eingeschlossen wurden 170.709 Erwachsene im Alter von 60 Jahren und älter, die diese Leistungen in Anspruch genommen hatten und zu Beginn des Jahres lebten. Jede Person, die mindestens ein Rezept für ein in internationalen geriatrischen Leitlinien als hochriskant gelistetes CNS-wirksames Medikament erhielt, wurde als Anwender gezählt, unabhängig von der Dauer der Einnahme. Das Team verfolgte dann die Akten jeder Person ein Jahr lang, um zu sehen, wer einen Sturz oder eine Hüftfraktur erlitt, wer ins Krankenhaus eingewiesen wurde und wer aus irgendeinem Grund verstarb.
Wer nimmt diese Medikamente, und welche sind das?
Fast einer von sechs älteren Menschen in der Studie – 17,3 Prozent bzw. 29.533 Personen – erhielt mindestens ein CNS-wirksames Medikament. Diese Anwender waren eher weiblich und hatten mehr gesundheitliche Probleme, darunter Bluthochdruck, Diabetes und vor allem psychische und neurologische Erkrankungen wie Demenz und Schlafstörungen. Am häufigsten verschrieben wurden Benzodiazepine, eine Klasse von Beruhigungsmitteln, die oft bei Angst und Schlaflosigkeit eingesetzt werden; allein Lorazepam machte über die Hälfte aller hirnwirksamen Verschreibungen aus. Stärker anticholinerge Antidepressiva, die Schläfrigkeit und Verwirrung verursachen können, wurden ebenfalls häufig verwendet, daneben in geringerem Umfang Antipsychotika, Parkinson-Medikamente, Barbiturate und Schlafmittel aus der Gruppe der Z‑Medikamente.
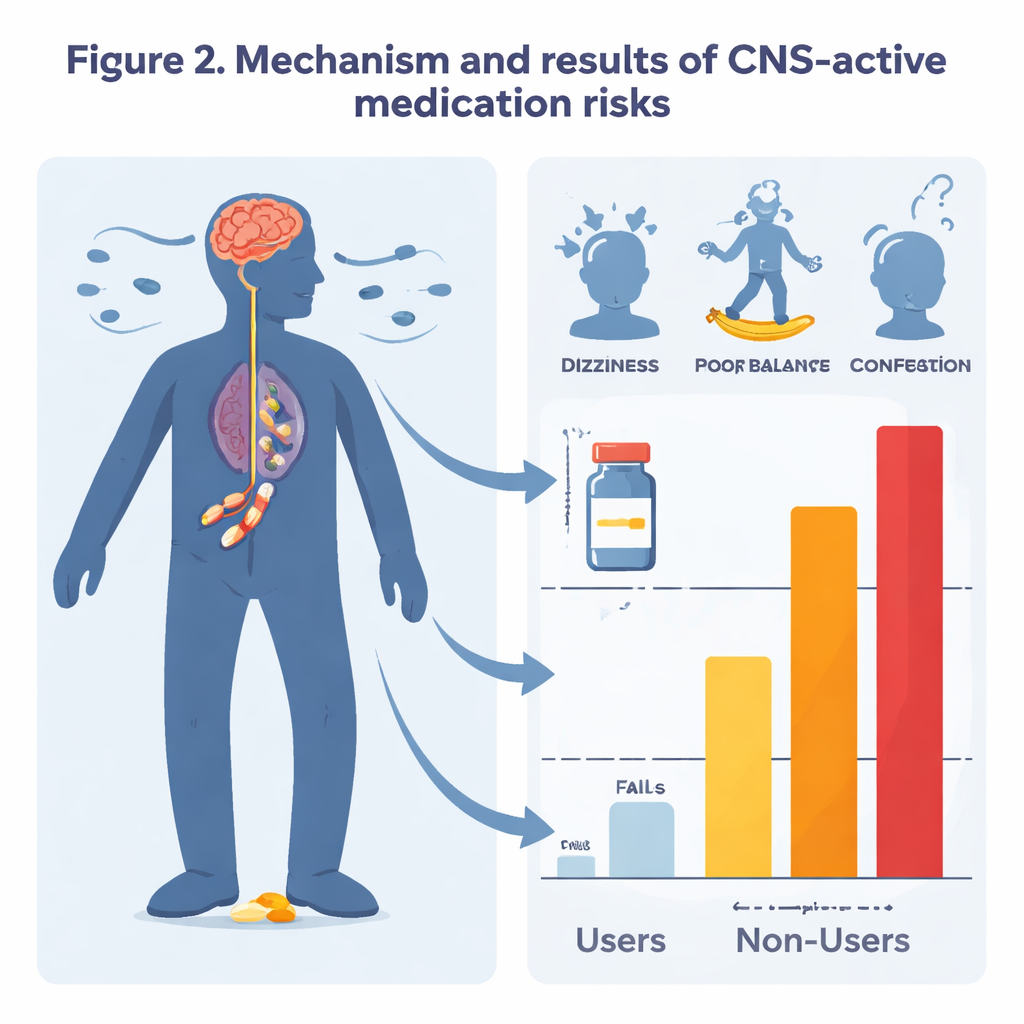
Zusammenhänge mit Stürzen, Krankenhausaufenthalten und Sterblichkeit
Beim Vergleich der älteren Menschen, die diese Medikamente erhielten, mit denen, die sie nicht erhielten, zeigten sich auffällige Unterschiede. Nach Berücksichtigung von Alter, Geschlecht, Beruf und vielen großen Krankheiten hatten Personen, die irgendein CNS-wirksames Medikament einnahmen, ein etwa 80 Prozent erhöhtes Risiko für einen Sturz und fast doppelt so hohe Wahrscheinlichkeit einer Krankenhausaufnahme innerhalb eines Jahres. Auch ihr Sterberisiko war moderat, aber signifikant erhöht. Dieses Muster zeigte sich bei mehreren Medikamentengruppen – besonders bei Benzodiazepinen und Antipsychotika. Je mehr verschiedene CNS-wirksame Medikamente eine Person einnahm, desto größer war die Wahrscheinlichkeit für einen Sturz oder eine Krankenhausaufnahme, was darauf hindeutet, dass die Kombination dieser Arzneien das Risiko erhöht. Die Daten deuteten auch auf ein erhöhtes Risiko für Hüftfrakturen hin, wenn auch dieses Ergebnis weniger eindeutig war.
Was das für ältere Menschen und ihre Angehörigen bedeutet
Für Laien ist die Botschaft klar: Medikamente, die das Gehirn beruhigen, können still und leise die Wahrscheinlichkeit schwerwiegender Schäden im Alter erhöhen, insbesondere wenn mehrere gleichzeitig eingesetzt werden. Das bedeutet nicht, dass solche Medikamente niemals verschrieben werden sollten, wohl aber, dass sie mit Vorsicht, in der niedrigsten wirksamen Dosis und mit regelmäßiger Überprüfung verwendet werden sollten. Die Autorinnen und Autoren fordern routinemäßige Medikationsüberprüfungen, bessere Verschreibungsleitlinien und eine stärkere Kommunikation zwischen Ärzten, Apothekern, Patientinnen und Patienten sowie Pflegepersonen. Indem der langfristige Einsatz von Beruhigungsmitteln und ähnlichen Arzneien hinterfragt und sicherere Alternativen für Schlaf- und Stimmungsprobleme geprüft werden, können Gesundheitssysteme in Thailand und anderswo älteren Menschen helfen, standhafter zu bleiben, unnötige Krankenhausaufenthalte zu vermeiden und länger gesund zu leben.
Zitation: Yotruangsri, T., Aramrat, P., Aramrat, C. et al. CNS-active medication use and adverse health outcomes among Thai older adults: a population-based retrospective study. Sci Rep 16, 6247 (2026). https://doi.org/10.1038/s41598-026-37555-2
Schlüsselwörter: ältere Menschen, hirnwirksame Medikamente, Stürze, Thailand, Polypharmazie