Clear Sky Science · de
Kardiovaskuläre Medikamente und Behandlungsergebnisse beim multiplen Myelom: Erkenntnisse aus Phase‑III‑Studien
Warum Herzmedikamente bei Blutkrebs wichtig sind
Viele Menschen mit multiplem Myelom, einem Knochenmarkkrebs, sind ältere Erwachsene, die zugleich Herzerkrankungen oder Bluthochdruck haben. Das bedeutet, dass sie häufig täglich kardiovaskuläre Medikamente wie Blutdrucksenker oder Cholesterinsenker einnehmen, während sie gleichzeitig potente moderne Krebstherapien erhalten. Diese Studie stellte eine einfache, aber wichtige Frage: Helfen diese gängigen Herzmedikamente stillschweigend, schaden sie oder verändern sie die Ergebnisse der Myelombehandlung nicht?
Zwei Gesundheitskämpfe zugleich
Das multiple Myelom erfordert bereits komplexe Therapien, die Herz und Kreislauf belasten können. Medikamente wie Daratumumab, Lenalidomid und Bortezomib haben das Überleben verbessert, können aber auch Blutdruck erhöhen, Rhythmusstörungen auslösen und die Nieren belasten. Gleichzeitig benötigen viele Patientinnen und Patienten Betablocker, ACE‑Hemmer oder Angiotensin‑Rezeptorblocker (ACEI/ARBs), Calciumkanalblocker, Diuretika oder Statine zur Kontrolle langjähriger Herz‑Kreislauf‑Erkrankungen. Sowohl Patienten als auch Behandler sorgen sich, dass dieses Arzneimittelgemisch den Nutzen der Krebstherapie abschwächen oder gefährliche Nebenwirkungen verstärken könnte. Bislang gab es jedoch kaum belastbare klinische Evidenz, die diese Entscheidungen leitet.
Was die Forschenden untersuchten
Die Autorinnen und Autoren fassten Daten aus drei großen Phase‑III‑Studien zusammen — CASTOR, MAIA und POLLUX — die moderne Wirkstoffkombinationen bei neu diagnostiziertem und rezidivierendem multiplem Myelom prüften. Gemeinsam umfassten diese Studien 1.804 Erwachsene in unterschiedlichen Krankheitsstadien. Vor Beginn der Therapie erfassten die Forschenden, wer bereits kardiovaskuläre Medikamente einnahm und zu welcher Wirkstoffklasse diese gehörten. Anschließend verfolgten sie die Patientinnen und Patienten über mehrere Jahre und dokumentierten, wie lange sie lebten, ohne dass die Erkrankung sich verschlechterte (progressionsfreies Überleben), das Gesamtüberleben und das Auftreten schwerer therapiebedingter Probleme, insbesondere Nebenwirkungen vom Grad 3 oder höher. Fortgeschrittene statistische Modelle wurden eingesetzt, um den Einfluss der Herzmedikamente von anderen Faktoren wie Alter, Allgemeinzustand und Krankheitsstadium zu trennen.
Welche Herzmedikamente häufig waren
Binnen etwa einem Drittel der Patientinnen und Patienten wurden ACE‑Hemmer oder ARBs eingenommen, rund ein Viertel verwendete Betablocker, ein Fünftel nahm Statine und etwas weniger waren mit Calciumkanalblockern oder Diuretika behandelt. Personen, die kardiovaskuläre Medikamente einnahmen, waren tendenziell älter, schwerer und mit mehr Begleiterkrankungen belastet, darunter ein Verlauf von Bluthochdruck, Blutgerinnseln oder Herzrhythmusstörungen. Wenig überraschend erlitten sie insgesamt häufiger schwere Nebenwirkungen, was ihren fragileren Gesundheitszustand widerspiegelt. Gerade vor diesem Hintergrund war es besonders wichtig zu klären, ob eine bestimmte Wirkstoffklasse die Wirksamkeit der Myelomtherapie veränderte.
Ein gemischtes Bild von Nutzen und Risiko
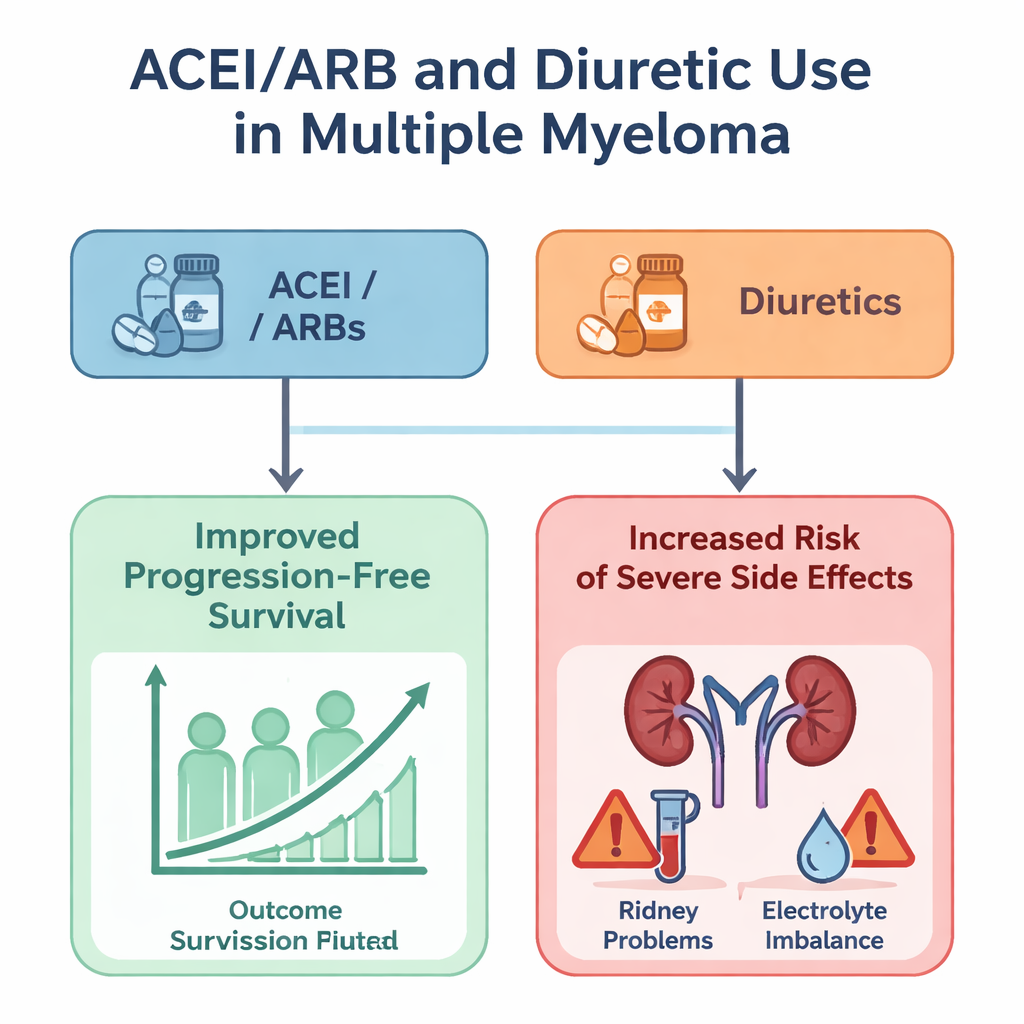
Im Vergleich der Ergebnisse zeigte sich, dass die meisten Herzmedikamentklassen die Überlebensdauer oder die Zeit bis zur Krankheitsprogression nicht deutlich veränderten. Betablocker, Calciumkanalblocker, Statine und Diuretika zeigten, nachdem andere Faktoren berücksichtigt wurden, keine aussagekräftige positive oder negative Verbindung mit dem Gesamt‑ oder progressionsfreien Überleben. Eine Ausnahme fiel auf: Patientinnen und Patienten, die ACE‑Hemmer oder ARBs einnahmen, hatten eine mäßige, aber statistisch signifikante Verbesserung der Zeit, in der ihr Krebs unter Kontrolle blieb, was darauf hindeutet, dass diese Blutdruckmedikamente möglicherweise die Krankheitskontrolle unterstützen könnten. Dieser scheinbare Vorteil ging jedoch mit einem Kompromiss einher. Sowohl ACEI/ARBs als auch Diuretika waren mit höheren Wahrscheinlichkeiten für schwere Nebenwirkungen verbunden, insbesondere Nierenprobleme, Auffälligkeiten in der Blutchemie wie hoher Blutzucker oder Kaliumungleichgewicht sowie andere Komplikationen vom Grad 3 oder höher.
Was das für Patienten und Ärztinnen/Ärzte bedeutet
Für Menschen mit multiplem Myelom vermittelt die Studie zwei Hauptbotschaften. Erstens scheinen die meisten gebräuchlichen Herzmedikamente die modernen Myelomtherapien nicht stark zu behindern, was Patienten beruhigen sollte, die auf sie zur Kontrolle von Blutdruck oder Cholesterin angewiesen sind. Zweitens unterstreicht die Beobachtung, dass ACEI/ARBs die Zeit bis zur Krankheitsverschlechterung leicht verlängern können, zugleich aber das Risiko schwerer Nebenwirkungen erhöhen — ebenso wie ähnliche Sicherheitsbedenken für Diuretika — die Notwendigkeit einer sorgfältigen Überwachung der Nierenfunktion und der Blutwerte. Die Autorinnen und Autoren betonen, dass ihre Arbeit explorativ ist und auf Studiendaten basiert, die nicht primär für diese Fragestellung entworfen wurden. Nichtsdestoweniger liefert sie eine wichtige erste Karte dafür, wie alltägliche kardiovaskuläre Medikamente mit moderner Myelomtherapie zusammenwirken, und weist auf die Notwendigkeit weiterer Studien hin, um zu klären, wer am sichersten und am meisten von diesen weitverbreiteten Arzneien profitieren kann.
Zitation: Abuhelwa, A.Y., Almansour, S.A., Al-Shamsi, H.O. et al. Cardiovascular medications and treatment outcomes in multiple myeloma: insights from phase III clinical trials. Sci Rep 16, 7683 (2026). https://doi.org/10.1038/s41598-026-37464-4
Schlüsselwörter: multiples Myelom, kardiovaskuläre Medikamente, ACE‑Hemmer, Nebenwirkungen an den Nieren, progressionsfreies Überleben