Clear Sky Science · de
Sexuelle Funktionsstörungen bei brasilianischen Frauen unter adjuvanter endokriner Therapie bei Brustkrebs: Prävalenz und begleitende Faktoren
Warum dieses Thema über die Klinik hinaus wichtig ist
Für viele Frauen bedeutet das Überleben von Brustkrebs nur den Beginn einer langen Rückkehr zu einem vollen Leben. Medikamente, die helfen, ein Wiederauftreten des Tumors zu verhindern, können stillschweigend das sexuelle Verlangen, den Komfort und die Intimität beeinträchtigen und damit Beziehungen sowie das Selbstwertgefühl belasten. Diese große brasilianische Studie beleuchtet, wie häufig sexuelle Probleme bei Frauen auftreten, die langfristig hormonell blockierende Medikamente nach Brustkrebs einnehmen, und warum Ärztinnen und Ärzte, Patientinnen und deren Familien über diese oft verborgene Nebenwirkung sprechen müssen.
Leben nach der Behandlung: Krebs unter Kontrolle, aber zu einem Preis
Die meisten Brusttumoren werden von weiblichen Hormonen, insbesondere Östrogen, angetrieben. Nach Operation, Chemotherapie oder Bestrahlung nehmen viele Frauen mindestens fünf Jahre lang „endokrine Therapien“ wie Tamoxifen oder Aromatasehemmer ein, um das Rückfallrisiko zu senken. Diese Medikamente retten Leben und reduzieren sowohl Rückfälle als auch Sterblichkeit. Durch die Senkung oder Blockade von Östrogen können sie jedoch auch Hitzewallungen, Stimmungsschwankungen, Gelenkschmerzen – und sexuelle Probleme wie vermindertes Verlangen, vaginale Trockenheit und Schmerzen beim Sex auslösen. Bislang gab es nur wenige groß angelegte, landesweite Daten dazu, wie häufig brasilianische Frauen unter diesen Behandlungen Schwierigkeiten in ihrem Sexualleben haben.
Was die Forschenden herausfinden wollten
Forscherinnen und Forscher aus 14 Krankenhäusern in allen fünf Regionen Brasiliens luden erwachsene Frauen mit nicht-metastasiertem, hormonempfindlichem Brustkrebs ein, die seit mindestens sechs Monaten eine endokrine Therapie erhielten, um detaillierte Fragebögen auszufüllen. Das Team konzentrierte sich auf jene, die in den vorangegangenen vier Wochen sexuell aktiv gewesen waren, und fragte mithilfe eines standardisierten Instruments, des Female Sexual Function Index, nach Verlangen, Erregung, Lubrikation, Orgasmus, Zufriedenheit und Schmerzen. Außerdem sammelten sie Informationen aus den Krankenakten, darunter Alter, Tumorstadium, Art der Operation, Typ und Dauer der Hormonbehandlung, Begleiterkrankungen und Medikamenteneinnahme. Die Lebensqualität wurde mit internationalen Cancer-Fragebögen erfasst, die das allgemeine Wohlbefinden, das Körperbild und die Auswirkungen von Therapie-Nebenwirkungen bewerten.
Wie häufig traten sexuelle Probleme auf?
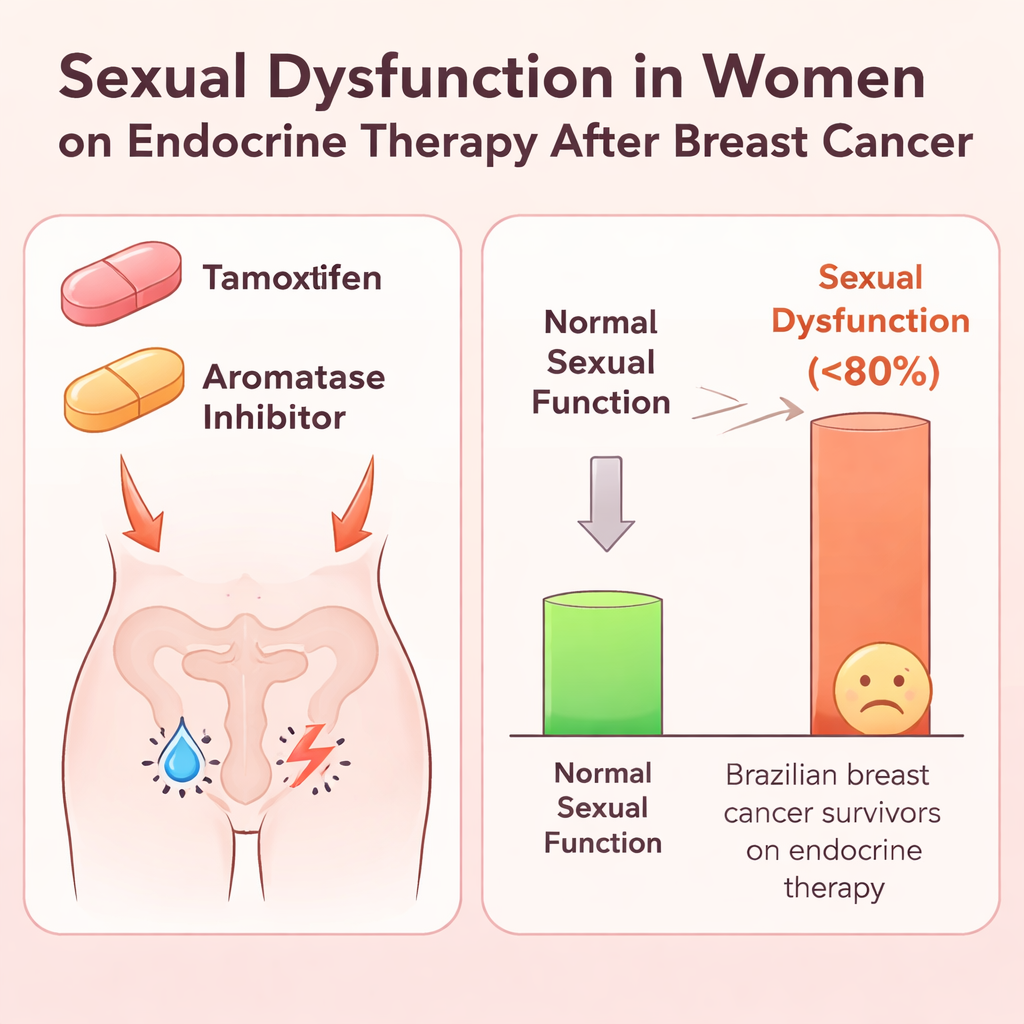
Von 774 befragten Frauen gaben etwa drei von vier an, vor ihrer Krebsdiagnose sexuell aktiv gewesen zu sein, doch weniger als die Hälfte hatte im Monat vor der Studie Geschlechtsverkehr. Unter den 346 Frauen, die in diesem Zeitraum sexuell aktiv gewesen waren, erfüllten fast vier von fünf – 79,8 % – die Schwelle für eine sexuelle Funktionsstörung. Im Vergleich zu Frauen, die diese Schwelle nicht erreichten, waren sie etwas älter und erzielten in allen Bereichen der Sexualfunktionsskala niedrigere Werte, von Verlangen und Erregung bis hin zu Orgasmus und Wohlbefinden. Ihr durchschnittlicher Gesamtwert lag deutlich unter dem als gesund angesehenen Niveau, was internationale Studien bestätigt, die zeigen, dass Brustkrebsüberlebende häufiger sexuelle Schwierigkeiten haben als Frauen ohne Krebs.
Welche Behandlungen und Faktoren machten einen Unterschied?
Als das Team statistische Modelle nutzte, um viele mögliche Einflussfaktoren zu durchforsten, stach eine Behandlung hervor. Frauen, die Aromatasehemmer einnahmen – eine Art Hormonpille, die häufig nach der Menopause verschrieben wird – wiesen eine etwa 13 % höhere Prävalenz sexueller Funktionsstörungen auf als Frauen unter Tamoxifen. Frauen mit mehr Jahren formaler Bildung berichteten ebenfalls häufiger von sexuellen Problemen, was eher auf ein größeres Bewusstsein und eine größere Bereitschaft hinweisen könnte, intime Themen anzusprechen, statt auf einen echten biologischen Unterschied. Wichtig ist, dass Frauen mit sexueller Funktionsstörung schlechtere Werte für globale Gesundheit, soziales Leben, Körperbild, sexuelle Freude und Nebenwirkungen systemischer Therapien angaben. Dagegen waren Faktoren wie Art der Brustoperation, Einsatz von Chemotherapie oder Strahlentherapie, Menopausenstatus und Vorliegen anderer Erkrankungen in dieser Studie nicht klar mit sexueller Funktionsstörung verbunden.
Was getan werden kann, um zu helfen
Die Autorinnen und Autoren betonen, dass sexuelle Gesundheit in der routinemäßigen Krebsnachsorge oft übersehen wird, obwohl einfache Maßnahmen einen spürbaren Unterschied machen können. Sie heben Beratungsrahmen wie die PLISSIT- und BETTER-Modelle hervor, die Fachkräften Orientierung geben, Patientinnen „Erlaubnis“ zum Sprechen über Sex zu erteilen, klare Informationen zu vermitteln, praktische Strategien vorzuschlagen und bei Bedarf zu intensiverer Therapie weiterzuverweisen. Beispiele sind regelmäßige Anwendung nicht-hormoneller vaginaler Feuchtigkeitscremes und Gleitmittel, Beckenbodenübungen sowie frühe Überweisungen an Gynäkologinnen/Gynäkologen, Psychologinnen/Psychologen oder Spezialistinnen/Spezialisten für sexuelle Gesundheit. Überlebensprogramme, die systematisch nach sexuellen Sorgen fragen und Unterstützung anbieten, könnten besonders wichtig für Frauen sein, die Aromatasehemmer einnehmen und offenbar ein höheres Risiko haben.
Intimität zurück ins Überleben bringen
Diese landesweite Studie zeigt, dass fast 80 % der sexuell aktiven brasilianischen Frauen, die langfristig hormonblockierende Medikamente nach Brustkrebs einnehmen, erhebliche sexuelle Schwierigkeiten erleben, mit klaren Auswirkungen auf die Lebensqualität. Für Patientinnen und deren Partner sind diese Probleme nicht trivial; sie betreffen Identität, emotionale Verbindung und das tägliche Wohlbefinden. Die Botschaft ist klar: Krebs unter Kontrolle zu halten darf nicht bedeuten, ein erfülltes Sexualleben zu opfern. Indem man Gespräche über Sexualität normalisiert, onkologische Teams darin schult, dieses Thema anzusprechen, und sexuelle Gesundheitsangebote in die Nachsorge integriert, können Klinikerinnen und Kliniker Überlebenden helfen, einen wichtigen Teil ihres Lebens zurückzugewinnen.
Zitation: Assad-Suzuki, D., Laperche-Santos, D., Resende, H. et al. Sexual dysfunction in Brazilian women undergoing adjuvant endocrine therapy for breast cancer: prevalence and associated factors. Sci Rep 16, 6173 (2026). https://doi.org/10.1038/s41598-026-37429-7
Schlüsselwörter: Brustkrebs-Überleben, Nebenwirkungen der endokrinen Therapie, sexuelle Funktionsstörung bei Frauen, Aromatasehemmer, Lebensqualität