Clear Sky Science · de
Expression von CD38+CD8+ T‑Zellen bei hepatitis B‑bedingtem akut‑auf‑chronischem Leberversagen und ihr prognostischer Wert
Warum diese Leberstudie wichtig ist
Chronische Hepatitis B ist weltweit verbreitet und kann die Leber über Jahre hinweg stillschweigend schädigen. Bei manchen Menschen verschlechtert sich diese schwelende Erkrankung plötzlich zu einer Krise, dem akut‑auf‑chronischen Leberversagen, bei dem innerhalb weniger Tage Gelbsucht, Gerinnungsstörungen und ein Multiorganversagen auftreten können. Ärztinnen und Ärzte brauchen dringend bessere Mittel, um frühzeitig zu erkennen, welche Patientinnen und Patienten sich erholen und welche ein hohes Sterberisiko haben. Diese Studie untersucht, ob eine bestimmte Art von Immunzelle im Blut als Frühwarnsignal dienen kann.
Ein genauerer Blick auf eine gefährliche Leberkrise
Ein akut‑auf‑chronisches Leberversagen (ACLF) tritt auf, wenn eine bereits geschädigte Leber sich plötzlich verschlechtert, oft nach einem neuen Auslöser wie einer Infektion, dem Absetzen von Hepatitis‑B‑Medikamenten oder starkem Alkoholkonsum. Patientinnen und Patienten können schnell Aszites, Verwirrung durch leberbedingte Hirnschädigung und schwere Infektionen entwickeln. Übliche klinische Scores wie MELD und Child‑Pugh schätzen die Schwere der Lebererkrankung anhand von Labortests wie Bilirubin und Gerinnungszeit. Diese Instrumente geben jedoch wenig Aufschluss darüber, wie das Immunsystem reagiert, obwohl Immunüberreaktion und -erschöpfung zentral für ACLF sind. Die Forschenden wollten einen Immunmarker finden, der dieses Ungleichgewicht direkter widerspiegelt.
Der Immunzell‑Hinweis: CD38 auf Killer‑T‑Zellen
Das Team konzentrierte sich auf CD8‑T‑Zellen, oft als „Killer“‑T‑Zellen bezeichnet, die normalerweise dabei helfen, virusinfizierte Zellen zu eliminieren. Untersucht wurden 180 Personen, aufgeteilt in drei Gruppen: chronische Hepatitis B ohne ausgeprägte Vernarbung, hepatitis B‑bedingte Zirrhose und hepatitis B‑bedingtes ACLF. Mit Durchflusszytometrie, einer Technik zur Zählung und Charakterisierung von Blutzellen, wurde gemessen, wie viel des Oberflächenmoleküls CD38 auf verschiedenen Immunzelltypen vorhanden war. Unter allen getesteten Zellen fielen CD8‑T‑Zellen mit hohem CD38‑Gehalt besonders auf. Diese CD38‑hoch auf CD8‑T‑Zellen waren bei Patientinnen und Patienten mit Zirrhose und besonders bei denen mit ACLF deutlich häufiger als bei Menschen mit milderer chronischer Hepatitis B, was auf einen Zusammenhang mit fortgeschrittenerer Erkrankung hinweist.
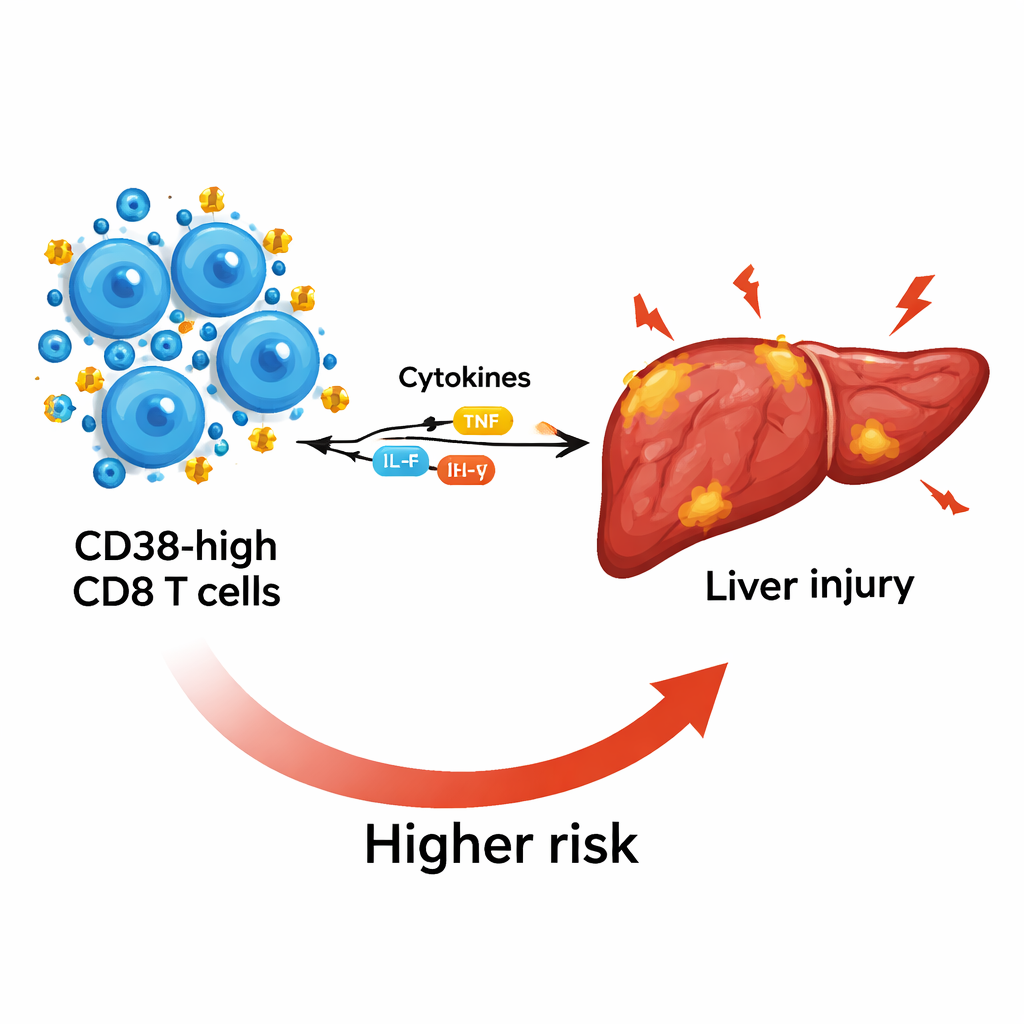
Wie dieser Marker Entzündung und Leberschaden widerspiegelt
Um zu verstehen, welche Rolle diese Zellen spielen könnten, untersuchten die Wissenschaftler Entzündungsstoffe, sogenannte Zytokine, im Blut. Patientinnen und Patienten mit ACLF wiesen deutlich erhöhte Spiegel sowohl „proinflammatorischer“ Zytokine, die Gewebeschäden antreiben, als auch „antiinflammatorischer“ Zytokine auf, die Abwehrmechanismen unterdrücken und Infektionen begünstigen können. Höhere CD38‑Werte auf CD8‑T‑Zellen gingen einher mit erhöhten Spiegeln wichtiger Zytokine wie IL‑6 und IL‑10, was darauf hindeutet, dass diese Zellen an der Schnittstelle von schädlicher Entzündung und Immunparalyse stehen. Die CD38‑Spiegel stiegen zudem mit Markern für stärkere Leberschädigung, einschließlich erhöhtem Bilirubin und einem ungünstigen AST/ALT‑Verhältnis, und nahmen zu, während die Thrombozytenzahlen—ein Hinweis auf die verbleibende Leberreserve—abnahmen.
Vorhersage: wer sich verbessert und wer schlechter wird
Die Forschenden verfolgten anschließend eine Untergruppe von ACLF‑Patientinnen und -Patienten über mehrere Wochen Behandlung. Bei denen, die klinisch besser wurden, sank CD38 auf CD8‑T‑Zellen kontinuierlich. Im Gegensatz dazu blieben die CD38‑Werte bei verschlechterten Patientinnen und Patienten hoch oder stiegen sogar weiter an. Personen, die Infektionen entwickelten—eine häufige und tödliche Komplikation bei ACLF—hatten ebenfalls höhere CD38‑Werte als jene ohne Infektion. Beim Vergleich von Überlebenden und Nicht‑Überlebenden nach drei Monaten zeigten die Verstorbenen deutlich höhere CD38‑Intensität auf ihren CD8‑T‑Zellen. Statistische Analysen ergaben, dass diese einzelne Immunmessgröße ein unabhängiger Prädiktor für Tod sowohl nach 28 Tagen als auch nach drei Monaten war.
Alte und neue Werkzeuge für die Prognose kombinieren
Da Ärztinnen und Ärzte bereits stark auf den MELD‑Score vertrauen, prüften die Autoren, ob die Ergänzung durch CD38‑Informationen dessen Vorhersagekraft verbessern könnte. Sie fanden heraus, dass die Kombination von CD38‑hoch auf CD8‑T‑Zellen mit dem MELD‑Score die Fähigkeit, das Dreimonats‑Sterberisiko vorherzusagen, gegenüber MELD allein verbesserte und auch besser abschnitt als ein weiterer gängiger Marker, das Neutrophilen‑zu‑Lymphozyten‑Verhältnis. Das deutet darauf hin, dass ein einfacher Blut‑Immuntest, der in bestehende Scores integriert wird, helfen könnte, jene Hepatitis‑B‑Patientinnen und ‑Patienten mit ACLF zu identifizieren, die dringend intensivmedizinische Versorgung, engmaschigere Überwachung oder eine Lebertransplantation benötigen.
Was das für Patientinnen, Patienten und die Versorgung bedeutet
Für Nicht‑Spezialisten lautet die Botschaft: Die Studie hat ein vielversprechendes „Immunthermometer“ für eine lebensbedrohliche Leberkrise aufgedeckt. Die Messung von CD38 auf CD8‑T‑Zellen scheint widerzuspiegeln, wie entzündet und erschöpft das Immunsystem ist, wie stark die Leber geschädigt ist und wie wahrscheinlich eine Patientin oder ein Patient sich erholt. Obwohl größere Studien erforderlich sind, bevor dies zur Routine wird, könnte dieser Marker — und künftige Therapien, die denselben Weg ansprechen — Ärztinnen und Ärzten helfen, die Versorgung zu individualisieren und das Überleben von Menschen mit akutem Absturz infolge hepatitis B‑bedingten Leberversagens zu verbessern.
Zitation: Li, J., Li, H., Du, S. et al. Expression of CD38+CD8+ T cells in hepatitis B-related acute-on-chronic liver failure and its prognostic value. Sci Rep 16, 6609 (2026). https://doi.org/10.1038/s41598-026-37404-2
Schlüsselwörter: Hepatitis B, akut‑auf‑chronisches Leberversagen, Immunmarker, CD8‑T‑Zellen, Leberprognose