Clear Sky Science · de
Entwicklung und Validierung eines neuartigen Nomogramms zur Vorhersage von axillären Lymphknotenmetastasen bei Brustkrebspatientinnen in Ägypten
Warum das für Patientinnen wichtig ist
Für viele Frauen mit Brustkrebs ist die größte Sorge nach der Diagnose nicht nur der Tumor selbst, sondern auch die langfristigen Folgen der Behandlung. Eines der belastendsten Verfahren ist die Operation zur Entfernung von Lymphknoten in der Achselhöhle, die ein Fortschreiten des Krebses verhindern kann, aber häufig zu Schwellungen des Arms, Schmerzen und Bewegungseinschränkungen führt. Diese Studie untersucht, ob ein einfaches Vorhersageinstrument Ärzten in Ägypten dabei helfen könnte, besser einzuschätzen, wer diese aggressive Operation wirklich braucht und wer sie möglicherweise sicher vermeiden kann.
Das Problem mit der „Einheitsoperation“
Traditionell haben Chirurgen viele Lymphknoten aus der Achselhöhle entfernt (ein Verfahren, das als axilläre Lymphknotendissektion bezeichnet wird), um zu prüfen, ob sich Brustkrebs ausgebreitet hat. Obwohl diese Operation wirksam zur Krankheitskontrolle ist, ist sie sehr invasiv und kann bei Patientinnen zu Infektionen, chronischer Armschwellung (Lymphödem) und dauerhaften Schulterproblemen führen. Ein neueres Verfahren, die Sentinel-Lymphknotenbiopsie, entfernt weniger Knoten, bleibt aber dennoch ein operativer Eingriff und ist in ressourcenbegrenzten Einrichtungen nicht immer verfügbar. Gleichzeitig führt modernes Screening dazu, dass viele Frauen früher diagnostiziert werden, und bei mehr als drei Vierteln der entfernten Lymphknoten stellt sich in einigen Patientinnen heraus, dass sie krebsfrei sind – ein Hinweis darauf, dass viele Frauen möglicherweise überbehandelt werden.
Eine große ägyptische Studie auf der Suche nach einer intelligenteren Lösung
Um dieses Problem anzugehen, überprüften Forscher eines großen Krebszentrums in Alexandria, Ägypten, die Unterlagen von 1.246 Frauen, die zwischen 2018 und 2024 wegen invasivem Brustkrebs behandelt wurden. Alle hatten frühe bis lokal fortgeschrittene Erkrankungen (Stadien I–III) und unterzogen sich entweder einer vollständigen axillären Dissektion oder einer Sentinel-Knoten-Biopsie, sodass ihr Lymphknotenstatus mit Sicherheit bekannt war. Das Team sammelte detaillierte Informationen, die typischerweise zum Zeitpunkt der Operation vorliegen: Alter der Patientin, Tumorgröße und -lage in der Brust, mikroskopische Merkmale, Hormon- und HER2-Status sowie bildgebende Befunde aus Mammographie und Ultraschall. Anschließend nutzten sie statistische Methoden, um Kombinationen von Faktoren zu finden, die am besten vorhersagten, ob sich Krebs in den Achsellymphknoten ausgebreitet hatte.
Aufbau einer Risiko-„Punktkarte“ für Lymphknotenausbreitung
Aus dieser Analyse gingen fünf Merkmale hervor, die die stärksten unabhängigen Hinweise auf eine Lymphknotenbeteiligung lieferten: die Lage des Tumors in der Brust (insbesondere im axillären Schwanz oder in den äußeren Regionen), seine Größe, der biologische Subtyp des Tumors, das Vorhandensein von Tumorzellen in kleinen Blut- oder Lymphgefäßen und ob der Ultraschall der Achselhöhle verdächtig erscheinende Knoten zeigt. Die Forscher überführten diese Faktoren in eine visuelle Punktkarte, ein sogenanntes Nomogramm. Jeder Faktor trägt eine bestimmte Punktzahl bei; die Summe ergibt die geschätzte Wahrscheinlichkeit, dass bei einer Patientin Krebs in den Achsellymphknoten vorliegt. Im Vergleich zu den tatsächlichen Patientenergebnissen erwies sich das Hauptmodell als sehr genau und trennte richtig zwischen Patientinnen mit und ohne Knotenbefall in mehr als 9 von 10 Fällen – eine Leistung, die den Ultraschall allein und viele zuvor veröffentlichte Instrumente übertraf.
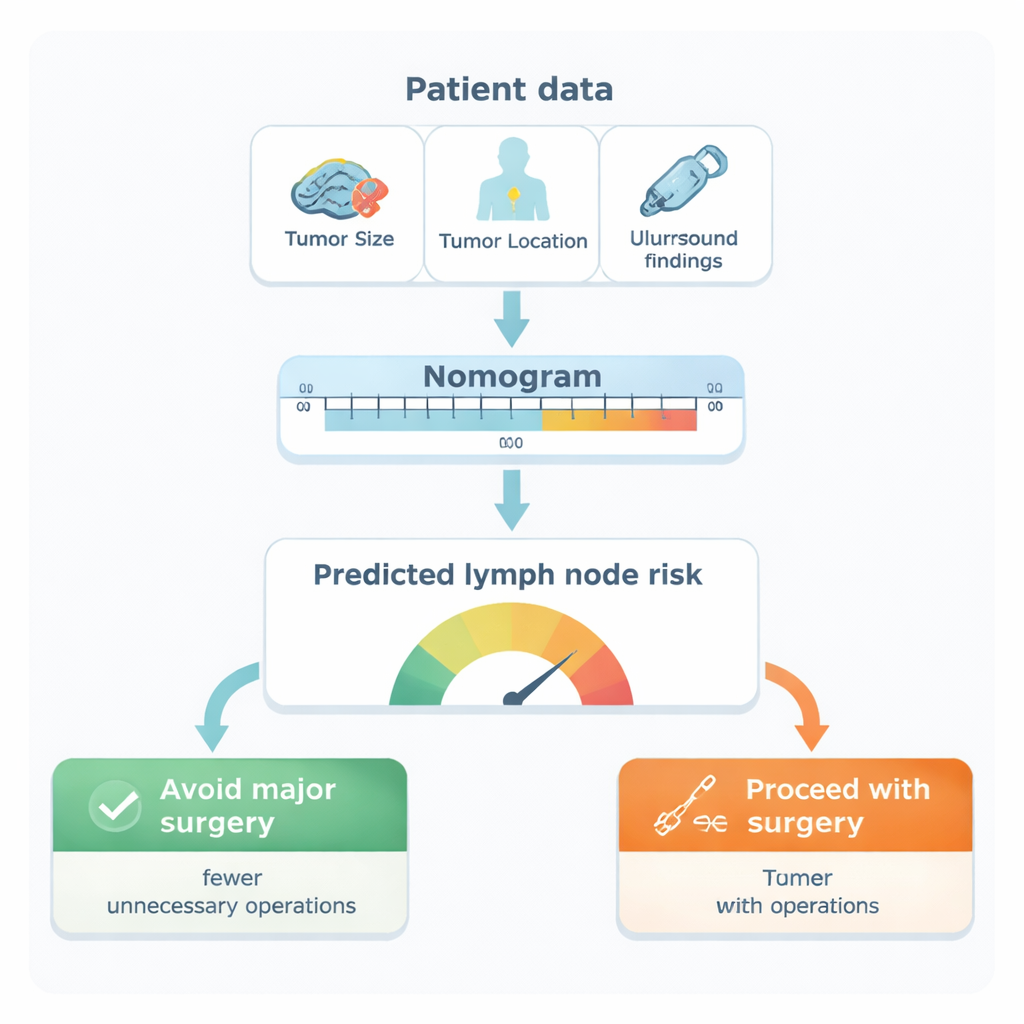
Von Zahlen zu Entscheidungen im Operationssaal
Das Team untersuchte anschließend, wie diese Punktkarte die reale Versorgung verändern könnte. Mithilfe einer Methode namens Entscheidungs-Kurven-Analyse prüften sie verschiedene „Risikogrenzwerte“ für die Wahl der Operation. Bei einer Schwelle von 20 % würde das Modell die meisten Frauen identifizieren, die tatsächlich Lymphknotenmetastasen hatten (etwa 94 % Sensitivität), und zugleich viele Frauen ohne Befall vor unnötiger Dissektion bewahren. Praktisch gesehen hätten Frauen mit einem vorhergesagten Risiko unter 20 % nur etwa eine 1‑zu‑8‑Chance, dass verborgener Knotenbefall vorliegt. Laut der Analyse könnte die Anwendung des Nomogramms bei diesem Schwellenwert ungefähr 11 vermeidbare axilläre Dissektionen pro 100 untersuchte Frauen verhindern, ohne das Risiko, schwere Erkrankungen zu übersehen, erheblich zu erhöhen.
Was das für Patientinnen und Gesundheitssysteme bedeutet
Für Patientinnen ist die Botschaft der Studie hoffnungsvoll: In Zukunft könnten kurze klinische und bildgebende Befunde zu einem einfachen Risikoscore kombiniert werden, um eine maßgeschneidertere Chirurgie zu lenken. Frauen mit sehr geringem vorhergesagtem Risiko für Lymphknotenausbreitung könnten größere axilläre Eingriffe – und deren langfristige Komplikationen – vermeiden, insbesondere in Krankenhäusern, in denen fortgeschrittene Techniken knapp sind. Frauen mit höherem Risiko könnten weiterhin komplette Staging-Verfahren und Therapien erhalten. Obwohl das Instrument noch in anderen Krankenhäusern und Ländern getestet werden muss, bevor es breit eingeführt werden kann, stellt es einen praktischen Schritt in Richtung personalisierterer und schonenderer Brustkrebsversorgung in Ägypten und ähnlichen ressourcenbegrenzten Umgebungen dar.
Zitation: Ismail, H.M., Arafa, M.A., Elsaid, A.A.A. et al. Development and validation of a novel nomogram predicting axillary lymph node metastasis among breast cancer patients in Egypt. Sci Rep 16, 7187 (2026). https://doi.org/10.1038/s41598-026-37354-9
Schlüsselwörter: Brustkrebschirurgie, Lymphknotenmetastasen, Vorhersage-Nomogramm, axilläre Versorgung, Onkologie in Ägypten