Clear Sky Science · de
Diagnostische Leistungsfähigkeit multimodaler Biomarker beim kolorektalen Karzinom
Warum das wichtig für die Alltagsgesundheit ist
Das kolorektale Karzinom gehört zu den häufigsten und tödlichsten Krebsarten weltweit, ist jedoch bei frühzeitiger Erkennung gut behandelbar. Viele Menschen vermeiden eine Koloskopie, weil sie invasiv und umständlich ist, und gängige nicht-invasive Tests übersehen manchmal Tumore. Diese Studie untersucht, ob die Kombination mehrerer einfacher Blut- und Stuhltests eine genauere, komfortablere Methode bieten kann, um zu erkennen, wer wahrscheinlich ein kolorektales Karzinom hat und wer unnotwendige Eingriffe vermutlich sicher vermeiden kann.
Auf der Suche nach Krebszeichen in Blut und Stuhl
Die Forschenden begleiteten 881 Personen, die an einem großen Krankenhaus in China behandelt wurden: 188 hatten ein bestätigtes kolorektales Karzinom, 693 wiesen ähnliche Verdauungsbeschwerden, aber keinen Krebs auf. Statt sich auf einen einzelnen Marker zu verlassen, maßen sie mehrere unterschiedliche Signale, die Tumore oder ihr Umfeld hinterlassen können. Dazu gehörte eine spezielle DNA-Veränderung im Blut (methylierte SEPT9), klassische Tumormarker, die in vielen Krankenhäusern verwendet werden (CEA und CA19-9), ein Stuhltest, der verborgenes Blut nachweist (fäkaler okkulter Bluttest, FOBT), sowie zwei Parameter aus dem Blutbild, die Entzündung und Veränderungen der roten Blutkörperchen widerspiegeln (RDW-CV und PLR). Indem sie untersuchten, wie sich jeder dieser Marker einzeln und in Kombination verhält, stellten sie eine einfache Frage: Kann ein Multi-Test-Panel Krebs besser erkennen als ein einzelner Test?
Wie die Studie durchgeführt wurde
Alle Teilnehmenden gaben routinemäßig Blut- und, wenn verfügbar, Stuhlproben ab. Das Team testete das Blut auf methylierte SEPT9 mit einem kommerziellen Kit, das nach krebsbezogenen DNA-Veränderungen sucht, bestimmte CEA- und CA19-9-Werte mit automatisierten Krankenhausanalyzern und berechnete RDW-CV und PLR aus standardmäßigen vollständigen Blutbildern. Der FOBT wurde auf Stuhlproben mit einem häufig verwendeten immunochemischen Kit durchgeführt. Mit statistischen Modellen verglichen sie die Ergebnisse zwischen der Krebs- und der Nicht-Krebs-Gruppe, identifizierten welche Marker unabhängig mit dem Vorliegen eines kolorektalen Karzinoms assoziiert sind, und bauten dann ein Vorhersagemodell. Die Leistungsbewertung erfolgte anhand von ROC-Kurven (receiver operating characteristic), die zusammenfassen, wie gut ein Test das Treffen wahrer Krebsfälle (Sensitivität) gegen das Vermeiden falscher Alarme (Spezifität) ausbalanciert.
Was jeder Test allein kann – und nicht kann
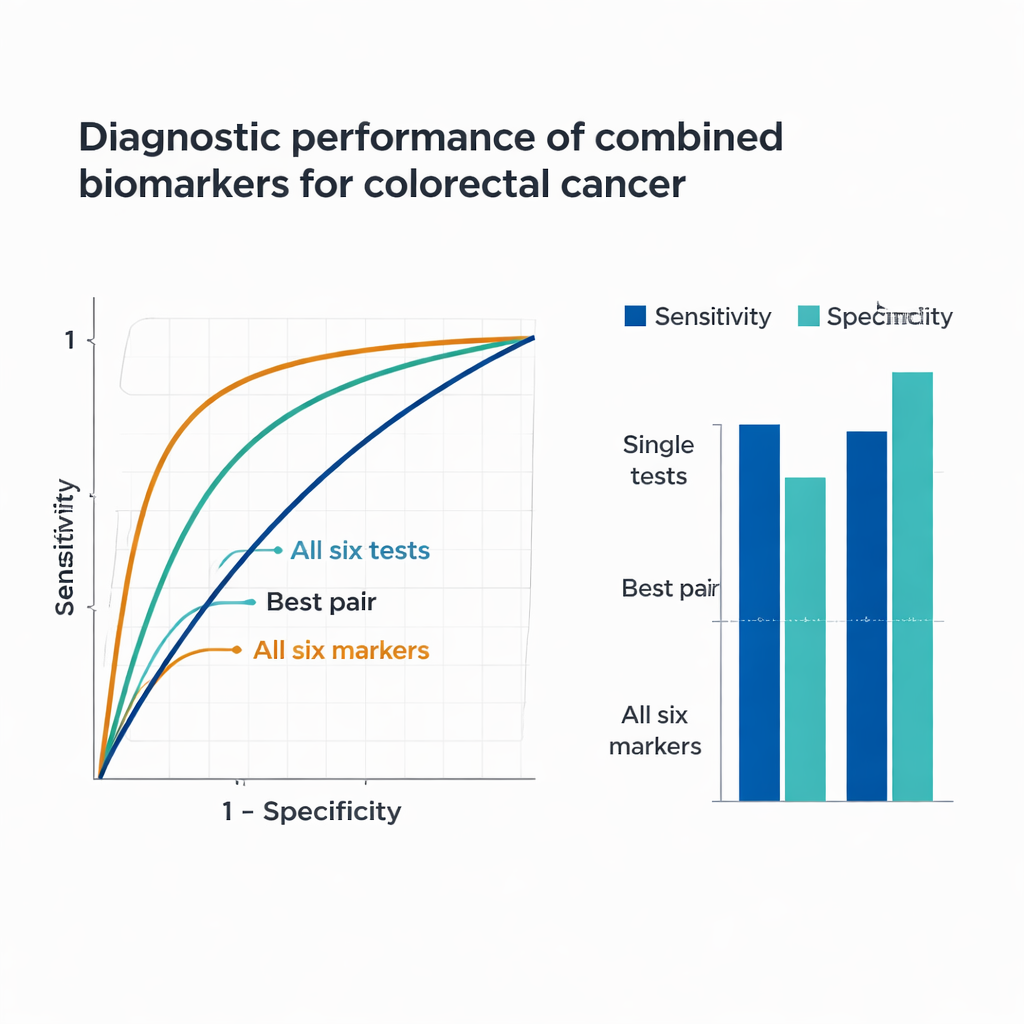
Jeder einzelne Marker zeigte bedeutsame Unterschiede zwischen Krebs- und Nicht-Krebs-Gruppen. Die Krebsgruppe wies deutlich höhere Positivraten für methylierte SEPT9 und FOBT sowie erhöhte Werte von CEA, CA19-9, RDW-CV und PLR auf. Betrachtet man die Marker einzeln, so zeichnete sich methylierte SEPT9 besonders dadurch aus, Nicht-Krebs-Fälle auszuschließen und identifizierte etwa 95 % der Personen ohne Krebs korrekt, verfehlte aber einen beträchtlichen Anteil der Tumore. FOBT zeigte das umgekehrte Muster: Er erfasste etwa 85 % der Krebserkrankungen, kennzeichnete jedoch rund jeden fünften Nicht-Krebs-Patienten fälschlich als risikobehaftet. CEA lieferte die insgesamt stärkste Einzelleistung, während CA19-9, RDW-CV und PLR allein nur mäßig informativ waren. Diese Ergebnisse verdeutlichen ein zentrales Problem einzelner Tests: Jeder erfasst nur einen Teilaspekt des Krebsverhaltens.
Gemeinsam stärker: Kombination mehrerer Signale
Da jeder Marker einen anderen biologischen Prozess widerspiegelt—genetische Veränderungen in Tumor-DNA, von Tumorzellen abgesonderte Proteine, Blutungen aus Darmläsionen und krebsbedingte Entzündungen—prüften die Forschenden, wie gut Kombinationen funktionieren. Die Kombination von methylierter SEPT9 mit FOBT erhöhte deutlich die Chance, Tumore zu erfassen, und das Hinzufügen der Tumormarker CEA und CA19-9 verbesserte die Erkennung weiter. Als die sechs Schlüsselindikatoren (methylierte SEPT9, FOBT, CEA, CA19-9, RDW-CV und PLR) in ein einziges Vorhersagemodell integriert wurden, war die Leistung beeindruckend: Das Panel erkannte etwa 92 % der Krebspatienten korrekt und beruhigte gleichzeitig rund 84 % der Personen ohne Krebs korrekt. Statistisch erreichte dieses kombinierte Modell eine Fläche unter der ROC-Kurve (AUC) von 0,939, deutlich höher als jeder einzelne Test oder einfache Paare, und unterstreicht die Kraft der Integration mehrerer, komplementärer Biomarker.
Welche Bedeutung das für Vorsorge und Versorgung haben könnte
Für Menschen, die eine Koloskopie scheuen, bietet dieser Multi-Test-Ansatz eine vielversprechende, nicht-invasive Methode zur Einschätzung des Krebsrisikos allein anhand von Blut- und Stuhlproben. Obwohl er die Koloskopie nicht vollständig ersetzen kann, könnte ein Panel mit so hoher Sensitivität und guter Spezifität dabei helfen zu entscheiden, wer den invasiven Test am dringendsten benötigt und wer sicher überwacht werden kann. Die Autorinnen und Autoren weisen darauf hin, dass ihre Studie an einem einzigen Krankenhaus durchgeführt wurde und die Leistung in sehr frühen Stadien oder im Langzeitverlauf nicht vollständig analysiert wurde; daher sind breitere, multizentrische Forschungen noch nötig. Nichtsdestoweniger legt die Arbeit nahe, dass die Kombination mehrerer einfacher, weit verbreiteter Tests die Darmkrebsvorsorge verändern könnte, mehr Tumore früher entdeckt und gleichzeitig unnötige Eingriffe, Kosten und Ängste für Patientinnen und Patienten reduziert werden könnten.
Zitation: Yang, S., Wang, Y., Li, J. et al. Diagnostic performance of multimodal biomarkers in colorectal cancer. Sci Rep 16, 6273 (2026). https://doi.org/10.1038/s41598-026-37280-w
Schlüsselwörter: kolorektales Karzinom, Krebsvorsorge, Bluttest, Stuhltest, Biomarker