Clear Sky Science · de
Serum-Interferon-λ3 als kurzfristiger Biomarker für Krankheitskontrolle bei anti‑MDA5-positiver dermatomyositis-assoziierter ILD
Warum das für Patienten und Familien wichtig ist
Bei einigen Menschen mit der seltenen Muskel‑ und Hautkrankheit Dermatomyositis entwickelt sich eine schwere Narbenbildung und Entzündung in der Lunge. Dieses Lungenproblem kann rasch fortschreiten und lebensbedrohlich werden, sodass Ärztinnen und Ärzte eine schnelle und verlässliche Methode brauchen, um zu sehen, ob die begonnene Behandlung tatsächlich wirkt. Diese Studie untersuchte, ob ein im Blut nachweisbarer Stoff, das Interferon‑λ3, wie eine Warnleuchte im Cockpit fungieren kann und Ärzten innerhalb eines Monats anzeigt, wer sich stabilisiert und wer weiterhin gefährdet ist.
Eine seltene Erkrankung mit gefährlicher Lungenbeteiligung
Dermatomyositis ist eine Autoimmunerkrankung: Die körpereigene Abwehr richtet sich fälschlich gegen Muskeln, Haut und manchmal auch gegen die Lunge. Ein Teil der Betroffenen trägt Antikörper gegen ein Protein namens MDA5 und neigt besonders zur Entwicklung einer interstitiellen Lungenerkrankung, bei der Lungengewebe entzündet und versteift wird. Für diese Patientinnen und Patienten sind die ersten Wochen nach der Diagnose kritisch. Starke immunsuppressive Medikamente werden rasch begonnen, aber es ist oft schwer frühzeitig zu erkennen, ob diese Therapien die Lungenentzündung wirklich beruhigen oder ob die Krankheit stillschweigend weiter voranschreitet.
Auf der Suche nach einem kurzfristigen Blutanzeiger
Die Forschenden konzentrierten sich auf ein Molekül namens Interferon‑λ3 (IFN‑λ3), das Teil der antiviralen Abwehr ist und Entzündungen an Barrieregeweben wie der Lunge beeinflusst. Frühere Arbeiten zeigten, dass IFN‑λ3‑Spiegel bei Menschen mit MDA5‑positiver Dermatomyositis ungewöhnlich hoch sind und hohe Werte bei Diagnose mit schlechteren Ergebnissen verknüpft sind. In dieser Studie stellten die Autorinnen und Autoren eine neue Frage: Spiegeln Veränderungen des IFN‑λ3 innerhalb des ersten Monats der Behandlung die kurzfristige Kontrolle der Lungenerkrankung wider? Um dies zu prüfen, werteten sie rückblickend 24 Patientinnen und Patienten aus mehreren Krankenhäusern über mehr als zwei Jahrzehnte aus, die bei Diagnose sowie etwa einen Monat nach Behandlungsbeginn Blutproben hatten.
Zwei Verläufe: gute Kontrolle und schlechte Kontrolle
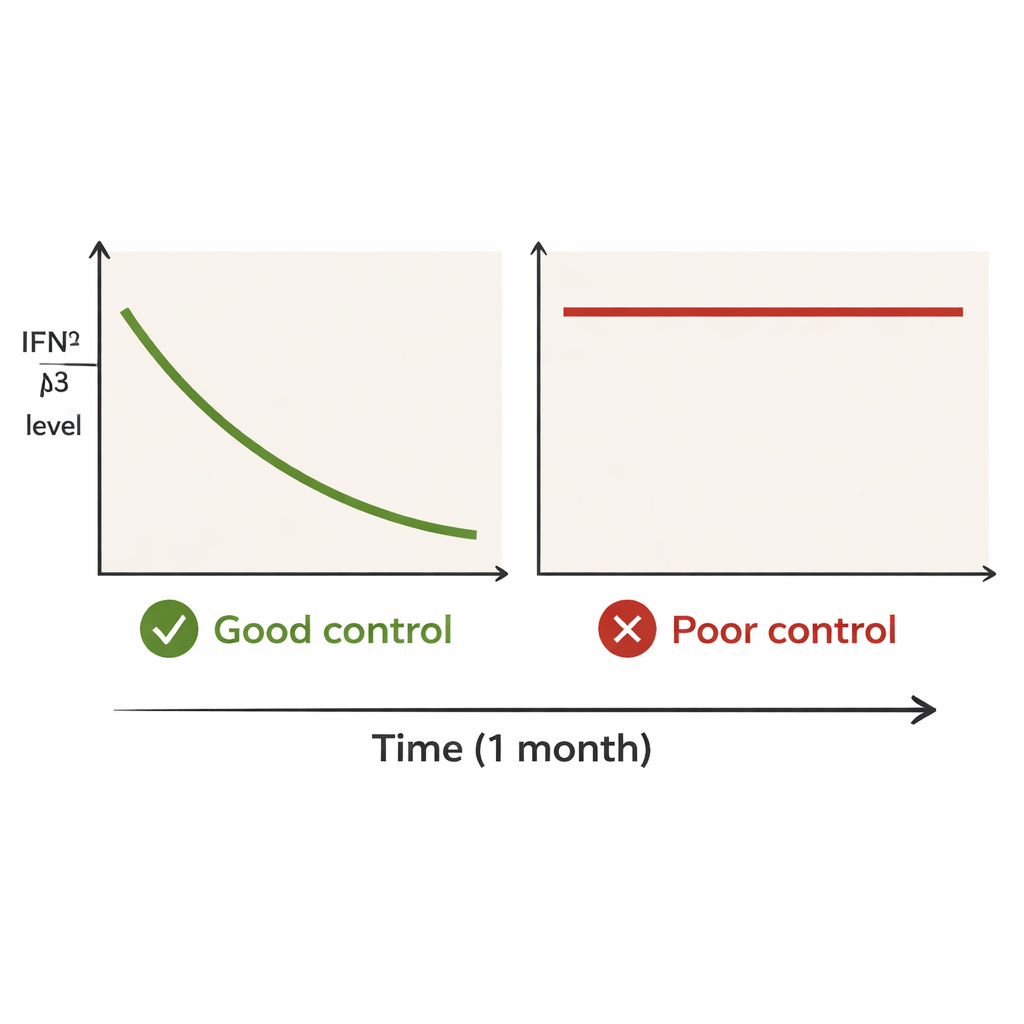
Die Patientengruppe wurde nach dem Verlauf der Lungenerkrankung im folgenden Jahr in zwei Gruppen geteilt. Zur Gruppe „gute Kontrolle“ gehörten Personen, die überlebten und im Zeitraum von mindestens zwölf Monaten keine Lungenexazerbationen hatten. Zur Gruppe „schlechte Kontrolle“ zählten diejenigen, die entweder an der progredienten Lungenerkrankung verstarben oder innerhalb eines Jahres einen klaren Rückfall erlitten. Bei der Diagnose waren die IFN‑λ3‑Werte in beiden Gruppen allgemein hoch. Doch nach einem Monat zeigte sich eine deutliche Trennung. In der Gruppe mit guter Kontrolle sank der mediane IFN‑λ3‑Wert von etwa 95 auf 13 Einheiten, ein starker und schneller Rückgang. In der Gruppe mit schlechter Kontrolle änderten sich die Werte kaum und blieben hoch – ungefähr von 130 auf 119. Selbst Patientinnen und Patienten dieser Gruppe, die einen gewissen Rückgang zeigten, hatten nach einem Monat noch klar erhöhte Werte.
Wie sich dieser Marker im Vergleich zu anderen verhält
Ärztinnen und Ärzte nutzen bereits andere Bluttests, wie Ferritin und KL‑6, um die Schwere dieser Form der Lungenerkrankung einzuschätzen. In dieser Studie veränderten sich diese Marker jedoch in den ersten vier Wochen kaum und trennten die beiden Ausgangsgruppen nicht deutlich. IFN‑λ3 verhielt sich anders: Es fiel rasch bei Patientinnen und Patienten, deren Erkrankung unter Kontrolle kam, und blieb hoch bei denen, die später verstarben oder rückfällig wurden. Das deutet darauf hin, dass der absolute IFN‑λ3‑Wert nach einem Monat — also wie hoch oder niedrig er zu diesem Zeitpunkt ist — informativer sein könnte als eine geringe relative Änderung gegenüber dem Ausgangswert. Wichtig ist, dass dieses Muster auch dann beobachtet wurde, wenn viele der schwerer Erkrankten aggressivere Medikamentenkombinationen erhalten hatten.
Was das für die Versorgung bedeuten könnte
Die Studie war relativ klein und retrospektiv, daher müssen die Ergebnisse in größeren, prospektiven Studien bestätigt werden. Dennoch weisen die Befunde auf eine praktische Anwendung hin: Die Messung von IFN‑λ3 bei Diagnose und erneut etwa einen Monat später könnte Ärztinnen und Ärzten eine frühe Einschätzung liefern, ob die aktuelle Therapie ausreicht. Bleiben die Werte hoch, könnte das eine engere Überwachung, eine Anpassung der Medikamente oder die Überlegung zusätzlicher Therapien vor irreversiblem Lungenschaden nahelegen. Für Patientinnen, Patienten und deren Familien könnte ein einfacher Bluttest, der die kurzfristige Krankheitskontrolle widerspiegelt, klarere Orientierung bieten und die Chance verbessern, einer gefährlichen Lungenkomplikation zuvorzukommen.
Zitation: Kitahara, Y., Fujisawa, T., Fukada, A. et al. Serum interferon-λ3 as a short-term biomarker of disease control in anti-MDA5-positive dermatomyositis-associated ILD. Sci Rep 16, 6134 (2026). https://doi.org/10.1038/s41598-026-37104-x
Schlüsselwörter: Dermatomyositis, interstitielle Lungenerkrankung, Biomarker, Interferon Lambda 3, autoimmune Lungenerkrankung