Clear Sky Science · de
Durch maschinelles Lernen gesteuerte dynamische Prognose für primäres kolorektales Lymphom
Warum das für Patientinnen, Patienten und Angehörige wichtig ist
Das primäre kolorektale Lymphom ist ein seltener Krebs, der im Dickdarm oder Rektum beginnt und nicht in den Lymphknoten. Weil er ungewöhnlich ist und oft spät entdeckt wird, bleiben Patientinnen, Patienten und ihre Familien mit großer Unsicherheit in Bezug auf die Zukunft. Die Studie stellt eine einfache, aber entscheidende Frage: Wie verändern sich die Überlebenschancen in den nächsten Jahren, wenn eine Person bereits eine bestimmte Zeit mit dieser Erkrankung gelebt hat — und können moderne Computerverfahren diese Information in klarere, persönlichere Prognosen verwandeln?
Ein seltener Krebs mit sich ändernden Wahrscheinlichkeiten über die Zeit
Die meisten Überlebensstatistiken sind feste Momentaufnahmen: sie geben die Chance an, fünf oder zehn Jahre ab Diagnose zu überleben, als stünde die Zeit still. Für Menschen, die bereits mehrere Jahre nach der Diagnose leben, werden diese Zahlen jedoch schnell veraltet. Die Forschenden konzentrierten sich auf das „bedingte Überleben“, das die Wahrscheinlichkeit betrachtet, weitere Jahre zu überleben, vorausgesetzt, ein Patient hat bereits eine bestimmte Zeit überstanden. Anhand von Daten von 2.743 Personen mit primärem kolorektalem Lymphom aus dem großen US-amerikanischen SEER-Krebsregister zwischen 2004 und 2021 zeigten sie, dass sich die Überlebenschancen verbessern, je länger die Patientinnen und Patienten die frühe, besonders risikoreiche Phase überstehen. Beispielsweise lag die Gesamtwahrscheinlichkeit, zehn Jahre nach der Diagnose noch am Leben zu sein, bei etwa 54 %, während Patientinnen und Patienten, die bereits die Fünf-Jahres-Marke erreicht hatten, ungefähr eine 80%ige Chance hatten, das zehnte Jahr zu erreichen.
Die Daten entscheiden lassen, was wirklich zählt
Um zu verstehen, welche Faktoren diese sich ändernden Wahrscheinlichkeiten wirklich bestimmen, wandte das Team eine Form des maschinellen Lernens an, den sogenannten random survival forest. Diese Methode kann viele Variablen durchforsten und komplexe, nichtlineare Muster erfassen, die traditionelle statistische Werkzeuge übersehen können. Von 11 möglichen Prädiktoren hob der Algorithmus sieben als am wichtigsten für das Langzeitoutcome hervor: Alter, mikroskopischer Lymphomtyp, Ausbreitungsgrad der Erkrankung (Stadium), ob Chemotherapie verabreicht wurde, die Lokalisation des Tumors im Dick- oder Enddarm sowie zwei soziale Indikatoren — Haushaltseinkommen und Familienstand. Alter erwies sich als der stärkste einzelne Prädiktor, gefolgt vom Lymphomtyp und dem Stadium, was nahelegt, dass die Person selbst und die Tumorcharakteristika mindestens ebenso wichtig sind wie der genaue Entstehungsort.
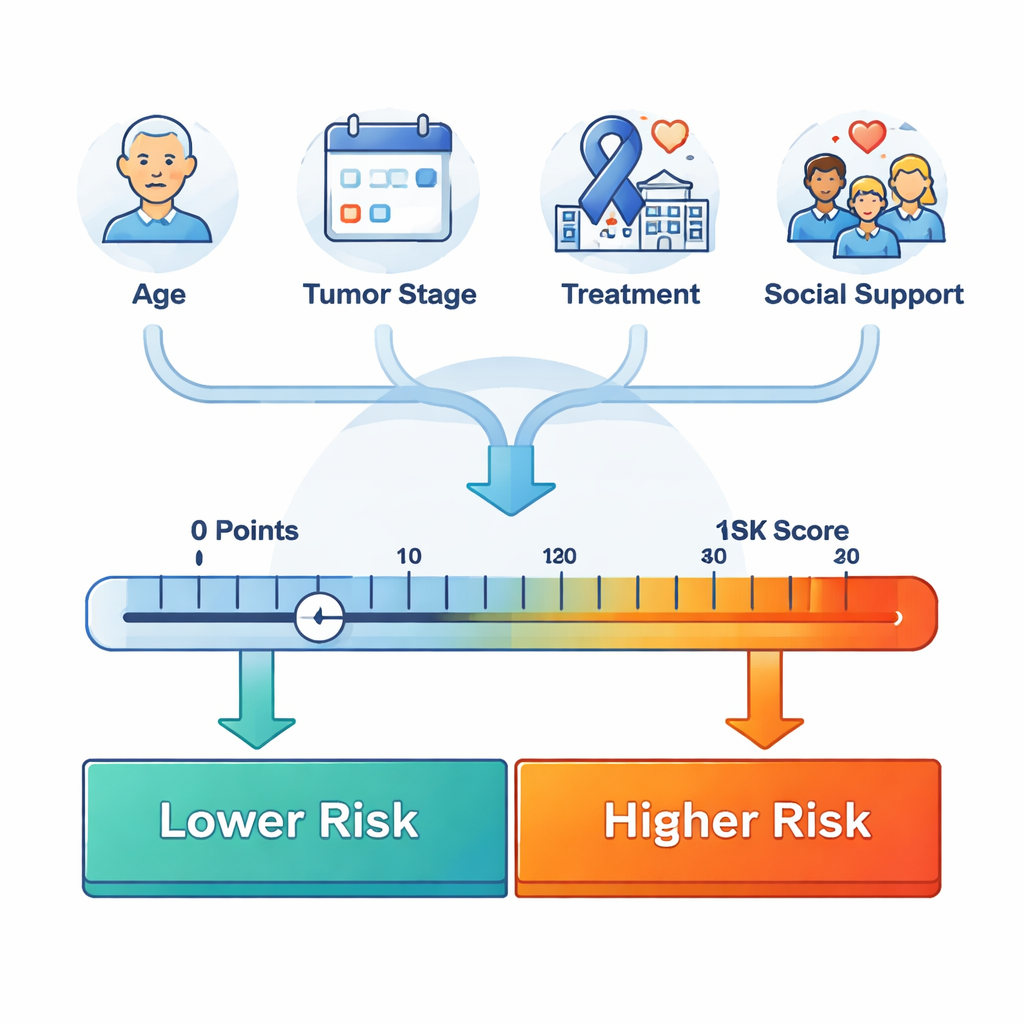
Komplexe Mathematik in ein klinisches Werkzeug übersetzen
Statt die Ergebnisse im Code vergraben zu lassen, übersetzten die Autorinnen und Autoren sie in eine visuelle Punkttabelle, bekannt als Nomogramm. Ärztinnen und Ärzte können in der Tabelle die Altersgruppe, den Tumortyp, das Stadium, getroffene Behandlungsentscheidungen und die grundlegende soziale Situation einer Patientin oder eines Patienten lokalisieren, jedem Merkmal Punkte zuordnen und diese addieren, um die Wahrscheinlichkeit abzuschätzen, drei, fünf oder zehn Jahre zu überleben — jeweils aktualisiert in Abhängigkeit davon, wie lange die Person bereits seit der Diagnose gelebt hat. In Tests erwies sich dieses Werkzeug als genau und stabil über die Zeit: sowohl in der Entwicklungsgruppe als auch in einer separaten Validierungsgruppe blieb seine Fähigkeit, Patientinnen und Patienten mit besseren oder schlechteren Aussichten zu unterscheiden, über einen Beobachtungszeitraum von zehn Jahren hoch. Es trennte die Patientengruppen außerdem klar in Niedrig- und Hochrisikogruppen mit deutlich unterschiedlichen Überlebensverläufen.
Was das für die Versorgung heute bedeutet
Das Modell bietet mehrere praktische Vorteile. Da die Überlebensschätzungen mit der Zeit aktualisiert werden, können Ärztinnen und Ärzte Nachsorgepläne anpassen: Hochrisikopersonen benötigen möglicherweise in den ersten Jahren engere Kontrollen und intensivere Therapie, während diejenigen, deren Prognose sich verbessert, sicher zu weniger intensiver Überwachung übergehen können. Die Einbeziehung von Einkommen und Familienstand betont außerdem, wie Unterstützungsstrukturen und der Zugang zur Versorgung die Ergebnisse beeinflussen können, und ermutigt Klinikerinnen und Kliniker, neben medizinischen auch soziale Bedürfnisse zu berücksichtigen. Obwohl die Analyse durch fehlende Details zu spezifischen Medikamentenregimen und modernen zielgerichteten Therapien begrenzt ist und noch in anderen Ländern und Zeiträumen geprüft werden muss, zeigt sie, wie große Datensätze und maschinelles Lernen kombiniert werden können, um die Versorgung bei einer seltenen Erkrankung zu personalisieren.
Ein klareres Bild der Zukunft
Für Menschen mit primärem kolorektalem Lymphom ist die Prognose keine einmalige, unveränderliche Zahl, sondern ein sich bewegendes Ziel, das sich häufig mit der Zeit verbessert. Diese Studie zeigt, dass es möglich ist, durch die Verbindung fortschrittlicher Computerverfahren mit langjährigen Bevölkerungsdaten ein dynamisches, patientenfreundliches Werkzeug zu entwickeln, das diese sich ändernden Wahrscheinlichkeiten verfolgt. Es ersetzt nicht das ärztliche Urteil, kann Patientinnen, Patienten und Familien aber eine realistischere und hoffnungsvollere Sicht auf den weiteren Weg bieten — und bei Entscheidungen zu Behandlung und Nachsorge helfen, die besser zum sich wandelnden individuellen Risiko passen.
Zitation: Xia, G., Zhang, G., Wang, H. et al. Machine learning-driven dynamic prognosis for primary colorectal lymphoma. Sci Rep 16, 6196 (2026). https://doi.org/10.1038/s41598-026-36995-0
Schlüsselwörter: primäres kolorektales Lymphom, bedingtes Überleben, Maschinenlern-Prognose, random survival forest, Risikostratifizierung bei Krebs