Clear Sky Science · de
Echtwelt-Performance des KI-Diagnosesystems IDx‑DR bei der Erkennung der diabetischen Retinopathie und ihrer wichtigsten Störfaktoren
Warum dieser neue Sehtest wichtig ist
Für Menschen mit Diabetes kann ein Sehverlust durch Augenschäden schleichend und dauerhaft auftreten. Regelmäßige Augenuntersuchungen verhindern viele Erblindungsfälle, doch es gibt nicht genug Augenärztinnen und Augenärzte, um alle so häufig wie nötig zu untersuchen. Diese Studie prüfte ein vollständig automatisiertes System der künstlichen Intelligenz (KI) namens IDx‑DR darauf, wie zuverlässig es in der alltäglichen Praxis diabetische Augenerkrankungen erkennt und welche realen Hindernisse dem im Weg stehen.
Ein wachsender Bedarf an schnellen Sehtests
Diabetes nimmt weltweit zu, und etwa jede dritte Person mit Diabetes entwickelt Schädigungen des lichtempfindlichen Gewebes im Augenhintergrund, bekannt als diabetische Retinopathie. Wird dies früh entdeckt, lässt sich der Schaden behandeln und das Erblindungsrisiko deutlich verringern. Die Herausforderung besteht darin, Millionen Menschen zu screenen: das erfordert Zeit, Ausbildung und teure Geräte. IDx‑DR soll diese Last mindern: Pflegekräfte oder geschulte Assistenten fertigen mit einer Spezialkamera Aufnahmen der Netzhaut an, die an cloudbasierte Software gesendet werden. Diese klassifiziert automatisch, ob keine, leichte, mäßige oder schwere Erkrankung vorliegt, ohne dass ein Augenarzt vor Ort sein muss.
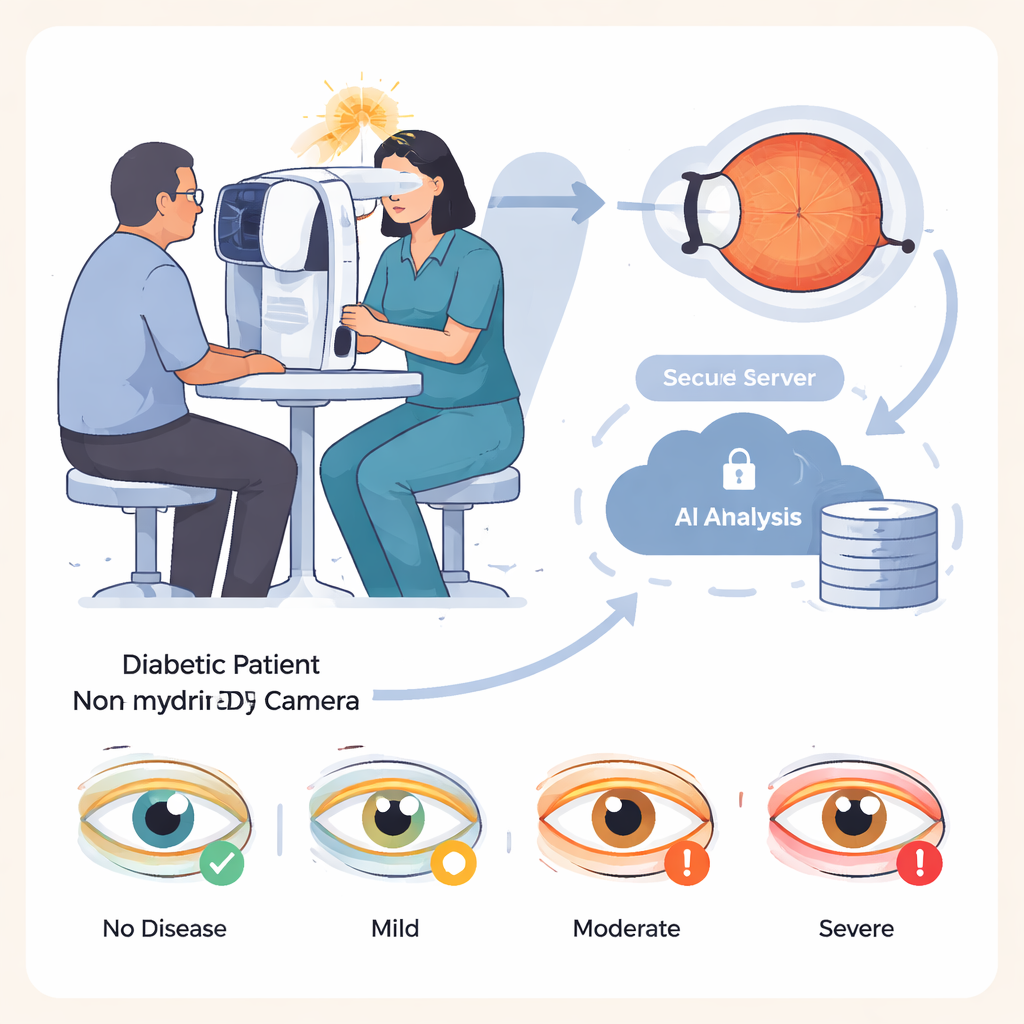
Die KI einem Praxistest unterziehen
Die Forschenden evaluierten IDx‑DR bei 875 Patientinnen und Patienten mit Diabetes, die in einem spezialisierten Krankenhaus in Deutschland behandelt wurden. Die Gruppe war breit gefächert, mit Kindern ab 8 Jahren bis zu Erwachsenen im Alter von 92 Jahren, und umfasste beide Haupttypen des Diabetes. Bei jeder Person fertigten Assistierende in einem abgedunkelten Raum vier Netzhautaufnahmen an, ohne Pupillen erweiternde Augentropfen zu verwenden, um einen typischen Screeningbesuch in der Primärversorgung zu simulieren. Das KI‑System analysierte diese Bilder und erstellte pro Patient eine einzelne Diagnose, basierend auf dem stärker betroffenen Auge. Alle Patientinnen und Patienten erhielten außerdem eine vollständige Augenuntersuchung durch erfahrene Ophthalmologinnen und Ophthalmologen mit Pupillenerweiterung, die als Goldstandard diente; die gespeicherten Fotos wurden später von Ärztinnen und Ärzten beurteilt, die die KI‑Resultate nicht kannten.
Wie gut erkannte die KI die Erkrankung?
Waren Aufnahmen von guter Qualität verfügbar, schnitt die KI insbesondere bei den gefährlichsten Fällen sehr gut ab. Bei schwerer diabetischer Augenerkrankung lag die Sensitivität — der Anteil der tatsächlich Betroffenen, die korrekt erkannt wurden — bei etwa 94 %, und die Spezifität — wie oft korrekterweise Menschen ohne schwere Erkrankung entwarnt wurden — bei etwa 90 %. Bei mehr als der Hälfte der Patientinnen und Patienten mit analysierbaren Bildern entsprach die vierstufige Einstufung der KI genau dem Ergebnis der ärztlichen Untersuchung mit erweiterten Pupillen. Wenn es Differenzen gab, war die KI eher vorsichtig: Sie stuft häufiger eine Erkrankung als schlimmer ein, als schwerwiegende Probleme zu übersehen. Eine Unterschätzung der Schwere, die eine Verzögerung notwendiger Behandlung bedeuten könnte, trat bei unter 5 % der Personen mit verwertbaren Bildern auf und sehr selten bei denen mit tatsächlich schwerer Erkrankung.
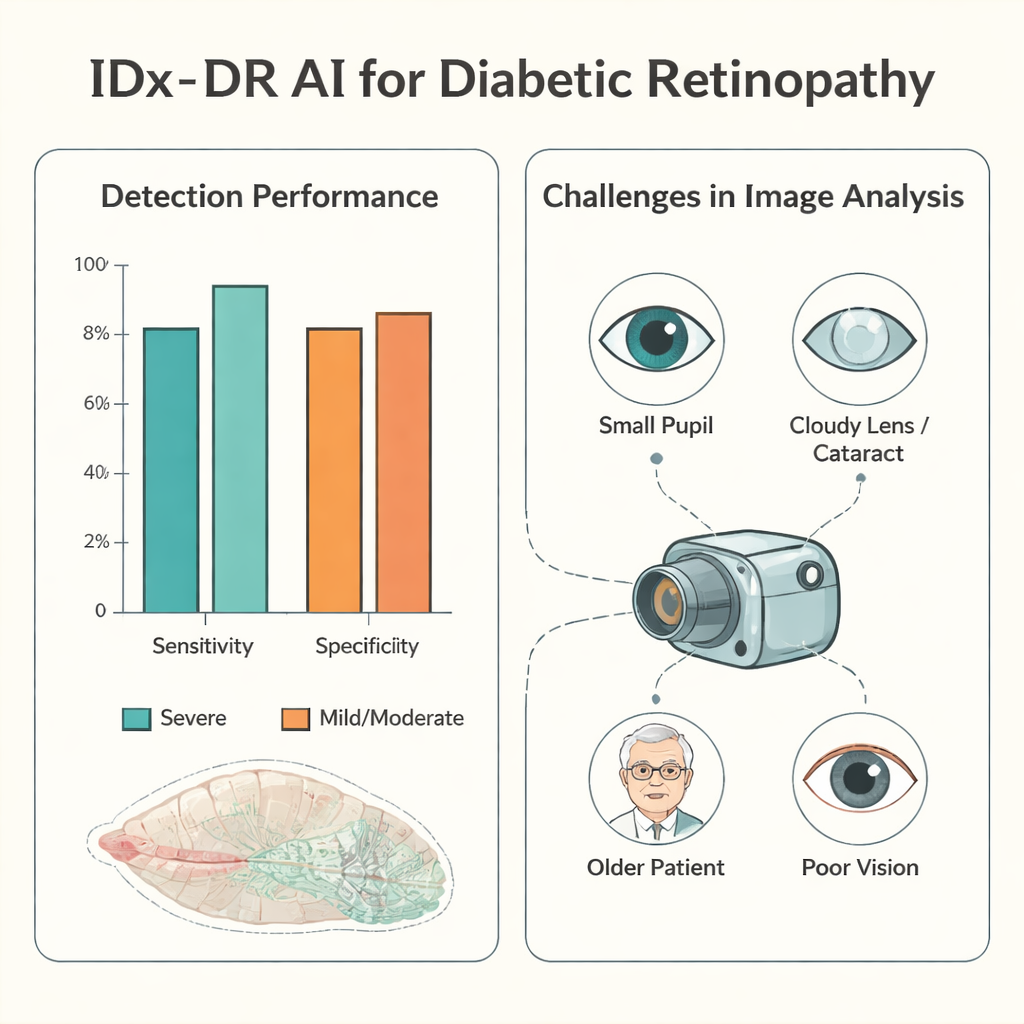
Die versteckten Hürden: verwertbare Aufnahmen erstellen
Der zentrale Schwachpunkt war nicht die Entscheidungsfindung der KI, sondern die Praxis, Bilder zu erhalten, die sie auswerten kann. Bei etwa einem von zehn Patienten gelang es dem Personal gar nicht, eine Netzhautaufnahme zu erstellen, und bei etwa einem von vier bewertete die KI die Bilder als zu schlecht zur Analyse. Die Studie untersuchte die Gründe. Kleine Pupillen waren ein entscheidender Faktor: Patientinnen und Patienten mit engen Pupillen unter 3 Millimetern hatten deutlich seltener verwertbare Aufnahmen. Höheres Alter, getrübte Augenlinsen (Katarakte), bereits bestehende diabetische Maculadegeneration (Schwellungen in der Netzhaut) und eingeschränkte Sehschärfe erschwerten ebenfalls die Fotografie und Auswertung. Selbst die Person, die die Bilder aufnahm, spielte eine Rolle. Mit Training und Erfahrung sank die Rate unbrauchbarer Bilder deutlich und die benötigte Zeit pro Patient verringerte sich, doch nach längerer Unterbrechung der Praxis verschlechterte sich die Leistung wieder.
Was das für die zukünftige Augenversorgung bedeutet
Für Laien lautet die Kernbotschaft: Autonome KI kann sicher dabei helfen, Menschen mit fortgeschrittener diabetischer Augenschädigung zu identifizieren, besonders dort, wo Augenärztinnen und Augenärzte knapp sind. Ihre Nützlichkeit hängt jedoch stark von klaren Netzhautaufnahmen ab, die sich bei älteren Patienten, Personen mit kleinen Pupillen oder Katarakten sowie in hektischen, unterbesetzten Settings schwerer erzeugen lassen. Die Studie legt nahe, dass bessere Kameraprotokolle, sorgfältige Schulung des Personals und gegebenenfalls selektiver Einsatz pupillenerweiternder Tropfen die reale Wirkung des Systems deutlich verbessern könnten. Vorerst erscheint IDx‑DR vielversprechend als Triage‑Werkzeug, um zu priorisieren, wer zeitnah einen Augenfacharzt aufsuchen sollte, statt als vollständiger Ersatz für die ärztliche Augenuntersuchung.
Zitation: Hunfeld, E., Tayar, A., Paul, S. et al. Real-world performance of the AI diagnostic system IDx-DR in the diagnosis of diabetic retinopathy and its main confounders. Sci Rep 16, 4349 (2026). https://doi.org/10.1038/s41598-026-36970-9
Schlüsselwörter: diabetische Retinopathie, künstliche Intelligenz, Netzhautbildgebung, medizinisches Screening, Augengesundheit