Clear Sky Science · de
Volumen- und Funktionsveränderungen des verbliebenen Pankreas nach verschiedenen Pankreatektomien: Erforschung des Regenerationspotenzials
Warum Chirurgen und Patientinnen/Patienten sich für das „verbliebene“ Pankreas interessieren
Wenn ein Teil der Bauchspeicheldrüse operativ entfernt wird – etwa zur Behandlung von Krebs, Zysten oder schwerer Entzündung – fragen sich Betroffene oft, was mit dem verbleibenden Teil geschieht. Wächst er nach, schrumpft er oder passt er sich anders an? Und vor allem: Wie wirkt sich das auf das spätere Diabetesrisiko aus? Diese Studie begleitete Menschen zwei Jahre lang nach zwei gängigen Pankreasoperationen, um zu verfolgen, wie sich das Restpankreas in der Größe verändert und wie gut es weiterhin Insulin produziert, das Hormon, das den Blutzucker reguliert.
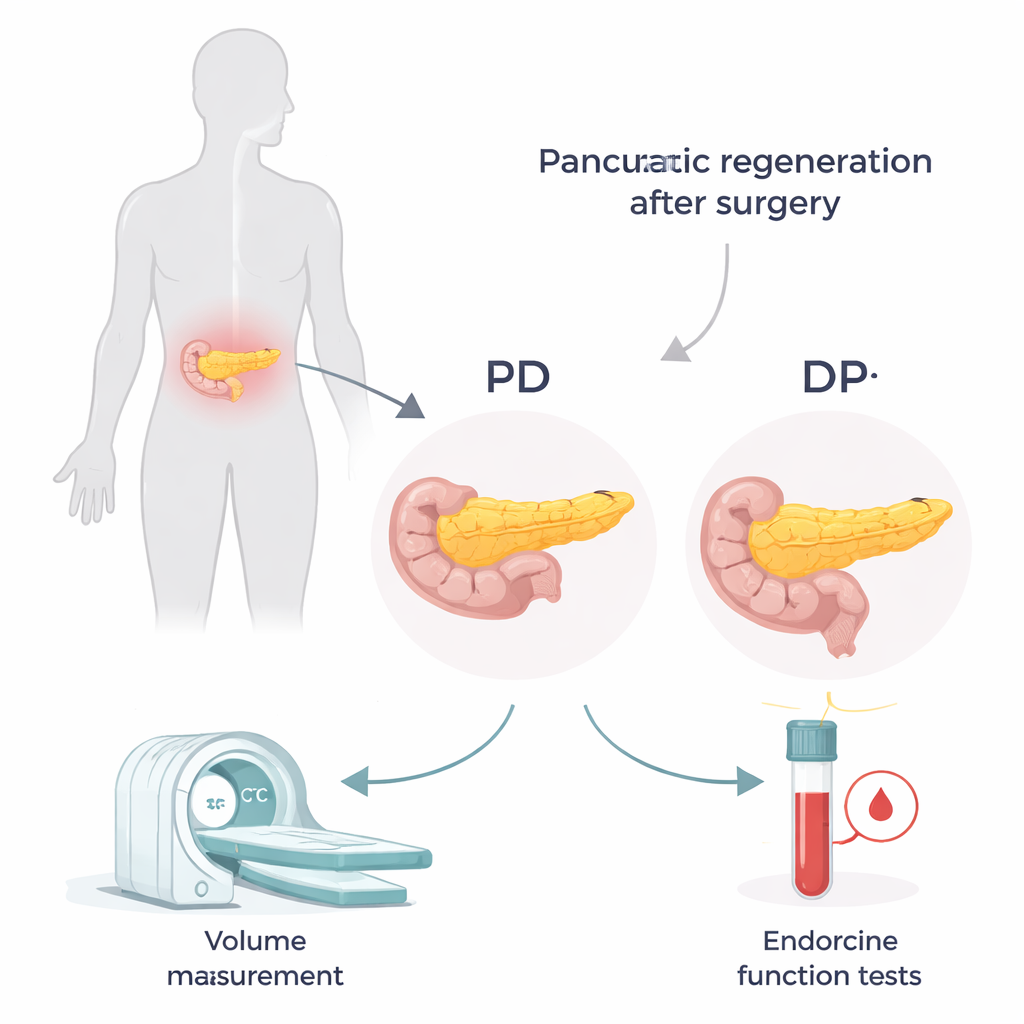
Zwei unterschiedliche Eingriffe, zwei unterschiedliche Reste
Die Bauchspeicheldrüse liegt tief im Bauch und erstreckt sich von rechts nach links. Die Wahl der Operation richtet sich nach der Lage der Erkrankung. Bei einer Pankreatikoduodenektomie (PD, oft Whipple-Operation genannt) wird der rechte „Kopf“-Teil entfernt, es verbleiben Körper und Schwanz. Bei einer distalen Pankreatektomie (DP) wird der linke „Schwanz“-Abschnitt entfernt, sodass hauptsächlich der Kopf übrig bleibt. Kopf und Schwanz sind nicht gleichwertig: Der Schwanz enthält mehr der kleinen Zellverbände, die Insulin herstellen. Das bedeutet, dass der Verlust des Schwanzes stärkere Auswirkungen auf die Blutzuckerregulation haben kann, selbst wenn die insgesamt entfernte Pankreasmenge ähnlich aussieht.
Größe und Hormonleistung im Zeitverlauf messen
Um nach der Operation die Anpassung des Pankreas zu verfolgen, werteten die Forschenden die Daten von 135 Patientinnen und Patienten eines einzelnen Krankenhauses aus, die zwischen 2009 und 2017 behandelt wurden. Sie nutzten kontrastverstärkte CT-Scans, um das Volumen der gesamten Bauchspeicheldrüse vor der Operation sowie des verbliebenen Anteils 3 Monate, 1 Jahr und 2 Jahre danach zu messen. Bei denselben Terminen wurden Bluttests zur Zuckerstoffwechselkontrolle durchgeführt, einschließlich C‑Peptid – ein Marker dafür, wie viel Insulin der Körper produziert. Durch die Kombination von C‑Peptid und Blutzucker in einem einfachen Index konnten sie abschätzen, wie effizient das verbliebene Pankreasgewebe arbeitete.
Größer ist nicht immer besser
Die beiden Operationen führten zu deutlich unterschiedlichen Mustern von Wachstum und Schrumpfung. Nach einer distalen Pankreatektomie vergrößerte sich der verbliebene Kopfbereich oft im Zeitverlauf: Im Mittel stieg sein Volumen bis zum zweiten Jahr auf etwa 110 % der unmittelbaren postoperativen Größe, und fast drei Viertel dieser Patientengruppe zeigten eine klare Hypertrophie, also Vergrößerung. Nach einer Pankreatikoduodenektomie trat das Gegenteil auf: Der verbliebene Körper und Schwanz bauten sich allmählich bis auf rund zwei Drittel der Ausgangsgröße ab, und echte Vergrößerungen waren selten. Eine Erweiterung des Hauptgallengangs der Bauchspeicheldrüse – ein Hinweis darauf, dass die Abflussverbindung verengt sein könnte – war mit stärkerer Schrumpfung bei PD-Patienten verknüpft. Dennoch schnitten DP-Patienten metabolisch schlechter ab, obwohl sie insgesamt mehr Gewebe behielten: Etwa ein Drittel der zuvor nicht-diabetischen DP-Patienten entwickelte einen neuen Diabetes, und keiner der bereits Diabetiker ging in Remission.
Die verborgene Leistungsfähigkeit der verbleibenden Insulinzellen
Ein genauerer Blick auf die Hormonproduktion erklärt, warum die Größe allein kein vollständiges Bild lieferte. In beiden Gruppen sank die Insulinproduktion nach drei Monaten, erholte sich dann aber teilweise wieder. Als die Forschenden die Insulinproduktion auf die Menge des verbliebenen Pankreas bezogen, zeigte sich, dass das Pankreas nach PD überraschend effizient wurde: Jede Gewebeeinheit produzierte über die Zeit mehr Insulin. Im Gegensatz dazu hatten Patientinnen und Patienten, die durch DP den insulinreichen Schwanz verloren, eine schwächere endokrine Erholung, obwohl ihr verbleibendes Pankreas voluminöser war und sich manchmal sogar vergrößerte. Das stützt anatomische Befunde, wonach der Schwanz etwa doppelt so viele insulinproduzierende Zellen wie der Kopf enthält, und legt nahe, dass die überlebenden Zellen bei Bedarf „stärker arbeiten“ können, um auszugleichen.
Folgen für Operationen und langfristige Gesundheit
Für Patientinnen/Patienten und Chirurginnen/Chirurgen betonen diese Ergebnisse, dass nicht allein die Menge des erhaltenen Pankreas entscheidend ist, sondern auch welcher Teil bewahrt wird. Die Entfernung des distalen, Insel-reichen Schwanzes geht mit einem höheren Diabetesrisiko einher als die Entfernung des Kopfes, selbst wenn insgesamt mehr Gewebe erhalten bleibt. Eine Einengung des Pankreasgangs nach einer Whipple-Operation kann das Restorgan zusätzlich schädigen, indem sie Narbenbildung und Schrumpfung fördert. Die Autoren schließen daraus, dass Eingriffe bei benignen oder geringgradig riskanten Tumoren so geplant werden sollten, dass möglichst viele insulinproduzierende Zellen erhalten bleiben – gegebenenfalls zugunsten von Verfahren, die den Schwanz schonen –, damit Patientinnen und Patienten die besten Chancen haben, ihren Blutzucker in den Jahren nach der Operation stabil zu halten.
Zitation: Lu, WH., Tsai, HM., Liao, TK. et al. Volume and functional changes of remnant pancreas after different types of pancreatectomy: Exploring the regenerative potential. Sci Rep 16, 6947 (2026). https://doi.org/10.1038/s41598-026-36886-4
Schlüsselwörter: Pankreatektomie, Pankreasregeneration, pankreatogene Diabetes, endokrine Funktion, Pankreaskopfresektion vs distale Pankreatektomie