Clear Sky Science · de
Nutzen und Risiko der Gabe von Interleukin‑6‑Rezeptorhemmern bei schwerem COVID‑19: eine retrospektive multizentrische Studie
Warum das für Patienten und Angehörige wichtig ist
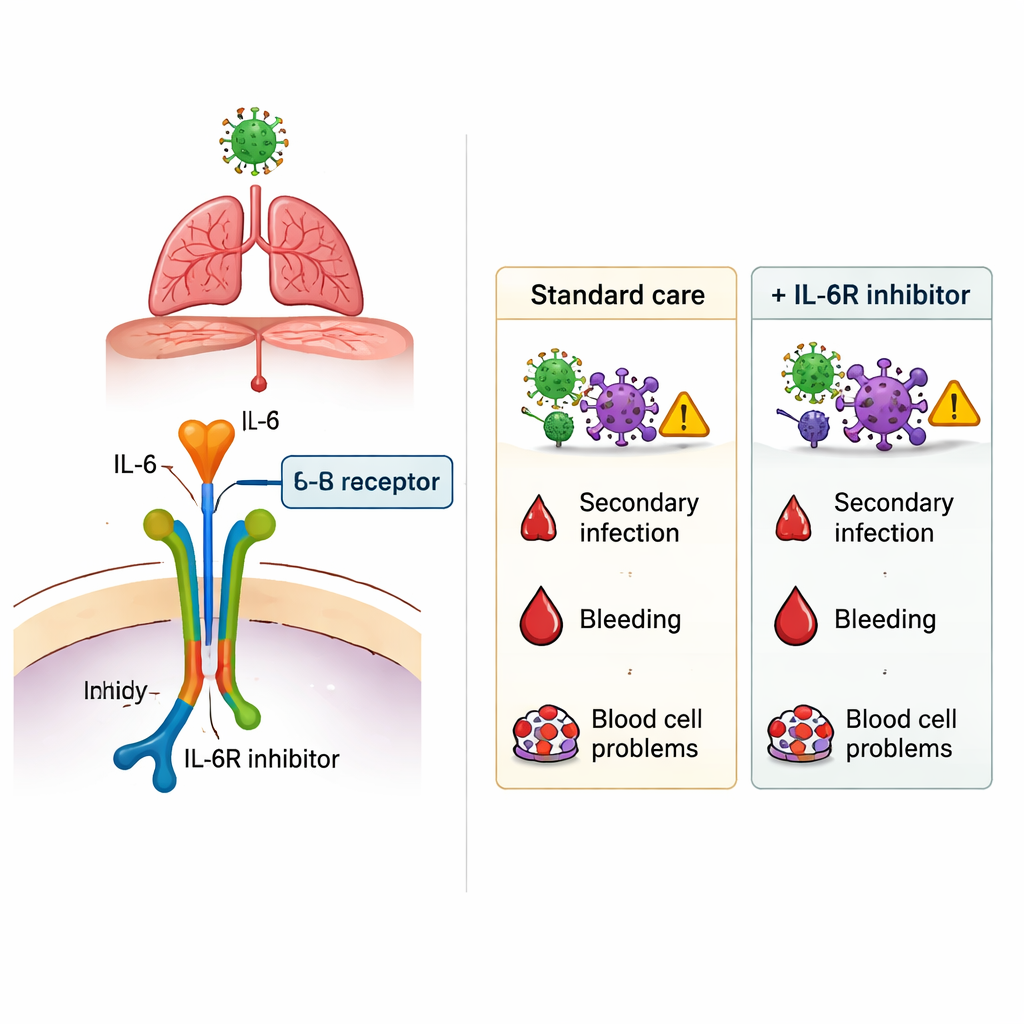
Während der COVID‑19‑Pandemie suchten Ärztinnen und Ärzte dringend nach Behandlungen, die den schwerstkranken Patientinnen und Patienten das Überleben ermöglichen, insbesondere jenen mit Atemnot. Eine vielversprechende Option war eine Medikamentenklasse, die Interleukin‑6 (IL‑6) blockiert, einen starken Entzündungsbotenstoff im Körper. Solche Medikamente, etwa Tocilizumab und Sarilumab, können eine überaktive Immunreaktion dämpfen – gleichzeitig können sie aber auch die Abwehr gegen Krankheitserreger schwächen. Diese Studie stellt eine einfache, aber entscheidende Frage: Helfen diese Wirkstoffe in der realen Krankenhausversorgung bei schwerem COVID‑19 mehr, als sie schaden?
Wie die Studie aufgebaut war
Forscherinnen und Forscher in Paris werteten rückblickend die Krankenakten von 2.587 Erwachsenen aus, die zwischen März 2020 und Dezember 2021 mit schwerem oder kritischem COVID‑19 stationär behandelt wurden. Einige Patienten lagen nur auf Normalstationen, andere benötigten eine Intensivstation (ICU) wegen Organversagen oder invasiver Beatmung. Innerhalb dieser Gruppen erhielt eine Minderheit – 224 Personen, etwa 9 % – mindestens eine Dosis eines IL‑6‑Rezeptorhemmers (IL‑6Ri), überwiegend Tocilizumab und seltener Sarilumab. Das Team verglich Patientinnen und Patienten mit und ohne diese Medikamente und konzentrierte sich auf schwere Nebenwirkungen wie im Krankenhaus erworbene Infektionen, Blutungen im Verdauungstrakt und hämatologische Probleme wie niedrige Thrombozyten‑ oder Leukozytenzahlen.
Was mit Patienten auf Normalstationen geschah
Unter den 1.603 Patientinnen und Patienten auf den Normalstationen waren diejenigen, die mit IL‑6Ri behandelt wurden, tendenziell schwerer erkrankt: Sie benötigten häufiger Hochfluss‑Sauerstoff, hatten längere Krankenhausaufenthalte und erhielten häufiger Begleitbehandlungen wie Kortikosteroide und Gerinnungshemmer. In dieser Gruppe war das Risiko, während des Krankenhausaufenthalts zu sterben, bei den mit IL‑6Ri Behandelten höher (etwa 19 %) als bei denen ohne (etwa 10 %). Gleichzeitig war die Verweildauer länger – im Mittel 10 Tage gegenüber 7 Tagen. Diese Unterschiede könnten teilweise darauf zurückzuführen sein, dass Ärztinnen und Ärzte IL‑6Ri eher den fragilsten Patienten vorbehielten, sie werfen jedoch die Frage auf, ob die Medikamente außerhalb der ICU spürbar bessere Ergebnisse liefern.
Was in der Intensivstation passierte
Bei den 984 Patientinnen und Patienten, die intensivmedizinische Versorgung benötigten, zeigten sich etwas andere Behandlungsmuster. Hier erhielten 133 Patienten ein IL‑6Ri. Sowohl behandelte als auch unbehandelte ICU‑Patienten benötigten häufig fortgeschrittene Unterstützung wie invasive Beatmung, Bauchlage und teils extrakorporale Membranoxygenierung (ECMO), eine Form der Herz‑Lungen‑Unterstützung. In dieser schwerer erkrankten Gruppe waren die Krankenhaussterblichkeitsraten ähnlich, unabhängig davon, ob ein IL‑6Ri verabreicht wurde – in beiden Gruppen starb etwa jeder Vierte. Die Aufenthaltsdauern auf der ICU und die gesamte Krankenhausverweildauer waren ebenfalls annähernd gleich. Anders ausgedrückt: In dieser realen ICU‑Population verbesserte das IL‑6‑Blockieren die Überlebensraten nicht eindeutig, verschlechterte sie aber auch nicht.
Das wichtigste Risiko: mehr Infektionen
Das auffälligste Ergebnis zeigte sich bei neu auftretenden Infektionen während des Krankenhausaufenthalts, etwa beatmungsassoziierter Pneumonie, Harnwegsinfektionen, Blutbahninfektionen und anderen nosokomialen Erkrankungen. Über die gesamte Population hinweg hatten Patienten, die ein IL‑6Ri erhielten, mehr sekundäre Infektionen als jene ohne. Auch nach sorgfältiger Anpassung für Alter, Gewicht, Vorerkrankungen und Schwere der Erkrankung blieb die Anwendung von IL‑6Ri mit einem höheren Infektionsrisiko verbunden – grob geschätzt eine relative Zunahme von etwa 40 % bis 100 %, je nach Analysemethode. Dieses zusätzliche Risiko beschränkte sich nicht auf einen bestimmten Erreger oder Infektionsort. Im Gegensatz dazu traten schwere Blutungen im Magen‑Darm‑Trakt und hämatologische Komplikationen bei ähnlichen Raten mit und ohne IL‑6Ri auf, was darauf hindeutet, dass diese befürchteten Nebenwirkungen in diesem Setting nicht deutlich durch die Medikamente verstärkt wurden.
Was das für die Zukunft bedeutet
Für nicht fachkundige Leser lautet die Quintessenz: Medikamente wie Tocilizumab und Sarilumab können den Verlauf eines schweren COVID‑19 moderat beeinflussen, sind aber nicht ohne Preis. In dieser großen französischen Studie war ihre Anwendung mit einer höheren Wahrscheinlichkeit für im Krankenhaus erworbene Infektionen verbunden, während das Überleben bei den schwersten ICU‑Patienten nicht eindeutig besser wurde und auf den Normalstationen behandelte Patienten, die die Mittel erhielten, häufiger starben. Die Studie beweist nicht, dass IL‑6‑Blocker diese Ergebnisse direkt verursacht haben – Ärztinnen und Ärzte könnten sie gerade bei den Patienten mit dem höchsten Risiko eingesetzt haben – doch sie unterstreicht die Notwendigkeit sorgfältiger Einzelfallentscheidungen. Bei der Erwägung eines IL‑6‑Blockers müssen Klinikerinnen und Kliniker den möglichen Nutzen durch Dämpfung gefährlicher Entzündungen gegen die reale Gefahr neuer Infektionen abwägen, insbesondere bei vulnerablen Patientengruppen.
Zitation: Lefèvre, C., Funck-Brentano, T., Cachanado, M. et al. Benefit and risk associated with interleukin-6 receptor inhibitor administration during severe COVID-19: a retrospective multicentric study. Sci Rep 16, 5978 (2026). https://doi.org/10.1038/s41598-026-36864-w
Schlüsselwörter: COVID-19, Interleukin‑6‑Inhibitor, Tocilizumab, Sekundäre Infektionen, Intensivpflege