Clear Sky Science · de
Hohe Prävalenz von Polypharmazie und Nervensystem‑Medikamenten bei Menschen mit HIV: eine Querschnittsanalyse
Warum viele Menschen mit HIV so viele Tabletten einnehmen
Dank moderner Therapien werden Menschen mit HIV heute älter und erreichen häufig ihre 60er, 70er und darüber hinaus. Längeres Leben bringt jedoch eine neue Herausforderung mit sich: das gleichzeitige Aushandeln vieler verschiedener Medikamente gegen HIV und andere Gesundheitsprobleme. Diese Studie aus einem Krankenhaus in Vigo, Spanien, untersucht genau, wie häufig Menschen mit HIV mehrere Nicht‑HIV‑Arzneimittel einnehmen – insbesondere solche, die auf Gehirn und Nerven wirken – und was das für ihre Gesundheit bedeutet.
Länger leben, mehr Gesundheitsprobleme
Die Forschenden begleiteten 268 Erwachsene in HIV‑Versorgung zwischen 2020 und 2023. Im Durchschnitt waren sie etwa 50 Jahre alt, und die Hälfte war bereits über 50. Fast alle hatten ihr Virus mit antiretroviraler Therapie gut unter Kontrolle, und viele lebten seit fast zwei Jahrzehnten mit HIV. Wie in der Allgemeinbevölkerung führtes Alter zu mehr medizinischen Problemen: Mehr als die Hälfte hatte mindestens zwei weitere chronische Erkrankungen neben HIV, etwa Knochenschwund, frühere Hepatitis‑B‑ oder C‑Infektionen, erhöhtes Cholesterin, Bluthochdruck oder Lungenerkrankungen. Viele hatten zudem eine Vorgeschichte von Rauchen, starkem Alkoholkonsum oder Drogenkonsum wie Heroin und Kokain, was die Versorgung zusätzlich komplizieren kann.
Wenn ein Rezept viele wird
Das Team konzentrierte sich auf „Polypharmazie“, hier definiert als langfristige Einnahme von fünf oder mehr Nicht‑HIV‑Medikamenten. Sie fanden heraus, dass mehr als ein Drittel der Patientinnen und Patienten diese Definition erfüllte und nahezu alle zumindest ein zusätzliches Medikament neben ihrer HIV‑Therapie einnahmen. Polypharmazie war besonders häufig bei Menschen über 50, jenen mit einer HIV‑Diagnose länger als zehn Jahre und bei Personen mit früherem Heroingebrauch. Menschen mit vielen Medikamenten wurden während des Studienzeitraums auch häufiger hospitalisiert, was auf die Belastung hinweist, die mehrere Arzneimittel und Erkrankungen für den Körper und das Gesundheitssystem darstellen können.
Starker Einsatz von Medikamenten, die auf das Gehirn wirken
Medikamente, die das Nervensystem beeinflussen – insbesondere Mittel gegen Angst, Depressionen, Schlafstörungen, Schmerzen und Suchterkrankungen – fielen besonders auf. Fast die Hälfte der Patientinnen und Patienten nahm mindestens ein solches Medikament. Etwa ein Viertel verwendete Angstlöser, fast ausschließlich Benzodiazepine wie Alprazolam und Lorazepam. Etwa ein Viertel nahm Antidepressiva, meist moderne Wirkstoffe, die Serotonin oder Serotonin und Noradrenalin erhöhen. Ein kleinerer, aber nennenswerter Anteil erhielt starke Schmerzmittel wie Opioide oder Medikamente zur Opioidabhängigkeit wie Methadon. Auffällig war, dass die offiziellen Krankenakten vergleichsweise niedrige Raten diagnostizierter psychischer Erkrankungen zeigten im Verhältnis zu der Anzahl verschriebener Psychopharmaka, was darauf hindeutet, dass Depressionen, Angststörungen und Substanzgebrauch womöglich unterdiagnostiziert oder unzureichend dokumentiert sind.
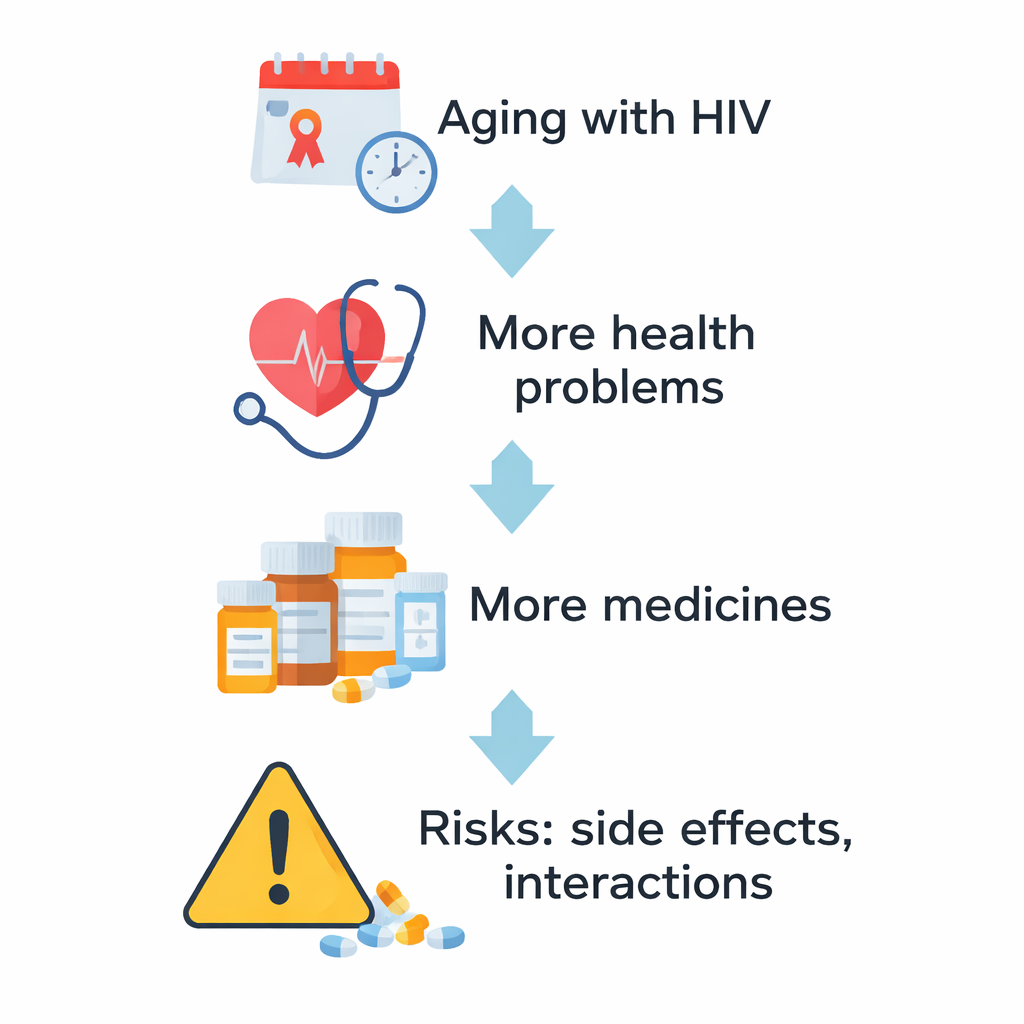
Zusammenhänge mit Rauchen, Drogenkonsum und HIV‑Therapie
Mit Hilfe statistischer Modelle identifizierten die Forschenden Muster, wer wahrscheinlicher bestimmte Nervensystem‑Medikamente erhielt. Höheres Alter, weibliches Geschlecht, aktives Rauchen und früherer Kokainkonsum waren mit einer höheren Nutzung von Angstmedikamenten verknüpft. Antidepressiva wurden häufiger bei aktuellen und ehemaligen Rauchern verschrieben. Antipsychotika standen stark in Verbindung mit vergangenem oder andauerndem Kokaingebrauch, was mit dem bekannten Risiko für drogeninduzierte Psychosen übereinstimmt. Schlafmittel wurden häufiger bei Personen eingesetzt, die bestimmte HIV‑Kombinationen mit Proteaseinhibitoren einnahmen, welche mit Schlafproblemen wie Insomnie oder lebhaften Träumen in Verbindung gebracht wurden. Obwohl die meisten Kombinationen als sicher galten, hatten etwa 12 % der Patientinnen und Patienten mindestens eine klinisch relevante Wechselwirkung zwischen ihrer HIV‑Behandlung und einem anderen chronischen Medikament, insbesondere mit cholesterinsenkenden Mitteln, Diabetes‑Tabletten und Antidepressiva.
Was das für den Alltag bedeutet
Für Menschen mit HIV zeigt diese Studie, dass längeres, gesünderes Leben häufig mit einer komplexen Mischung aus Medikamenten und Gesundheitsbedürfnissen einhergeht. Mehrere chronische Erkrankungen, hohe Nutzung von Medikamenten, die das Gehirn beeinflussen, sowie die zusätzliche Dimension von Rauchen oder früherem Drogengebrauch machen die tägliche Versorgung komplizierter. Die Autorinnen und Autoren fordern, dass Ärztinnen und Ärzte der psychischen Gesundheit mehr Aufmerksamkeit schenken, aktiver auf Depressionen und Angststörungen screenen und regelmäßig alle Medikamente einer Patientin oder eines Patienten überprüfen sollten, um unnötige Präparate und riskante Kombinationen zu reduzieren. Kurz gesagt: Wenn Menschen mit HIV älter werden, geht gute Versorgung nicht mehr nur um die Viruskontrolle – sie bedeutet, die ganze Person, Geist und Körper, sicher und ausgewogen zu managen.
Zitation: López López, A., Pérez González, A., Alonso Domínguez, J. et al. High prevalence of polypharmacy and nervous system medications in people with HIV: a cross-sectional analysis. Sci Rep 16, 6413 (2026). https://doi.org/10.1038/s41598-026-36832-4
Schlüsselwörter: HIV und Altern, Polypharmazie, psychische Gesundheit, psychotrope Medikamente, Arzneimittelwechselwirkungen