Clear Sky Science · de
Serum Mac-2-Bindungsprotein-Glykosylierungsisomer zur Vorhersage des Auftretens von hepatozellulärem Karzinom bei Patienten mit durch direkt wirkende antivirale Mittel geheilter HCV-Infektion
Warum diese Forschung für Sie wichtig ist
Moderne Medikamente können die Hepatitis-C-Virus (HCV)-Infektion inzwischen bei den meisten Menschen heilen, doch einige ehemals Infizierte entwickeln Jahre später dennoch Leberkrebs. Ärztinnen und Ärzte benötigen bessere Methoden, um zu erkennen, wer weiterhin ein hohes Risiko trägt, damit diese Personen genauer überwacht werden können. In dieser Studie wurde untersucht, ob ein Blutmarker namens Mac‑2-Bindungsprotein-Glykosylierungsisomer (M2BPGi) dabei helfen kann, die Wahrscheinlichkeit für das Auftreten eines hepatozellulären Karzinoms, der häufigsten Form von Leberkrebs, nach einer erfolgreichen Hepatitis-C-Heilung vorherzusagen.
Ein anhaltendes Krebsrisiko nach Heilung
Hepatitis C betrifft weltweit mehrere zehn Millionen Menschen und kann über viele Jahre hinweg unbemerkt die Leber vernarben. Neue direkt wirkende antivirale Medikamente (DAAs) heilen die Infektion bei mehr als 95 % der behandelten Patientinnen und Patienten und verringern dadurch die Leberschädigung erheblich. Selbst nachdem das Virus beseitigt ist, können Menschen mit früherer fortgeschrittener Vernarbung dennoch Leberkrebs entwickeln. Aktuelle Screening‑Methoden wie Ultraschalluntersuchungen und Alpha‑Fetoprotein-Bluttests übersehen einen beträchtlichen Teil früher Karzinome. Daher besteht ein dringender Bedarf an einfachen Bluttests, die Patientinnen und Patienten in Niedrig- und Hochrisikogruppen einteilen und so steuern können, wie intensiv jede Person überwacht werden sollte.
Ein Blutzeichen für Leberschaden
M2BPGi ist eine modifizierte Form eines natürlich vorkommenden Proteins, das bei Leberentzündung und Vernarbung ansteigt. Anders als eine Biopsie lässt es sich aus einer routinemäßigen Blutprobe messen. Frühere Studien in Japan deuteten darauf hin, dass höhere M2BPGi-Werte mit Leberkrebs bei Menschen mit Hepatitis C verbunden sind, doch es war unklar, ob dieselben Grenzwerte auch in anderen Populationen und bei mit modernen DAA-Medikamenten behandelten Patientinnen und Patienten gelten. Um das zu klären, verfolgten Forscher in Taiwan 704 Erwachsene mit chronischer Hepatitis C, die mit DAAs behandelt wurden und das Virus erfolgreich eliminierten. Bei allen wurde M2BPGi unmittelbar vor der Behandlung und erneut 12 Wochen nach Abschluss der Therapie gemessen, dem üblichen Zeitpunkt zur Bestätigung der Heilung.
Langfristige Nachbeobachtung der Patienten
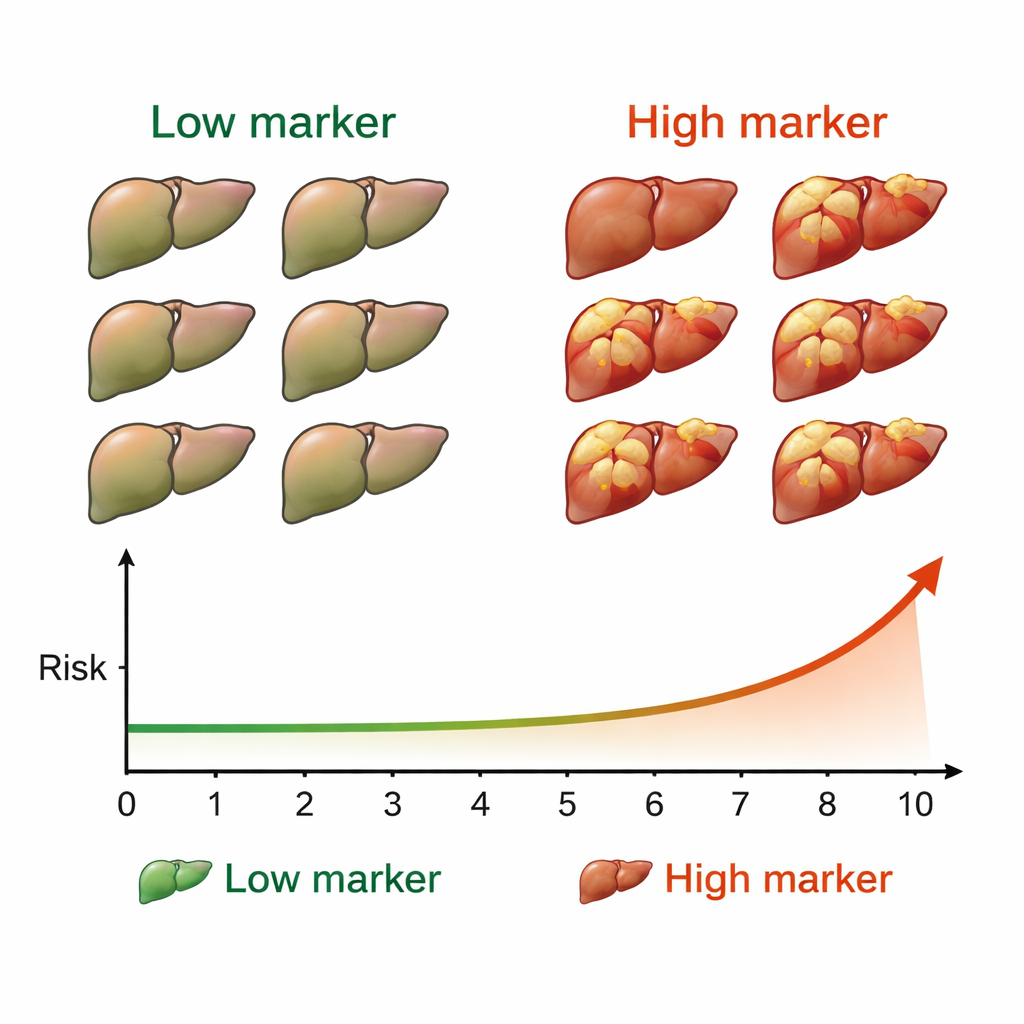
Nach der Heilung wurden die Patientinnen und Patienten alle sechs Monate per Ultraschall und gängigen Bluttests auf neue Lebertumoren untersucht. Über eine mediane Nachbeobachtungszeit von viereinhalb Jahren entwickelten 50 Personen — etwa 7 % der Gruppe — Leberkrebs. Als das Team die Krebsereignisse mit den M2BPGi-Werten verglich, zeigte sich ein klares Muster. Patienten mit einem M2BPGi von mindestens 4,0 Einheiten vor der Behandlung entwickelten deutlich häufiger Tumoren als jene unter diesem Wert. Der Unterschied war auffällig: Ihre kumulative 10-Jahres-Inzidenz näherte sich 53 % an, verglichen mit deutlich niedrigeren Raten in der Gruppe mit niedrigen Markerwerten. Ein zweiter Schwellenwert von 2,0 Einheiten, gemessen nach der Heilung, trennte die Patienten ebenfalls in Hoch- und Niedrigrisikogruppen für das folgende Jahrzehnt.
Risikomuster über die Zeit
Die Forschenden kombinierten dann beide Messzeitpunkte, um zu prüfen, wie sich Änderungen des Markers auf das Risiko auswirkten. Sie teilten die Patientinnen und Patienten in vier Kategorien ein, je nachdem, ob M2BPGi vor der Behandlung über oder unter 4,0 und nach der Heilung über oder unter 2,0 lag. Personen mit niedrigen Werten zu beiden Zeitpunkten hatten das geringste Risiko. Diejenigen mit hohen Werten sowohl vor als auch nach der Behandlung hatten mit Abstand die höchste Wahrscheinlichkeit, Leberkrebs zu entwickeln. Patienten, deren Werte von hoch zu niedrig oder von niedrig zu hoch wechselten, lagen dazwischen. Selbst nach Berücksichtigung von Alter, Geschlecht, ultraschallbasierten Maßen der Lebersteifigkeit, Leberenzymtests und Alpha‑Fetoprotein blieb M2BPGi ein unabhängiger Prädiktor dafür, wer später Krebs entwickelte.
Was das für Patientinnen, Patienten und Ärztinnen und Ärzte bedeutet
Für Patienten, die von Hepatitis C geheilt wurden, deuten diese Ergebnisse darauf hin, dass ein einfacher Bluttest helfen könnte, Klarheit darüber zu schaffen, wie besorgt sie und ihre Ärztinnen und Ärzte bezüglich eines späteren Leberkrebses sein sollten. Hohe M2BPGi-Werte — insbesondere wenn sie sowohl vor als auch nach der Behandlung hoch bleiben — signalisieren, dass die Leber weiterhin ein erhebliches Risiko trägt und eine enge, langfristige Krebsüberwachung wichtig ist. Umgekehrt können konstant niedrige Werte einige Patientinnen und Patienten beruhigen, dass ihr Risiko vergleichsweise gering ist, auch wenn regelmäßige Nachkontrollen weiterhin ratsam sind. Einfach ausgedrückt fungiert M2BPGi wie eine Frühwarnleuchte für Leberkrebs nach einer Hepatitis-C-Heilung und bietet eine praktische Möglichkeit, die intensivste Überwachung auf diejenigen zu konzentrieren, die sie am dringendsten benötigen.
Zitation: Chang, YP., Chen, YC., Su, TH. et al. Serum Mac-2 binding protein glycosylation isomer in predicting hepatocellular carcinoma occurrence among patients with direct-acting antiviral-induced HCV cure. Sci Rep 16, 5757 (2026). https://doi.org/10.1038/s41598-026-36809-3
Schlüsselwörter: Hepatitis C, Leberkrebs, Blut-Biomarker, Risikovorhersage, M2BPGi