Clear Sky Science · de
Zusammenhang zwischen einem strukturierten Schulungsprogramm und selbstberichteter klinischer Trägheit bei der Behandlung von Typ-2-Diabetes in der Primärversorgung
Warum diese Studie für die Gesundheitsversorgung im Alltag wichtig ist
Typ‑2‑Diabetes ist kein seltenes oder fernes Krankheitsbild mehr – er betrifft weltweit Hunderte Millionen Menschen und ist in der Türkei besonders verbreitet. Viele Patientinnen und Patienten wenden sich zuerst an ihren Hausarzt, nicht an einen Krankenhausfacharzt, um den Blutzucker zu kontrollieren. Diese Studie stellt eine einfache, aber wichtige Frage: Wenn Hausärzte einen fokussierten, praxisnahen Diabetes‑Kurs erhalten, ändern sie dann ihr angegebenes Behandlungs‑ und Überweisungsverhalten so, dass Komplikationen früher verhindert werden könnten?
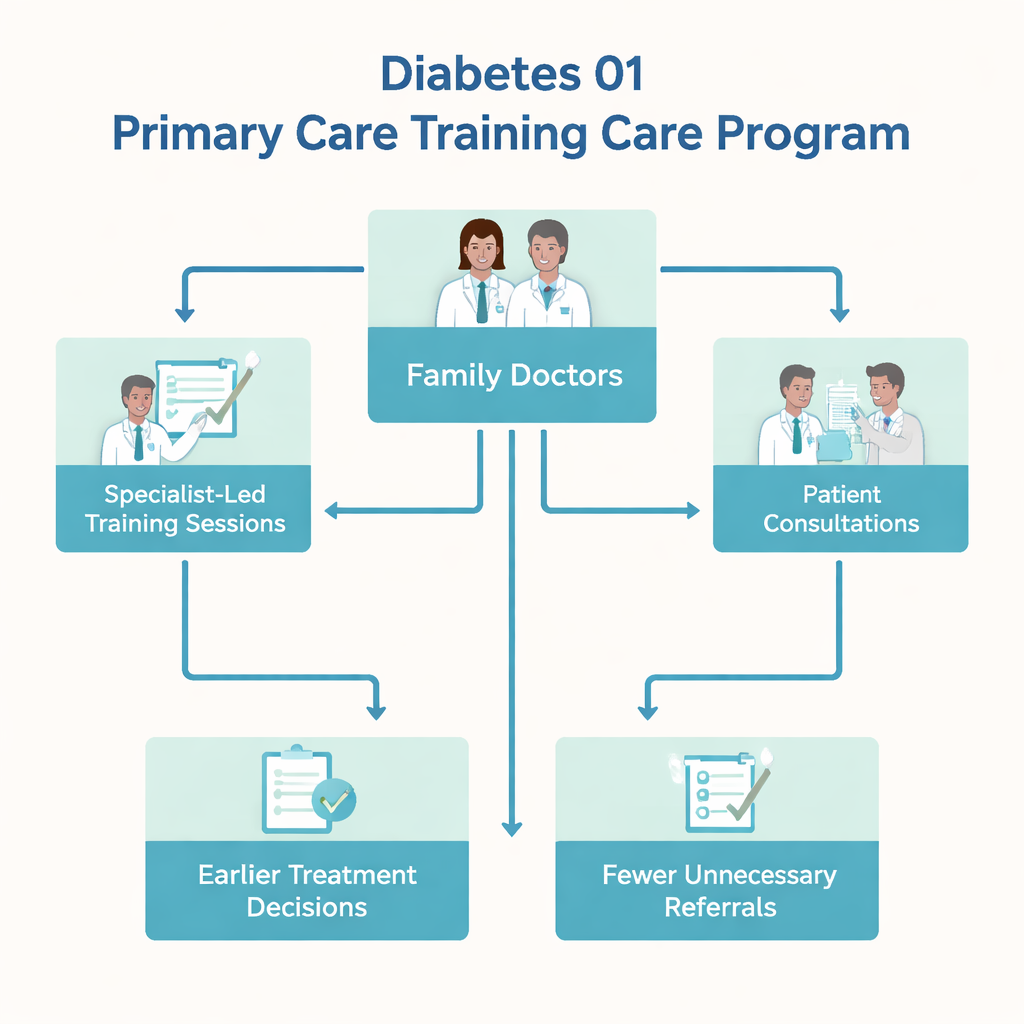
Hausärzte schulen, damit sie die Führung übernehmen
Forscherinnen und Forscher in Adana, einer großen Stadt im Süden der Türkei, untersuchten ein Programm namens „Diabetes 01“, organisiert von der Turkish Diabetes Foundation. Über sechs Monate nahmen 118 freiwillige Hausärzte an monatlichen Sitzungen teil, die von Diabetesspezialisten geleitet wurden. Diese Sitzungen kombinierten kurze Vorträge mit Fallbesprechungen aus der Praxis und Online‑Konsultationen, mit dem Ziel, die Ärztinnen und Ärzte zu befähigen, Typ‑2‑Diabetes in der eigenen Praxis zu versorgen, statt Patientinnen und Patienten sofort an Krankenhäuser zu überweisen. Um den Effekt zu beurteilen, verglichen die Forschenden diese geschulten Ärztinnen und Ärzte später mit 516 Kolleginnen und Kollegen derselben Region, die nicht am Programm teilgenommen hatten.
Eine Umfrage, die reale Entscheidungen abbildet
Anstatt Patientendaten direkt zu verfolgen, nutzte das Team einen detaillierten Fragebogen, der alltägliche klinische Situationen schilderte. Die Ärztinnen und Ärzte wurden beispielsweise gefragt, wie sie einen neu diagnostizierten Patienten behandeln würden, wann sie mit Medikamenten beginnen, wann sie die Therapie ändern und ab welchem Punkt sie jemanden an eine übergeordnete Klinik oder ein Krankenhaus überweisen würden. Ein zentrales Merkmal in diesen Fragen war der HbA1c‑Wert, ein Bluttest, der den durchschnittlichen Blutzucker über mehrere Monate widerspiegelt. Durch den Vergleich der Antworten von geschulten und ungeschulten Ärztinnen und Ärzten konnten die Forschenden erkennen, ob der Kurs mit proaktiveren, leitlinienkonformen Entscheidungen verbunden war oder mit einer Tendenz zu verzögertem Handeln – dem, was Expertinnen und Experten als „klinische Trägheit“ bezeichnen.
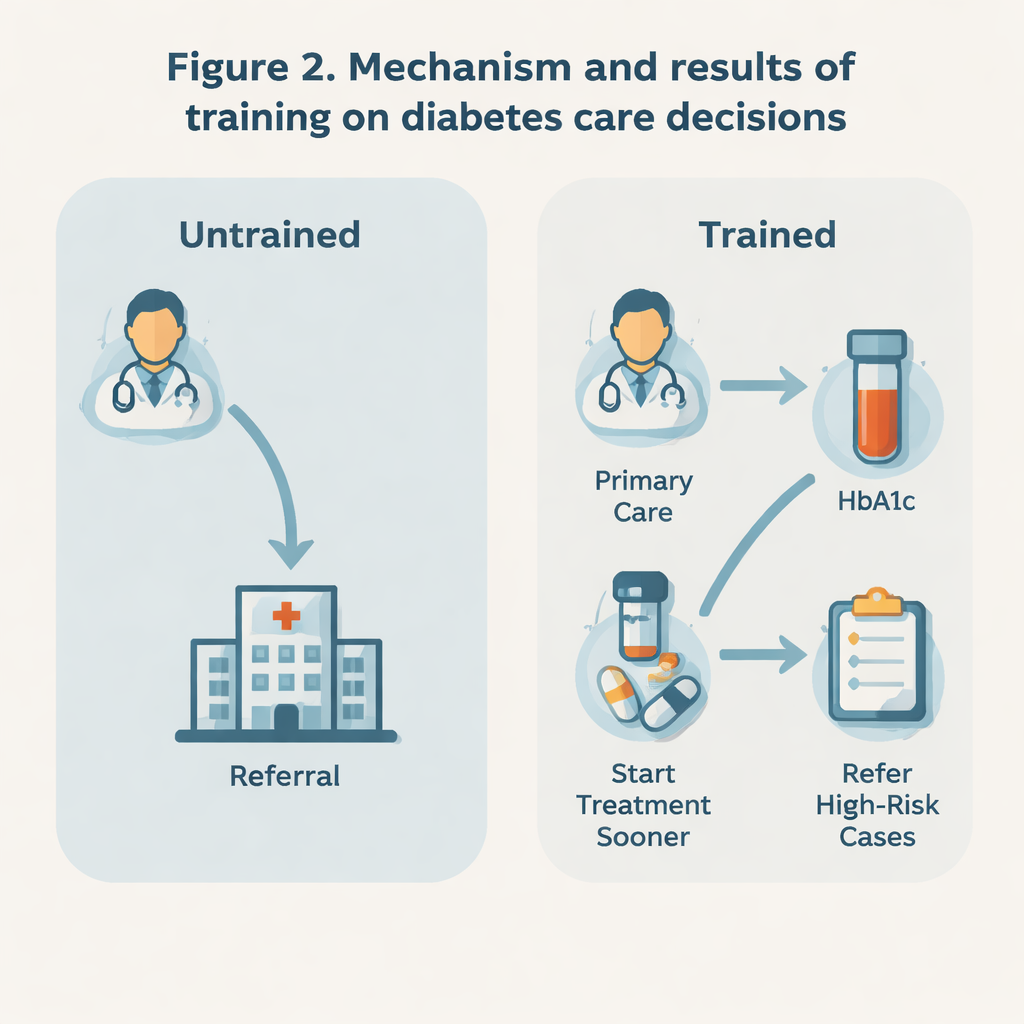
Früheres Eingreifen, weniger voreilige Überweisungen
Die Ergebnisse deuten darauf hin, dass die Schulung die Ärztinnen und Ärzte zu einem aktiveren Vorgehen veranlasste. Geschulte Ärztinnen und Ärzte gaben deutlich seltener an, einen neu diagnostizierten Patienten direkt an einen Spezialisten zu überweisen (etwa 3 % gegenüber 13 % bei Untrainierten). Sie waren auch weniger geneigt, Patienten mit nur leicht erhöhten HbA1c‑Werten zu überweisen, und eher bereit, solche Fälle selbst in der Primärversorgung zu behandeln. Gleichzeitig waren geschulte Ärztinnen und Ärzte bei sehr hohen HbA1c‑Werten – ein Hinweis auf ein höheres Risiko – eher bereit als ihre Kollegen, Patienten an eine höhere Versorgungsebene zu überweisen. Dieses Muster spricht für einen selektiveren, risikobasierten Ansatz: Behandeln, was handhabbar ist, vor Ort, aber schnell eskalieren, wenn Warnzeichen auftreten.
Behandlungsbeginn früher, aber kein Übertherapieren
Die Schulung schien auch Einfluss darauf zu haben, wann Ärztinnen und Ärzte angaben, mit einer medikamentösen Therapie zu beginnen. Bei Patienten ohne schwerwiegende Begleiterkrankungen waren geschulte Ärztinnen und Ärzte eher geneigt, die medikamentöse Behandlung zu beginnen, sobald der HbA1c über 6,5 % anstieg, statt zu warten, bis er 7 % überstieg. Dieser Wechsel hin zu einem früheren Behandlungsbeginn ist bedeutsam, denn eine frühzeitige gute Blutzuckerkontrolle kann das Risiko langfristiger Komplikationen wie Schäden an Augen, Nieren und Nerven verringern. Wenn es jedoch darum ging, die Dosis zu erhöhen, später zusätzliche Medikamente einzusetzen oder exakte Blutzuckerziele festzulegen, antworteten die beiden Ärztengruppen ziemlich ähnlich. Das deutet darauf hin, dass das Programm vor allem Einstiegs‑ und Überweisungspunkte veränderte, nicht jedoch insgesamt auf aggressivere Kontrolle abzielte.
Versprechen, Grenzen und Bedeutung für Patienten
Wie jede Studie hat auch diese Grenzen. Die Ärztinnen und Ärzte, die am Kurs teilnahmen, hatten sich dafür entschieden und könnten bereits motivierter gewesen sein. Die Umfrage erfasste, was sie angaben zu tun, nicht, was tatsächlich mit realen Patientinnen und Patienten geschah. Und die Studie wurde in einer einzigen türkischen Provinz durchgeführt, sodass die Muster anderswo nicht exakt gleich sein müssen. Trotzdem liefern die Ergebnisse eine zuversichtliche Botschaft: Strukturierte, fallbasierte Fortbildungen für Hausärzte können mit früheren Behandlungsentscheidungen und weniger unnötigen Überweisungen verbunden sein, ohne riskante Verzögerungen bei den schwersten Fällen zu fördern. Für Menschen mit oder mit Risiko für Typ‑2‑Diabetes bedeutet das: In die Ausbildung und das Selbstvertrauen der Erstversorger zu investieren, könnte zu rechtzeitigem Versorgungsbeginn näher am Wohnort führen und möglicherweise Komplikationen verhindern, bevor sie lebensbedrohlich werden.
Zitation: Coşkun, Y., Karagün, B. & Bakıner, O. Association between a structured training programme and self-reported clinical inertia in type 2 diabetes management in primary care. Sci Rep 16, 5878 (2026). https://doi.org/10.1038/s41598-026-36726-5
Schlüsselwörter: Typ-2-Diabetes, Primärversorgung, klinische Trägheit, Arztfortbildung, Diabetesaufklärung