Clear Sky Science · de
Kardiale autonome Funktion bei Bronchiektasen und alters‑ und geschlechtsangepassten gesunden Teilnehmenden: Fall‑Kontroll‑Studie
Wenn eine Lungenerkrankung das Herz erreicht
Die meisten Menschen betrachten Bronchiektasen als ein Lungenproblem: geschädigte Atemwege, chronischer Husten und häufige Infektionen. Diese Studie stellt jedoch eine weiterreichende Frage mit alltäglichen Folgen — belastet diese langwierige Lungenerkrankung unbemerkt das Steuerungssystem des Herzens und erhöht damit künftig das Risiko für Erschöpfung, eingeschränkte Belastbarkeit und sogar Herzprobleme? Das Verständnis dieser verborgenen Verbindung könnte verändern, wie Ärzte Patientinnen und Patienten mit Bronchiektasen überwachen und schützen.
Ein stilles Kommunikationsnetzwerk gerät in Schwierigkeiten
Das Herz schlägt nicht nach eigenem Gutdünken. Es wird ständig vom autonomen Nervensystem gelenkt, einem eingebauten Steuerungsnetz, das das Herz bei Aktivität oder Stress beschleunigt und es in Ruhe verlangsamt. Eine Möglichkeit, die Funktion dieses Systems zu messen, ist die Herzfrequenzvariabilität (HRV) — winzige, natürliche Schwankungen in den Abständen zwischen den Herzschlägen. Höhere und flexiblere Variabilität deutet meist auf ein gesünderes, anpassungsfähigeres Herz hin. Die Forschenden wollten wissen, ob Menschen mit Bronchiektasen, einer chronischen Erkrankung, bei der sich die Atemwege erweitern und vernarben, im Vergleich zu ähnlichen, lungengesunden Personen Zeichen einer gestörten autonomen Kontrolle zeigen.
Vergleich von Patientinnen und Patienten mit gesunden Nachbarinnen und Nachbarn
Das Team führte eine Fall‑Kontroll‑Studie in Indien durch und schrieb 60 Erwachsene mit bestätigten Bronchiektasen sowie 60 alters‑ und geschlechtsgematchte gesunde Erwachsene ein. Alle lagen in einem normalen Körpermassenbereich und hatten keine schweren Erkrankungen wie Herzkrankheiten, Bluthochdruck, Diabetes oder Krebs, die die Ergebnisse verfälschen könnten. In einem ruhigen, temperaturkontrollierten Raum ruhten die Teilnehmenden zunächst in Rückenlage, bevor sie für eine fünfminütige Aufzeichnung einen Brustgurt‑Herzmonitor trugen. Aus diesen Aufzeichnungen berechnete spezialisierte Software mehrere HRV‑Maße, die widerspiegeln, wie stark das „Gaspedal“ (sympathische Nerven) und die „Bremse“ (parasympathische Nerven) des Herzens arbeiten.
Hinweise auf ein belastetes Herzsteuerungssystem
Im Vergleich zu ihren gesunden Gegenübern hatten Menschen mit Bronchiektasen eine höhere Ruheherzfrequenz, leicht niedrigere Sauerstoffwerte und ein geringeres durchschnittliches Körpergewicht. Wichtiger ist, dass sie deutliche Unterschiede in der HRV zeigten. Die Gesamtvariabilität war reduziert, und zwei Schlüsselmaße — die sogenannte Niederfrequenz‑ und Hochfrequenz‑Leistung — lagen in der Bronchiektasen‑Gruppe niedriger. Die Hochfrequenz‑Leistung steht in engem Zusammenhang mit dem beruhigenden, parasympathischen Zweig; ihr Abfall deutet daher auf schwächere „Ruhe und Erholung“-Signale zum Herzen hin. Gleichzeitig war das Verhältnis von Nieder‑ zu Hochfrequenz‑Leistung erhöht, was auf eine Verschiebung hin zu sympathischer, stressähnlicher Aktivität selbst in Ruhe hindeutet. Zusammengenommen deuten diese Muster darauf hin, dass das Herz von Patienten mit Bronchiektasen in einen gestressteren, weniger flexiblen Zustand gedrängt wird.
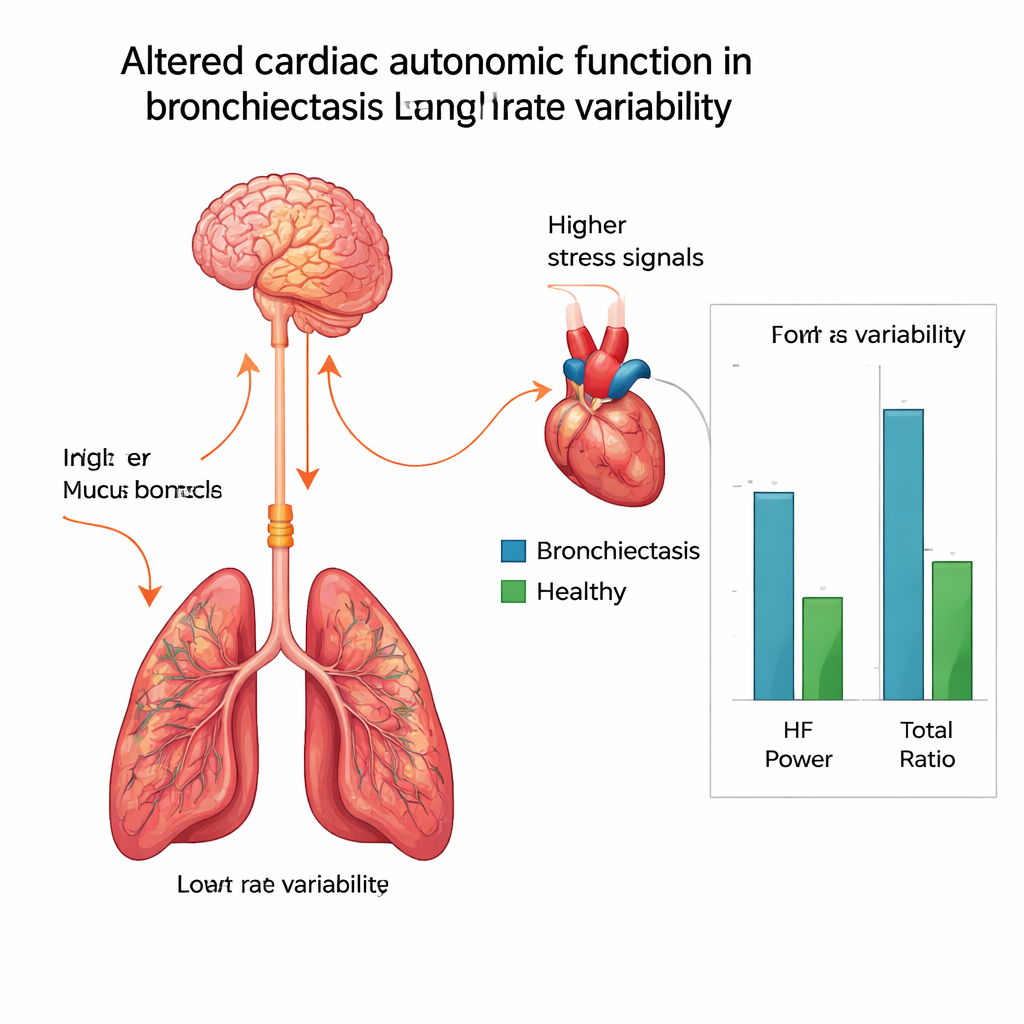
Warum chronische Lungenschäden das Herz erreichen
Die Autorinnen und Autoren schlagen mehrere Gründe vor, warum eine Lungenerkrankung das Steuerungssystem des Herzens stören könnte. Anhaltende Entzündungen der Atemwege können chemische Signale ins Blut freisetzen, die auf Nerven und Blutgefäße wirken. Selbst milde Absenkungen des Blutsauerstoffs, zusätzlicher Atemaufwand und langfristiger Gebrauch bestimmter inhalativer Medikamente können die Stressreaktionen des Körpers anregen. Über Monate und Jahre könnte diese Hintergrundbelastung das Gleichgewicht zugunsten sympathischer Dominanz verschieben und die HRV senken. Die Studie weist außerdem darauf hin, dass Patientinnen und Patienten in der Praxis oft überschneidende Atemprobleme wie Asthma oder chronisch obstruktive Lungenerkrankung haben, die die autonome Kontrolle weiter verändern können. Obwohl die Forschenden viele andere Erkrankungen sorgfältig ausschlossen, räumen sie ein, dass Unterschiede bei Medikamenten, psychischer Gesundheit und der Erholung von jüngsten Schüben ebenfalls eine Rolle spielen könnten.
Was das für Patientinnen, Patienten und die Versorgung bedeutet
Für Nicht‑Fachleute ist die Botschaft klar: Bronchiektasen betreffen mehr als nur die Lunge. Diese Studie zeigt, dass viele Patientinnen und Patienten selbst in einer relativ stabilen Krankheitsphase bereits ein Herzrhythmusmuster aufweisen, das in anderen Erkrankungen mit einem erhöhten kardiovaskulären Risiko assoziiert ist. Da die HRV nichtinvasiv mit modernen Herzmonitoren gemessen werden kann, könnte sie ein nützlicher Frühwarnindikator sein, um Patientinnen und Patienten zu identifizieren, die von engmaschigeren Herz‑Checks, trainingsbasierter Rehabilitation und besserer Kontrolle von Entzündung und Atembeschwerden profitieren würden. Während weitere Forschung nötig ist, um die genauen Ursachen zu klären und gezielte Behandlungen zu prüfen, betont die Arbeit, dass der Schutz der Herzgesundheit ein routinemäßiger Bestandteil der Versorgung von Menschen mit lang bestehenden Bronchiektasen sein sollte.
Zitation: Dinesh, D., Vaishali, K., Bhat, A. et al. Cardiac autonomic function in bronchiectasis and age and gender-matched healthy participants: case–control study. Sci Rep 16, 7032 (2026). https://doi.org/10.1038/s41598-026-36722-9
Schlüsselwörter: Bronchiektasen, Herzfrequenzvariabilität, autonomes Nervensystem, chronische Lungenerkrankung, kardiovaskuläres Risiko