Clear Sky Science · de
Fortgeschrittene Oxidationsproteinprodukte und ischämieverändertes Albumin als prognostische Biomarker für die Langzeitmortalität bei ambulant erworbener Pneumonie: eine prospektive Beobachtungsstudie
Warum Pneumoniepatienten bessere Frühwarnzeichen brauchen
Die ambulant erworbene Pneumonie ist eine häufige Lungeninfektion, die sonst unabhängige Erwachsene ins Krankenhaus bringen kann und in vielen Fällen Wochen oder sogar Monate später tödlich endet. Ärztinnen und Ärzte können meist einschätzen, wer so krank ist, dass eine Aufnahme nötig ist, doch sie sind weniger gut darin, diejenigen Patientinnen und Patienten zu erkennen, die nach Behandlung und Entlassung weiterhin ein hohes Sterberisiko tragen. Diese Studie untersucht, ob einfache Bluttests, die das „Rosten“ im Körper widerspiegeln — Schäden, die durch sauerstoffbasierte Chemikalien entstehen —, helfen können, Pneumoniepatienten zu erkennen, die tiefer in Gefahr sind, als sie erscheinen.
Verborgene Schäden durch eine häufige Lungeninfektion
Eine außerhalb des Krankenhauses beginnende Pneumonie betrifft jährlich bis zu 25 von 1.000 Menschen und ist besonders gefährlich für ältere Erwachsene und Menschen mit Vorerkrankungen. Selbst wenn Antibiotika die Infektion beseitigen, erholen sich manche Patientinnen und Patienten nie vollständig. Forschende vermuten zunehmend, dass eine außer Kontrolle geratene Entzündungsreaktion und ein Schub hochreaktiver Sauerstoffmoleküle Blutgefäße und Organe weit über die Lunge hinaus schädigen. In dieser Arbeit konzentrierten sich die Wissenschaftler auf zwei Blutmarker, die diesen verborgenen Schaden erfassen: fortgeschrittene Oxidationsproteinprodukte (AOPPs), die auf chemisch vernarbte Proteine hinweisen, und ischämieverändertes Albumin (IMA), eine Form des Hauptbluteiweißes, die durch Sauerstoffmangel und oxidativen Stress verändert wurde.
Pneumoniepatienten über die Zeit verfolgen
Das Team rekrutierte 71 Erwachsene, die mit ambulant erworbener Pneumonie in Polen hospitalisiert wurden, die meisten Anfang siebziger, und bestimmte AOPPs und IMA in Blutproben, die innerhalb eines Tages nach Aufnahme entnommen wurden. Sie erfassten außerdem übliche Laborwerte wie Gerinnungstests und herzbezogene Marker und fassten bestehende chronische Erkrankungen mit einem standardisierten Komorbiditätsindex zusammen. Die Patientinnen und Patienten wurden dann 100 Tage lang begleitet, um zu sehen, wer überlebte. Statt nur akute Komplikationen im Krankenhaus zu betrachten, wählten die Forschenden bewusst dieses längere Zeitfenster, um auch Todesfälle zu erfassen, die nach dem scheinbaren Höhepunkt auftreten.
Was die Blutmarker zeigten
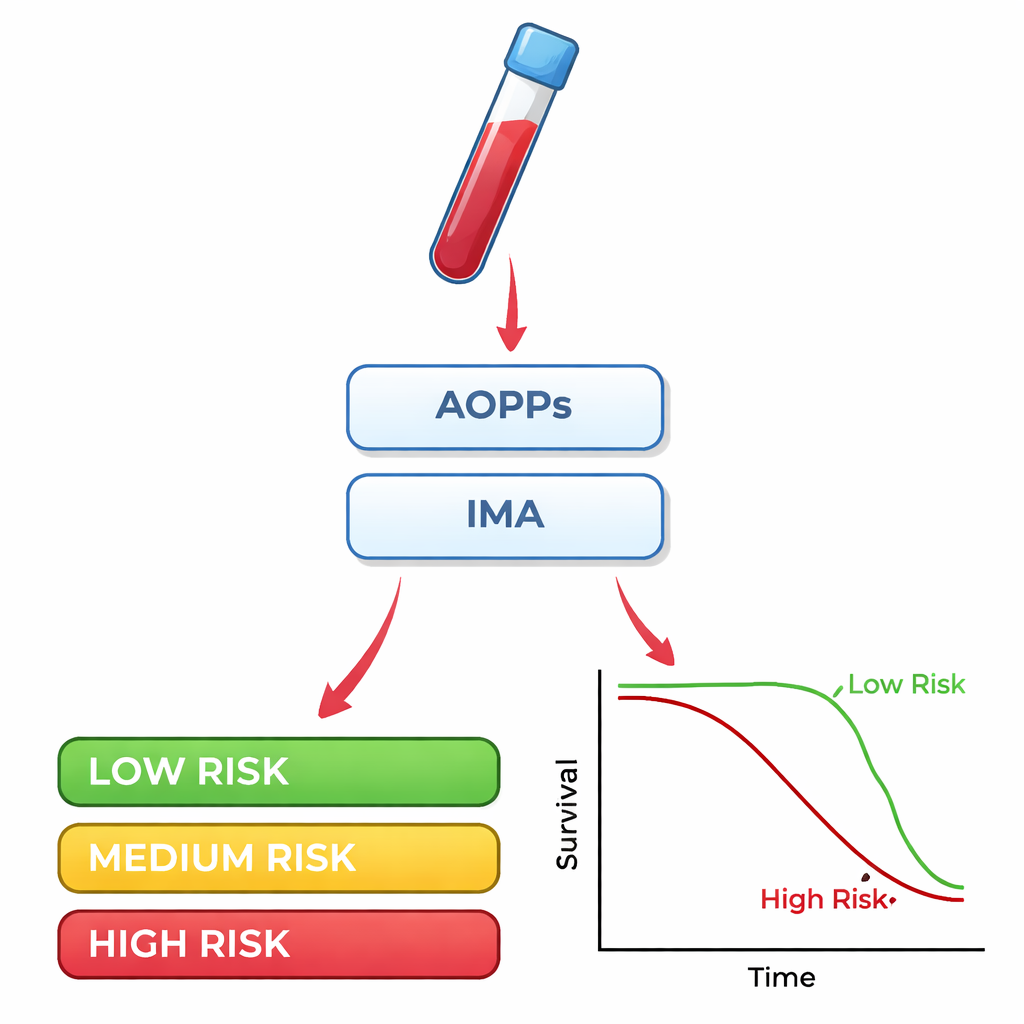
Patientinnen und Patienten, die innerhalb von 100 Tagen starben, hatten bei Aufnahme deutlich höhere Werte sowohl für AOPPs als auch für IMA. Statistische Tests zeigten, dass diese beiden Marker ganz gut zwischen Überlebenden und Nichtüberlebenden unterscheiden konnten: Auf einer üblichen Genauigkeitsskala von 0,5 (nicht besser als Münzwurf) bis 1,0 (perfekt) erzielte jeder Werte um etwa 0,75. Kombinierte man AOPPs und IMA, verbesserte sich die Genauigkeit, und die Hinzunahme des Komorbiditätsindex steigerte sie weiter. Einfache Überlebenskurven erzählten eine ähnliche Geschichte: Personen, deren AOPPs- oder IMA‑Werte bei der Aufnahme über bestimmten Schwellen lagen, hatten in den folgenden drei Monaten eine deutlich höhere Sterblichkeit als diejenigen unter den Schwellen. Im Gegensatz dazu waren zwei natürliche antioxidative Enzyme, die in der Biologie oft diskutiert werden — Superoxiddismutase und Glutathionperoxidase — nicht hilfreich für die Vorhersage des Verlaufs.
Verknüpfungen zum Herz-Kreislauf-System, Blut und zur Leber
Die Marker für oxidativen Stress standen auch in Zusammenhang mit subtilen Hinweisen auf Belastung anderer Organe. Höheres IMA korrelierte mit Blutparametern, die Herzbelastung und -schädigung anzeigen, was darauf hindeutet, dass dieselben Prozesse, die der Lunge schaden, dem Herzen zusätzliche Last aufbürden könnten. AOPPs stiegen zusammen mit D‑Dimer, einem Marker für Gerinnselbildung und -auflösung, was auf gestörte Blutgerinnung und Gefäßgesundheit hindeutet. IMA war höher, wenn Albuminwerte und Messgrößen der roten Blutkörperchen niedriger waren — Muster, die oft bei schwerer Entzündung und chronischen Erkrankungen zu sehen sind. Zusammengenommen stützen diese Verknüpfungen die Auffassung, dass AOPPs und IMA keine isolierten Kuriositäten sind, sondern in das breitere Bild eingebettet sind, wie schwere Pneumonien den ganzen Körper betreffen.
Was das für Patientinnen, Patienten und Ärztinnen und Ärzte bedeuten könnte
Die Autorinnen und Autoren schließen, dass Bluttests für AOPPs und IMA, die bei Aufnahme durchgeführt werden, helfen können, jene Pneumoniepatientinnen und -patienten zu identifizieren, die in den nächsten Monaten ein höheres Sterberisiko haben, besonders in Kombination mit einer einfachen Zählung ihrer sonstigen Erkrankungen. Für Laien bedeutet das: Über die üblichen Untersuchungen und Routineblutwerte hinaus könnte es bald zusätzliche Instrumente geben, um einzuschätzen, wer engmaschiger überwacht, aggressiver behandelt oder nach der Entlassung sorgfältig nachbetreut werden sollte. Da es sich um eine relativ kleine Einzelzentrenstudie handelt, sind diese Marker noch nicht für den alltäglichen Gebrauch bereit, aber sie weisen auf eine Zukunft hin, in der das Messen der inneren ‚oxidativen Abnutzung‘ des Körpers die Triage und den Schutz vulnerabler Pneumoniepatienten verbessern könnte.
Zitation: Napiórkowska-Mastalerz, M., Wybranowski, T., Sikora, J. et al. Advanced oxidation protein products and ischemia-modified albumin as prognostic biomarkers of long-term mortality in community-acquired pneumonia: a prospective observational study. Sci Rep 16, 7809 (2026). https://doi.org/10.1038/s41598-026-36643-7
Schlüsselwörter: ambulant erworbene Pneumonie, oxidativer Stress, Biomarker, AOPPs, ischämieverändertes Albumin