Clear Sky Science · de
Vergleichender prognostischer Wert von hochsensitivem kardialem Troponin T und NT‑proBNP für die 30‑Tage‑Sterblichkeit bei nicht‑kardial kritisch kranken Patienten
Warum Herzbluttests über Herzinfarkte hinaus wichtig sind
Wenn Menschen auf einer Intensivstation (ITS) landen, ist die unmittelbare Krise oft eine Lungenentzündung, Sepsis, ein Trauma oder eine größere Operation – nicht ein klassischer Herzinfarkt. Dennoch messen Ärztinnen und Ärzte routinemäßig herzbezogene Blutwerte, um einzuschätzen, wie schwer krank diese Patientinnen und Patienten sind. Diese Studie stellte eine praktische Frage mit lebenswichtiger Relevanz: Wenn das Problem nicht primär das Herz ist, welcher der gängigen Herzbluttests signalisiert besser, wer innerhalb von 30 Tagen am stärksten gefährdet ist zu sterben?
Zwei Signale von einem beanspruchten Herzen
Die moderne Medizin stützt sich auf Laborhinweise, sogenannte Biomarker – Moleküle im Blut, die widerspiegeln, was in Organen vor sich geht. Die Forschenden konzentrierten sich auf zwei weit verbreitete kardiale Biomarker. Hochsensitives kardiales Troponin T (oft kurz Troponin genannt) steigt an, wenn Herzmuskelzellen verletzt werden, selbst bei kleinen Schäden. NT‑proBNP hingegen steigt, wenn die Herzwände gedehnt sind und ein erhöhter Druck herrscht, zum Beispiel wenn der Körper zu viel Flüssigkeit zurückhält. Beide Tests werden auf Intensivstationen routinemäßig veranlasst, selbst bei Patienten, deren Hauptproblem Lungenversagen, Infektion oder Schock ist. Da diese Werte bei kritischer Erkrankung jedoch oft auch ohne klassische Herzerkrankung ansteigen, war lange unklar, welcher Test für die Prognose des Überlebens aussagekräftiger ist.
Wie die Studie durchgeführt wurde
Das Team wertete die Daten von 827 Erwachsenen aus, die zwischen 2021 und 2022 auf eine gemischte medizinisch‑chirurgische Intensivstation in Krakau, Polen, aufgenommen wurden. Absichtlich ausgeschlossen wurden Patientinnen und Patienten, deren Hauptaufnahmegrund ein kardiales Notfallereignis wie Herzinfarkt, akute Herzinsuffizienz, große Lungenembolie oder Herzstillstand war. So entstand eine Gruppe, die für viele Intensivstationen typisch ist: Menschen mit schweren Atemproblemen, verschiedenen Formen von Schock, schweren Infektionen und postoperative Patientinnen und Patienten nach großen Nicht‑Herz‑Operationen. Troponin und NT‑proBNP wurden bei allen Patienten zu Beginn des ITS‑Aufenthalts mit denselben Labormethoden bestimmt. Die Forschenden verfolgten dann, wer 30 Tage später lebte oder verstorben war, und berücksichtigten dabei Alter sowie einen standardisierten Score namens SOFA, der das Ausmaß des Organversagens zusammenfasst.
Was die Zahlen zeigten
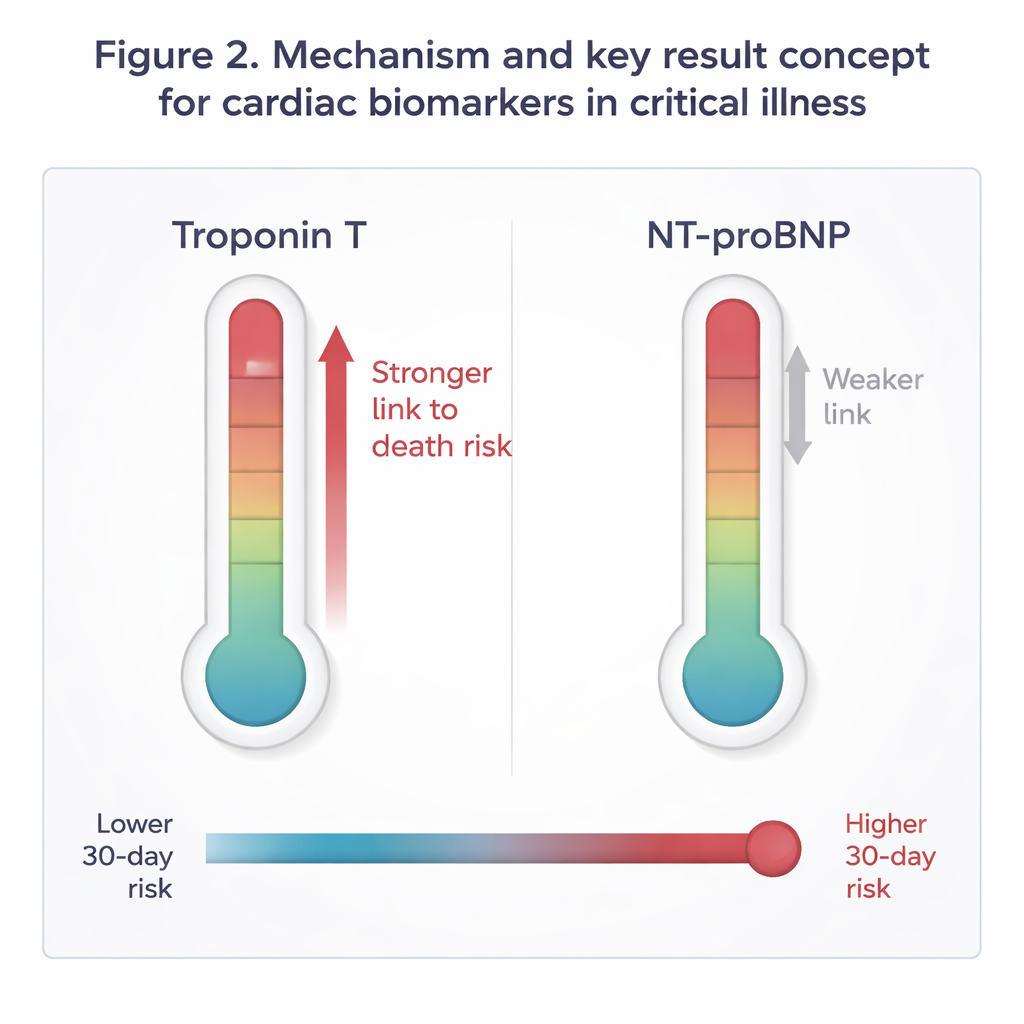
Auf den ersten Blick waren beide Biomarker bei Verstorbenen erhöht: Nicht‑Überlebende hatten in etwa doppelt so hohe Medianwerte von Troponin und NT‑proBNP im Vergleich zu Überlebenden. Entscheidend war jedoch, ob diese Unterschiede auch nach Anpassung für Alter und allgemeine Schwere der Erkrankung relevant blieben. In statistischen Modellen, die beide Biomarker gleichberechtigt berücksichtigten, blieb Troponin eindeutig mit einem erhöhten Sterberisiko assoziiert, während NT‑proBNP dies nicht tat. Patientinnen und Patienten im obersten Viertel der Troponinwerte hatten ein um etwa 44 % erhöhtes Risiko, innerhalb von 30 Tagen zu sterben, verglichen mit jenen im untersten Viertel – selbst nach Berücksichtigung von Alter und SOFA. Die Aufnahme von Troponin in das klinische Modell verbesserte die Prognosegenauigkeit, wohingegen NT‑proBNP die Vorhersage nicht nennenswert verbesserte. Die Kombination beider Marker brachte keinen echten Vorteil gegenüber Troponin allein.
Was das für die ICU‑Versorgung bedeutet
Diese Ergebnisse deuten darauf hin, dass bei kritisch kranken Patientinnen und Patienten ohne primäre Herzdiagnose eine subtile oder offensichtliche Verletzung des Herzmuskels selbst ein aussagekräftigeres Warnzeichen sein kann als das Ausmaß der Wandspannung oder Flüssigkeitsüberladung. Troponin scheint verschiedene schädliche Prozesse, die in der kritischen Erkrankung häufig auftreten – niedriger Blutdruck, schlechte Sauerstoffversorgung und überwältigende Entzündung – in einem einzigen Risikosignal zu bündeln. Die Studie spricht nicht gegen die Nutzung von NT‑proBNP; dieser Test bleibt wertvoll, um den Flüssigkeitsstatus und versteckte Herzbelastung zu verstehen. Für die Einschätzung des kurzfristigen Überlebens lieferte Troponin jedoch das verlässlichere Frühwarnsignal, und das konsistent sowohl bei medizinischen als auch chirurgischen Patienten sowie bei solchen mit oder ohne Sepsis.
Kernaussage für Patientinnen, Patienten und Angehörige
Für Angehörige, die zusehen, wie ein geliebter Mensch auf der Intensivstation um sein Leben kämpft, können lange Laborlisten verwirrend sein. Diese Forschung vermittelt eine klarere Botschaft: Wenn Ärztinnen und Ärzte Herzbluttests bei Menschen messen, deren Hauptkrankheit kein Herzinfarkt ist, dann ist ein erhöhtes Troponin ein stärkeres Zeichen für Gefahr in den nächsten vier Wochen als ein erhöhter NT‑proBNP‑Wert. Troponin wirkt als empfindlicher Indikator dafür, dass das Herz während der allgemeinen Belastung durch die kritische Erkrankung geschädigt wurde, und diese Patientinnen und Patienten verdienen möglicherweise besonders engmaschige Überwachung und herzbezogene Kontrollen. Zwar kann kein einzelner Test die Zukunft mit Gewissheit vorhersagen, doch das Wissen, welche Marker am aussagekräftigsten sind, kann Klinikerinnen und Klinikern helfen, die Aufmerksamkeit dorthin zu lenken, wo sie am dringendsten benötigt wird.
Zitation: Świstek, R., Szpunar, W., Droś, J. et al. Comparative prognostic value of high-sensitivity cardiac troponin T and NT-proBNP for 30-day mortality in non-cardiac critically ill patients. Sci Rep 16, 6156 (2026). https://doi.org/10.1038/s41598-026-36605-z
Schlüsselwörter: kritische Erkrankung, Intensivmedizin, kardiale Biomarker, Troponin, NT‑proBNP