Clear Sky Science · de
Klinische Relevanz der partiellen HPV-Typisierung im Zervixkarzinom-Screening
Warum das für die Gesundheit von Frauen wichtig ist
Gebärmutterhalskrebs gehört zu den am besten vermeidbaren Krebserkrankungen, dennoch werden weltweit weiterhin jährlich Tausende von Frauen neu diagnostiziert. Moderne Screenings stützen sich zunehmend auf Tests auf Humane Papillomviren (HPV), das Virus, das für nahezu alle Fälle von Gebärmutterhalskrebs verantwortlich ist. Diese Studie aus Finnland stellt eine praktische Frage mit realen Konsequenzen: Wenn Ärztinnen und Ärzte nicht nur allgemein nach HPV suchen, sondern gezielt die risikoreichsten Typen — HPV16 und HPV18 — nachweisen, können sie dann besser entscheiden, welche Frauen engmaschiger nachuntersucht werden müssen und welche zusätzliche Untersuchungen sicher vermeiden können?
Ein genauerer Blick auf HPV-Typen
HPV ist kein einzelnes Virus, sondern eine große Familie verwandter Typen. Eine kleine Gruppe, die als Hochrisiko-HPV bezeichnet wird, steht in Verbindung mit Gebärmutterhalskrebs. Selbst innerhalb dieser Hochrisikogruppe sind einige Typen gefährlicher als andere. HPV16 und HPV18 gelten weltweit als die bedeutendsten Verursacher. Das nationale Screeningprogramm Finnlands verwendet seit 2012 HPV-Tests, hat bislang aber alle Hochrisiko-HPV-Typen gleich behandelt, wenn es um das Management der Patientinnen ging. Die Autorinnen und Autoren untersuchten, ob die Trennung von HPV16 und HPV18 von den übrigen Hochrisiko-Typen die Risikoschätzung schärfen und die Triage nach positivem Test verbessern könnte.
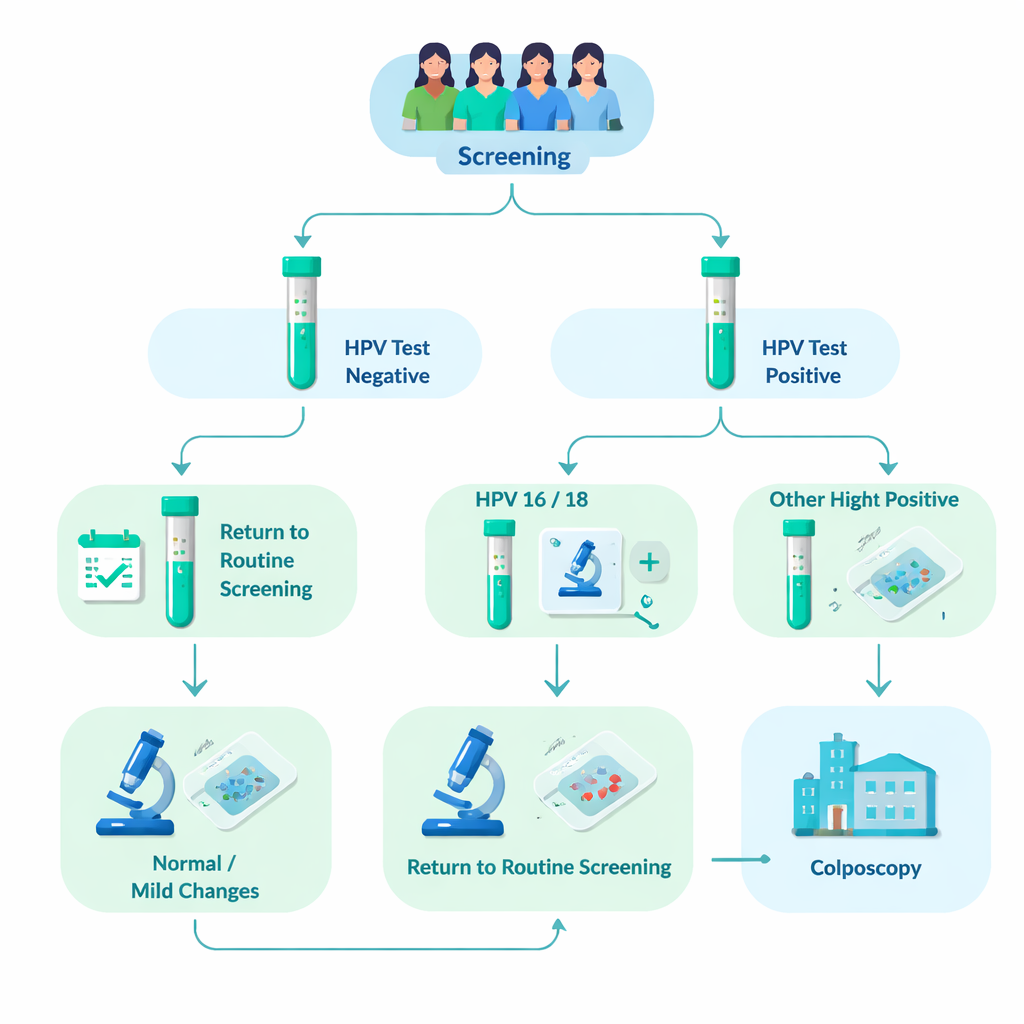
Nachverfolgung von mehr als 76.000 gescreenten Frauen
Das Forschungsteam analysierte Daten von 76.482 Frauen, die zwischen 2012 und 2023 an der organisierten Zervix-Screening-Untersuchung in Tampere und benachbarten Gemeinden teilnahmen. Etwa 8 % (6.031 Frauen) waren positiv auf Hochrisiko-HPV getestet worden. Alle diese Frauen hatten zusätzlich eine mikroskopische Untersuchung ihrer Gebärmutterhalszellen (Zytologie). Frauen, deren Zellproben bereits eindeutige Auffälligkeiten zeigten, wurden direkt zu einer engeren Untersuchung — der Kolposkopie — überwiesen, bei der kleine Gewebeproben (Biopsien) entnommen werden konnten. Frauen mit unauffälliger oder nur leicht auffälliger Zytologie wurden gebeten, nach 12–24 Monaten zur Wiederholung des HPV-Tests zurückzukehren. Persistierte das HPV, wurden auch sie zur Kolposkopie überwiesen. Dieses realweltliche Design erlaubte es den Forschenden, über mehrere Jahre hinweg zu beobachten, wie häufig sich in den einzelnen HPV-Genotyp-Gruppen tatsächlich schwere Gewebeveränderungen zeigten.
Das Risiko ist nicht für alle Hochrisiko-HPV gleich
Beim Vergleich der Ergebnisse stach HPV16 deutlich hervor. Unter den HPV-positiven Frauen wurden schwere Gewebeveränderungen — bekannt als Hochgrad-Läsionen oder schlimmer — bei etwa 37 % der mit HPV16 Infizierten gefunden, bei 26 % der mit HPV18 und nur bei etwa 20 % der Frauen mit anderen Hochrisiko-Typen. Das Risiko war besonders hoch bei Frauen mit HPV16 plus einem weiteren Hochrisiko-Typ. Jüngere Frauen (30–40 Jahre) wiesen häufiger Hochgrad-Befunde auf als ältere Frauen, und HPV16 und HPV18 waren in diesen jüngeren Altersgruppen häufiger vertreten. Wichtig ist, dass selbst wenn die anfängliche Zellprobe normal aussah, Frauen mit HPV16 oder HPV18 dennoch eine deutlich höhere Wahrscheinlichkeit hatten, eine verborgene Hochgrad-Erkrankung zu haben als Frauen mit anderen HPV-Typen.
Persistente Infektionen und ihre Bedeutung
Die Studie betrachtete außerdem, was mit Frauen geschah, deren Zytologie mild oder unauffällig war und die zur Wiederholungsuntersuchung kamen. Unter denen, die initial HPV16 hatten, hatten bei der Nachkontrolle etwa zwei Drittel noch dieselbe Infektion, eine höhere Persistenz als bei den meisten anderen Typen. Anhaltende HPV16- oder HPV18-Infektionen gingen häufig mit Hochgrad-Veränderungen am Gebärmutterhals einher. Die Forschenden stellten dann eine »Was-wäre-wenn?«-Frage: Was wäre, wenn alle Frauen mit HPV16 oder HPV18 und milder Zytologie von Anfang an direkt zur Kolposkopie überwiesen worden wären? Sie fanden heraus, dass dies die Kolposkopie-Überweisungen um etwa 7 % erhöht hätte, aber in diesem Kollektiv nur zur früheren Entdeckung eines einzigen invasiven Krebsfalls geführt hätte — was nahelegt, dass der größte Nutzen darin bestünde, die Versorgung zu straffen, indem eine zusätzliche Wiederholungsuntersuchung übersprungen wird, statt die Krebsverläufe dramatisch zu verändern.

Was das für Screening-Programme bedeutet
Insgesamt stützen die Ergebnisse den Einsatz partieller HPV-Typisierung — die Trennung von HPV16 und HPV18 von anderen Hochrisiko-Typen — im finnischen Screeningprogramm für Gebärmutterhalskrebs. Frauen mit HPV16 oder HPV18 tragen eindeutig ein höheres Risiko und könnten vernünftigerweise direkt zur Kolposkopie überwiesen werden, selbst wenn ihre Zellprobe normal oder nur leicht auffällig erscheint, insbesondere in jüngeren Altersgruppen. Dies würde die Nachverfolgung vereinfachen, die Anzahl der Wiederholungstests verringern und intensive Kontrollen auf diejenigen konzentrieren, die das höchste Risiko tragen, wobei ein moderater Anstieg invasiver Untersuchungen in Kauf genommen würde. Da die HPV-Impfung weiterhin HPV16 und HPV18 in der Bevölkerung reduziert, deutet die Studie zudem darauf hin, dass zukünftige Screenings anderen Hochrisiko-Typen mehr Aufmerksamkeit schenken müssen könnten. Für jetzt bietet die gezielte Typisierung jedoch eine praktikable Möglichkeit, das Gebärmutterhalskrebs-Screening sowohl sicherer als auch effizienter zu gestalten.
Zitation: Leino, A., Numminen, E., Kares, S. et al. Clinical relevance of partial HPV genotyping in cervical cancer screening. Sci Rep 16, 7204 (2026). https://doi.org/10.1038/s41598-026-36594-z
Schlüsselwörter: HPV16, Zervixkarzinom-Screening, HPV-Typisierung, Kolposkopie, HPV-Impfung