Clear Sky Science · de
Das Tumormikromilieu beim Ösophaguskarzinom und seine Assoziation mit klinischen Merkmalen und der Reaktion auf neoadjuvante Behandlung
Warum die Nachbarschaft des Tumors wichtig ist
Das Ösophaguskarzinom gehört zu den tödlichsten Krebsarten weltweit, und selbst mit moderner Chemotherapie und Strahlentherapie sprechen viele Patientinnen und Patienten nicht so gut an wie erhofft. Diese Studie stellt eine auf den ersten Blick einfache, aber folgenreiche Frage: Was passiert in der „Nachbarschaft“ des Tumors – dem Tumormikromilieu – und kann seine Zusammensetzung erklären, warum manche Patienten auf die Behandlung ansprechen, andere nicht? Indem die Forschenden Immunzellen und verwandte Marker vor und nach der Therapie genau untersuchen, beginnen sie zu kartieren, wie der Körper und der Tumor interagieren und wie dieser verborgene Dialog künftige, stärker individualisierte Behandlungen leiten könnte.
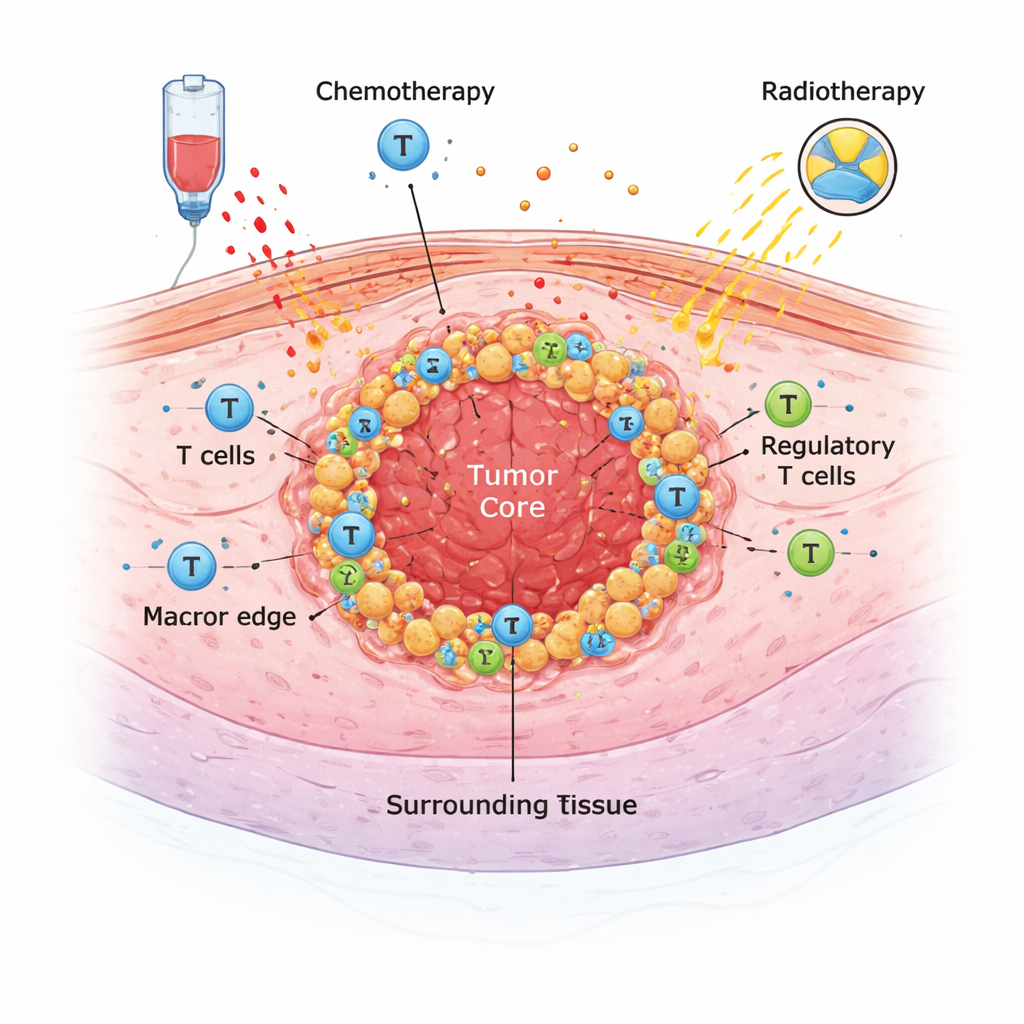
Das verborgene Ökosystem um einen Tumor
Solide Tumoren wachsen nicht isoliert. Sie befinden sich in einem komplexen Ökosystem aus Immunzellen, Stützzellen und Botenstoffen, dem sogenannten Tumormikromilieu. In dieser Studie untersuchten Ärztinnen und Pathologinnen in Lausanne Tumorproben von 68 Patientinnen und Patienten, die zwischen 2009 und 2021 wegen eines Ösophaguskarzinoms operiert wurden. Die meisten hatten vor der Operation eine intensive Behandlung erhalten – entweder Chemotherapie, Chemoradiation oder beides – um den Tumor zu verkleinern. Mit speziellen Färbungen auf Gewebeschnitten zählten die Forschenden mehrere wichtige Immunzelltypen (darunter allgemeine T‑Zellen, zytotoxische T‑Zellen und verschiedene Makrophagen‑Typen) und bestimmten Marker, die das Ansprechen auf Immuntherapie vorhersagen können, wie PD‑L1 und HER2.
Wer die Patienten waren und was gemessen wurde
Die Patientengruppe bestand überwiegend aus Männern in den frühen Sechzigern, und die Mehrheit hatte ein Adenokarzinom, die Form des Ösophaguskarzinoms, die häufig mit chronischem Säurereflux und Barrett‑Speiseröhre verbunden ist. Eine kleinere Gruppe hatte ein Plattenepithelkarzinom, eine andere Form, die aus den platten Epithelzellen der Speiseröhre entsteht. Die Forschenden verknüpften sorgfältig die mikroskopisch sichtbaren Befunde mit klinischen Details wie Tumorstadium, Rauchstatus, Gewichtsverlust und der vor der Operation erhaltenen Therapie. Sie verfolgten außerdem, wie vollständig jeder Tumor auf die Therapie ansprach, mithilfe eines Bewertungssystems, das das vollständige Verschwinden von Krebszellen von geringem oder keinem Ansprechen unterscheidet.
Lebensstil, Tumortyp und eine leisere Immunpräsenz
Mehrere alltägliche und krankheitsbezogene Faktoren zeigten sich als mit einer schwächeren Immunpräsenz um den Tumor assoziiert. Aktive Raucher hatten insgesamt weniger Makrophagen und weniger sogenannte M2‑ähnliche Makrophagen, die oft mit Tumorunterstützung und Immunsuppression in Verbindung gebracht werden. Personen mit fortgeschritteneren Tumoren, stärkerem präoperativem Gewichtsverlust oder Plattenepithelkarzinomen wiesen tendenziell weniger T‑Zellen und Makrophagen im Tumor auf. Im Gegensatz dazu waren Tumoren mit hohen PD‑L1‑Werten — ein Indikator, der häufig zur Auswahl von Patientinnen und Patienten für Immuntherapien herangezogen wird — „heißer“, mit mehr T‑Zellen und Makrophagen; dieses Muster wurde jedoch zuvor mit schlechteren Ergebnissen verknüpft, wahrscheinlich weil der Tumor aktiv PD‑L1 nutzt, um die Immunantwort auszuschalten.
Wie Behandlung die Tumornachbarschaft umgestaltet
Neoadjuvante (vor der Operation angelegte) Behandlung veränderte das Tumormikromilieu deutlich. Sowohl Chemotherapie als auch Chemoradiation erhöhten die Zahl der Makrophagen, einschließlich M2‑ähnlicher Zellen, während regulatorische T‑Zellen, eine Gruppe, die normalerweise Immunreaktionen dämpft, stark reduziert wurden. Die Gesamtzahlen an T‑Zellen und zytotoxischen T‑Zellen veränderten sich weniger konsistent. Interessanterweise senkte Chemoradiation tendenziell die PD‑L1‑Spiegel auf Tumor- und Umgebungzellen und verringerte so den Anteil der Patientinnen und Patienten mit hohen PD‑L1‑Werten nach der Behandlung. Das deutet darauf hin, dass Standardtherapie Tumoren nach einer einmaligen Messung nach Chemoradiation weniger geeignet für PD‑1/PD‑L1‑blockierende Immuntherapien erscheinen lassen kann.
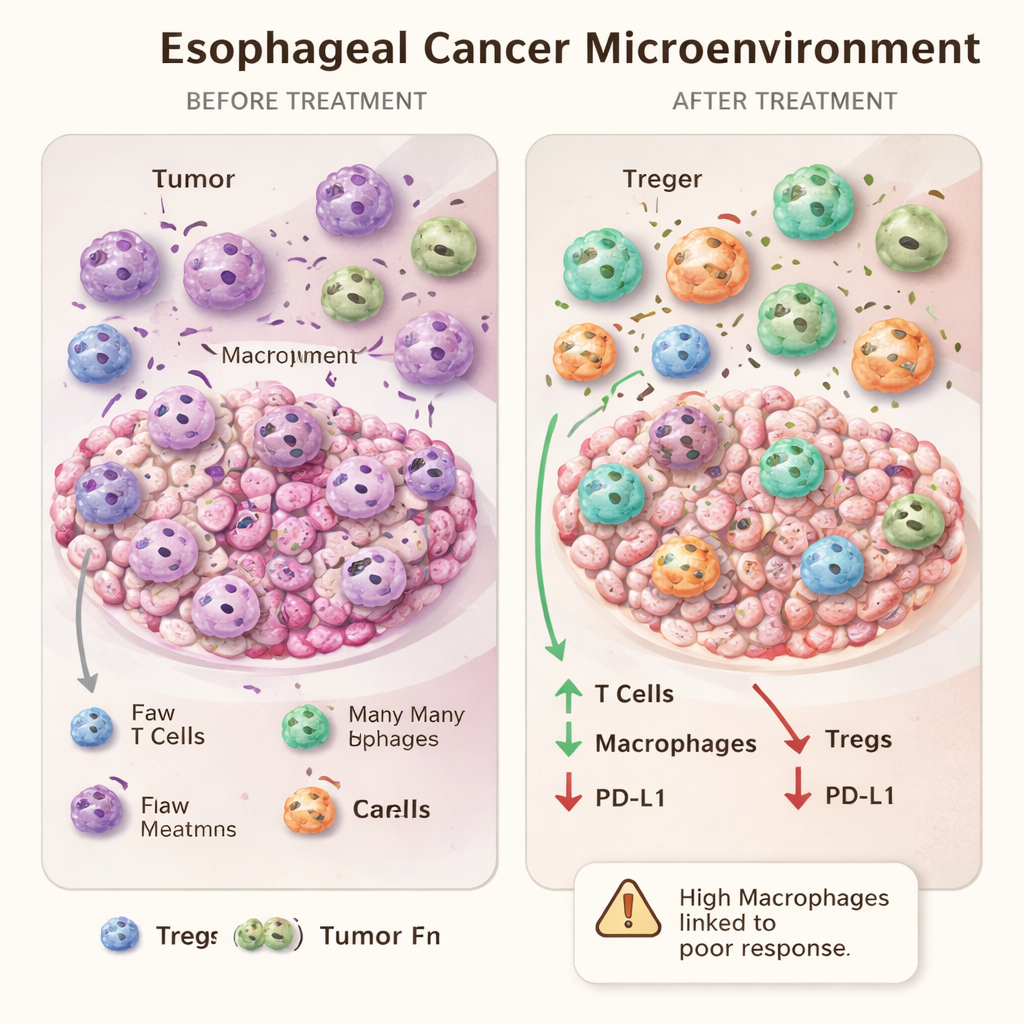
Wenn mehr Immunzellen möglicherweise auf Resistenz hindeuten
Eines der faszinierendsten Ergebnisse ergab sich aus dem Vergleich der Extreme des Therapieresponses. Patientinnen und Patienten, deren Tumoren unter dem Mikroskop vollständig verschwanden, unterschieden sich zu Beginn nicht von schlechten Ansprechern hinsichtlich der umliegenden Immunzellen. Nach der Behandlung wiesen jedoch diejenigen mit schlechtem Ansprechen höhere Makrophagenzahlen in den Tumorregionen auf als vollständige Responder. Anstatt ein einfaches Zeichen starker Immunität zu sein, kann ein Übermaß an Makrophagen nach der Therapie ein erschöpftes oder fehlgelenktes Antwortmuster markieren, das der Tumor zu seinem Vorteil nutzt. Das stützt die Vorstellung, dass bestimmte Makrophagen, insbesondere M2‑ähnliche Typen, tatsächlich das Überleben des Tumors und dessen Resistenz fördern können.
Was das für die zukünftige Versorgung bedeutet
Für Patientinnen, Patienten und Behandelnde lautet die Kernbotschaft, dass die Biologie um einen Ösophagustumor — sein Mikromilieu — durch Rauchen, Tumortyp, Krankheitsschwere und durch die Therapien selbst geprägt wird. Standard‑Chemo und Chemoradiation verkleinern Tumoren nicht nur; sie rekrutieren und formen auch Immunzellen auf eine Weise, die die langfristige Kontrolle der Erkrankung begünstigen oder behindern kann. Die Studie legt nahe, dass das Zählen bestimmter Immunzellen, insbesondere Makrophagen, vor und nach der Therapie eines Tages helfen könnte, diejenigen zu identifizieren, die wahrscheinlich resistent sind, und diejenigen, die von zusätzlichen Medikamenten profitieren könnten, die diese Zellen oder den PD‑1/PD‑L1‑Weg gezielt angreifen. Zwar sind größere Studien nötig, doch bringt diese Arbeit uns dem Ziel näher, die Behandlung des Ösophaguskarzinoms nicht nur an der Tumorgenetik, sondern auch am dynamischen Ökosystem drumherum auszurichten.
Zitation: Fasquelle, F., Teixeira Farinha, H., Sempoux, C. et al. The tumor microenvironment in esophageal cancer and its association with clinical features and neoadjuvant treatment response. Sci Rep 16, 5664 (2026). https://doi.org/10.1038/s41598-026-36537-8
Schlüsselwörter: Ösophaguskarzinom, Tumormikroumgebung, Immunzellen, Chemoradiation, Immuntherapie