Clear Sky Science · de
Genomische Profilierung von Extended‑Spectrum‑Beta‑Lactamase‑produzierenden Escherichia coli, isoliert von Geflügel und Geflügelfarmarbeitern in Accra, Ghana
Warum Keime in Hühnern uns alle betreffen
Antibiotika haben die Medizin revolutioniert, doch ihre Wirksamkeit schwindet, weil immer mehr Bakterien Resistenzen entwickeln. Diese Studie aus Ghana beleuchtet eine überraschend wichtige Quelle schwer behandelbarer Erreger: alltägliche Geflügelfarmen am Rande einer Großstadt. Indem die Forscher Bakterien sowohl aus Hühnern als auch von den Menschen, die sich um sie kümmern, untersuchten, zeigen sie, wie Praktiken auf Farmen zur Entstehung und Verbreitung gefährlicher, medikamentenresistenter Mikroben beitragen können, die letztlich jeden betreffen können, der Huhn isst, in der Nähe von Farmen lebt oder ein Antibiotikum zur Behandlung einer Infektion benötigt.
Hühnerfarmen neben Wohnhäusern
In vielen Regionen Ghanas liegen kleine und mittelgroße Geflügelfarmen sehr nahe bei Wohnhäusern und Geschäften. Landwirte verlassen sich häufig auf Antibiotika, um ihre Bestände gesund zu halten und ihr Einkommen zu schützen, manchmal ohne strenge veterinärmedizinische Anleitung. Das Team besuchte 20 solcher Betriebe rund um Accra, die Hauptstadt, und sammelte 300 Abstriche von Hühnern sowie 60 Stuhlproben von Farmarbeitern. Im Fokus stand eine Form von Escherichia coli (E. coli), die Enzyme produziert, so genannte Extended‑Spectrum‑Beta‑Lactamasen (ESBL). Diese Enzyme können wichtige Antibiotika wie viele Penicilline und Cephalosporine abbauen und machen einst zuverlässige Arzneien wirkungslos.
Wie häufig waren diese hartnäckigen Keime?
Die Ergebnisse waren eindrücklich. Unter den isolierten E. coli produzierten mehr als vier von fünf Isolaten aus Hühnern und über zwei von drei Isolaten aus Menschen ESBLs. Fast jedes dieser Bakterien war gegen wichtige in Krankenhäusern eingesetzte Antibiotika resistent, und viele zeigten zusätzlich Resistenzen gegen ältere, günstigere Mittel wie Tetracyclin und Sulfamethoxazol‑Trimethoprim. Dieses Muster bedeutet, dass gängige Erstlinientherapien versagen können, wenn diese Keime Infektionen verursachen, und Ärzte zu teureren oder knapperen Alternativen greifen müssen.
Im Werkzeugkasten der Bakterien
Um zu verstehen, was diese Bakterien so widerstandsfähig macht, sequenzierte das Team das vollständige Erbgut von 17 besonders multiresistenten Stämmen, die sowohl aus Hühnern als auch aus Menschen stammten. Sie fanden ein wiederkehrendes Gen, genannt blaCTX‑M‑15, in jedem dieser Isolate. Dieses Gen ist bereits aus Krankenhäusern weltweit bekannt, weil es E. coli hilft, starke Antibiotika zu umgehen. Häufig wurde es zusammen mit vielen anderen Resistenzgenen gefunden, die die Bakterien gleichzeitig gegen mehrere Wirkstoffklassen schützen. Die Forscher entdeckten auch Genpakete, die typischerweise mit krankheitserregenden E. coli bei Vögeln assoziiert sind — Merkmale, die den Bakterien helfen, an Zellen zu haften, dem Körper Eisen zu entziehen und Immunangriffen zu trotzen. In einigen Stämmen traten dieselben genetischen Hintergründe und Eigenschaften sowohl bei Geflügel als auch bei Menschen auf derselben Farm auf, was darauf hindeutet, dass Bakterien — oder die von ihnen getragenen Resistenz‑DNA‑Elemente — zwischen Arten übertragen werden können.
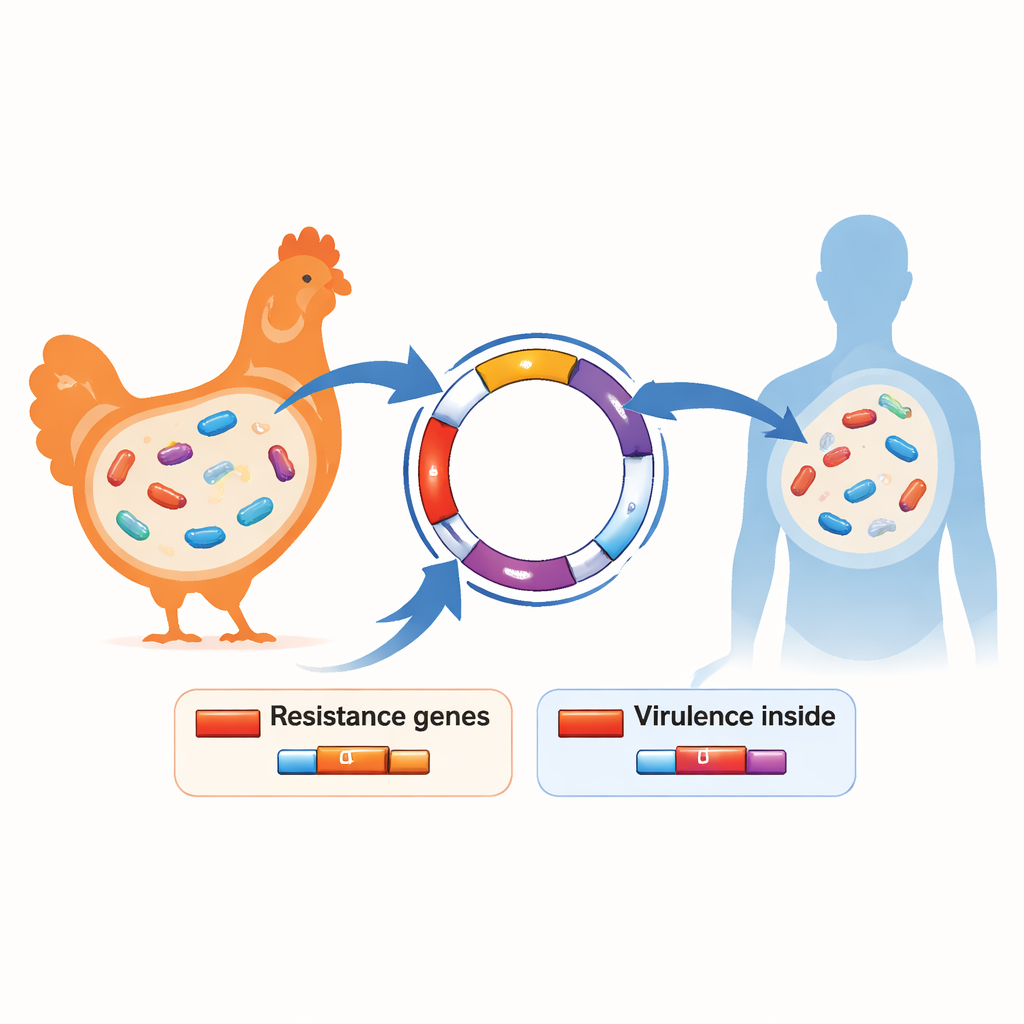
Wandernde Gene und gemeinsame Risiken
Ein weiterer zentraler Befund waren die Plasmide — kleine, ringförmige DNA‑Stücke, die Bakterien wie Sammelkarten tauschen können. Die Studie identifizierte viele verschiedene Plasmidtypen, von denen mehrere mit Resistenz‑ und Virulenzgenen beladen waren. Da Plasmide von einem Bakterium auf ein anderes springen können, sogar über Artgrenzen hinweg, fungieren sie als Schnelltransporter, die Resistenzen in der Farmumgebung und potenziell in nahegelegene Gemeinschaften verbreiten. Genetische Fingerabdrücke zeigten, dass einige in der Humanmedizin verbreitete Linien, etwa bestimmte Sequenztypen, die schwere Infektionen verursachen, auch in Hühnern vorkommen. Diese Überschneidung untermauert die Vorstellung, dass Farmen sowohl Quelle als auch Schmelztiegel für problematische Stämme sein können.
Was das für Landwirte und die Öffentlichkeit bedeutet
Für Nichtwissenschaftler ist die Botschaft klar: Unsere Tierhaltungspraktiken können direkt beeinflussen, wie gut unsere Antibiotika wirken. Die Studie zeigt, dass Geflügelfarmen im peri‑urbanen Ghana große Mengen an E. coli beherbergen, die gegen viele wichtige Medikamente resistent sind und genetische Merkmale mit Bakterien teilen, die Menschen infizieren. Diese Keime werden durch häufigen Antibiotikaeinsatz begünstigt und verbreiten sich leichter, wenn Hygiene und Biosicherheit schwach sind. Die Autoren plädieren für einfache Maßnahmen — Antibiotika nur bei tatsächlichem Bedarf einsetzen, Sauberkeit und Schutzausrüstung auf Farmen verbessern sowie Resistenzgene durch fortlaufende DNA‑Überwachung beobachten — um die Ausbreitung dieser gefährlichen Bakterien zu verlangsamen. Den Schutz der Wirksamkeit von Antibiotika, so schlussfolgern sie, erfordert, dass Tiergesundheit, menschliche Gesundheit und Umweltschutz als eng verknüpfte Teile desselben Systems betrachtet werden.
Zitation: Okyere, I.J., Semevor, G.O., Ablordey, A. et al. Genomic profiling of extended-spectrum beta-lactamase-producing Escherichia coli isolated from poultry and poultry farm workers in Accra, Ghana. Sci Rep 16, 7400 (2026). https://doi.org/10.1038/s41598-026-36471-9
Schlüsselwörter: antimikrobielle Resistenz, Geflügelfarming, Escherichia coli, Ghana, Antibiotika‑Stewardship