Clear Sky Science · de
Identifizierung bakterieller Schlüsselgene und therapeutischer Ziele bei hypertonen Patienten mit Typ-2-Diabetes durch bioinformatische Analyse
Warum Ihr Darm für Blutdruck und Blutzucker wichtig ist
Bluthochdruck und Typ-2-Diabetes treten häufig gemeinsam auf und erhöhen das Risiko für Herzinfarkte, Schlaganfälle und Nierenerkrankungen. Ärztinnen und Ärzte haben diese Erkrankungen lange getrennt behandelt und sich auf Medikamente konzentriert, die auf Herz, Blutgefäße oder Insulin wirken. Diese Studie stellt eine andere Frage: Könnten die winzigen Mikroben in unserem Darm — und die Gene, die sie tragen — beide Probleme gleichzeitig antreiben und neue Behandlungsoptionen aufzeigen?
Die verborgene Welt im Darm
Die Forschenden analysierten Stuhlproben von 124 Erwachsenen und verglichen 29 Personen mit sowohl Hypertonie als auch Typ-2-Diabetes mit 95 gesunden Freiwilligen. Mithilfe genetischer Sequenzierung bakterieller Marker erstellten sie ein detailliertes Bild davon, welche Mikroben vorhanden waren und wie vielfältig die Darmgemeinschaft jeder Person war. Menschen mit beiden Erkrankungen wiesen reichere, gleichmäßiger verteilte bakterielle Gemeinschaften auf, die sich deutlich von denen gesunder Personen abgrenzten — das heißt, ihre Darmökosysteme waren klar umgestaltet und nicht nur geringfügig gestört.
Ein mikrobieller Wechsel von hilfreich zu schädlich
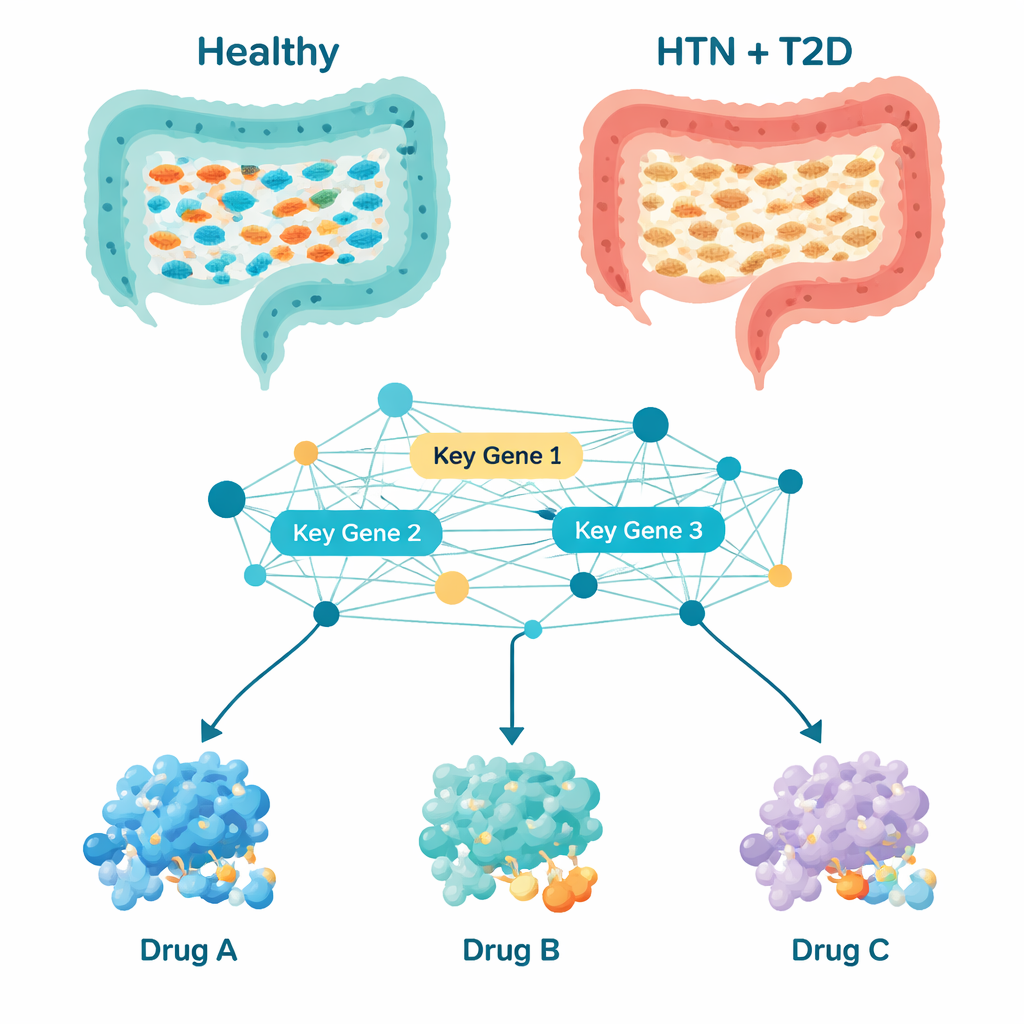
Beim genauen Blick darauf, welche Bakterientypen am häufigsten vorkamen, zeigte sich ein markantes Muster. Bei gesunden Menschen waren Bakterien, die kurzkettige Fettsäuren produzieren — Verbindungen, die die Darmschleimhaut unterstützen und Entzündungen sowie den Stoffwechsel regulieren helfen — häufig vertreten. Dazu gehörten Gruppen wie Bacteroides, Prevotella, Roseburia und Akkermansia. Bei Personen mit sowohl Hypertonie als auch Diabetes waren viele dieser nützlichen Mikroben reduziert. Gleichzeitig waren Bakterien, die in anderen Studien mit Entzündungen und metabolischer Dysbalance in Verbindung gebracht wurden, wie Megasphaera, Lactobacillus, Streptococcus und Veillonella, häufiger. Neunzehn bakterielle Gruppen unterschieden sich durchgängig zwischen Patienten und gesunden Kontrollen, was auf eine koordinierte Verschiebung hin zu einem Darmmilieu hindeutet, das niedriggradige Entzündung und metabolischen Stress begünstigen könnte.
Von Mikroben zu molekularen „Steuerknöpfen“
Allein das Zählen von Mikroben erklärt nicht, wie sie den Körper beeinflussen; deshalb nutzten die Forschenden rechnerische Werkzeuge, um vorherzusagen, was die Darmbakterien wahrscheinlich tun. Sie prognostizierten, welche Stoffwechselwege — Ketten chemischer Reaktionen — bei den Patienten stärker oder schwächer aktiv waren. Von mehr als tausend Wegen fielen 195 als verändert auf. Viele betrafen, wie Bakterien Proteine herstellen, Energie verarbeiten und Bausteine wie Nukleotide und Aminosäuren handhaben. Durch den Aufbau eines Netzwerks, wie die entsprechenden bakteriellen Proteine interagieren, identifizierte das Team zehn „Hub“-Gene, die an Schlüsselstellen dieses Netzwerks sitzen. Diese Gene, mit Namen wie gltB, gyrB, fusA und mdh, wirken wie Steuerknöpfe für zentrale bakterielle Funktionen wie Energiegewinnung, DNA-Replikation, Proteinsynthese sowie Fettsäure- und Nukleotidstoffwechsel. Weil diese Aktivitäten eng mit Entzündung, Gefäßgesundheit und Glukosekontrolle verbunden sind, könnten Veränderungen in diesen mikrobiellen Genen nach außen wirken und Blutdruck sowie Blutzucker beeinflussen.
Suche nach neuen Einsatzmöglichkeiten für vorhandene Medikamente
Mit dieser Liste bakterieller Steuerungsgene wandten sich die Forschenden computergestützter Arzneimittelüberprüfung zu. Sie sammelten 189 bereits im Zusammenhang mit Bluthochdruck, Typ-2-Diabetes oder verwandten Stoffwechselproblemen untersuchte Wirkstoffe und verwendeten molekulares Docking — im Grunde ein 3D-Puzzle — um zu sehen, welche Verbindungen am stärksten an die von den zehn Schlüsselgenen produzierten Proteine binden könnten. Drei Kandidaten stachen hervor: Naringin und Neohesperidin, pflanzliche Verbindungen, die in Zitrusfrüchten vorkommen, sowie Bromocriptin, ein Arzneimittel, das bereits für Typ-2-Diabetes zugelassen ist. Detaillierte Simulationen über 100 Milliardstel Sekunden deuteten darauf hin, dass Komplexe mit Neohesperidin und Bromocriptin besonders stabil sind, was bedeutet, dass diese Wirkstoffe in der Praxis zuverlässig an die Zielbakterienproteine binden und diese beeinflussen könnten. Zusätzliche Prüfungen zur Arzneimittelähnlichkeit und zu Aufnahme, Verteilung und Ausscheidung im Körper wiesen auf Bromocriptin als den praktischsten kurzfristigen Kandidaten hin, obwohl für alle drei sorgfältige Sicherheits- und Dosierungsstudien erforderlich sind.
Was das für die zukünftige Versorgung bedeutet
Einfach ausgedrückt zeichnet diese Arbeit eine Dreischritt-Kette nach: Personen mit sowohl Bluthochdruck als auch Typ-2-Diabetes neigen zu einem charakteristischen Darmmikrobiom; dieses Mikrobiom trägt eine Reihe bakterieller Gene, die Stoffwechsel und Gefäße in schädliche Richtungen treiben könnten; und einige vorhandene Medikamente scheinen in der Lage zu sein, diese bakteriellen Gene anzupeilen. Die Studie beweist nicht, dass die Änderung dieser Mikroben oder ihrer Gene Krankheiten heilen kann, und sie testet keine Behandlungen an Patientinnen und Patienten. Sie legt jedoch eine Blaupause für mikrobiombasierte Diagnostik und Therapien vor, bei denen Ärztinnen und Ärzte eines Tages möglicherweise Darmbakterien modifizieren oder maßgeschneiderte Medikamente einsetzen könnten, um die kombinierte Last von Bluthochdruck und Diabetes zu lindern.
Zitation: Rahat, M.T.I., Sumi, M.S.A., Nurejannath, M. et al. Identification of bacterial key genes and therapeutic targets in hypertensive patients with type 2 diabetes through bioinformatics analysis. Sci Rep 16, 6431 (2026). https://doi.org/10.1038/s41598-026-36467-5
Schlüsselwörter: Darmmikrobiom, Hypertonie, Typ-2-Diabetes, bakterielle Gene, Arzneimittel-Neuverwendung