Clear Sky Science · de
Klassifikation der Hypermobilität des Kiefergelenks basierend auf lateralen TMJ‑Aufnahmen und Magnetresonanztomographie zur Unterstützung eines nicht‑operativen Behandlungsprotokolls
Warum „Überbeweglichkeit“ des Kiefergelenks wichtig ist
Viele Menschen können den Mund weit öffnen, um ein hohes Sandwich zu beißen oder tief zu gähnen, ohne darüber nachzudenken. Bei manchen jedoch bewegt sich das Kiefergelenk an der Seite des Gesichts – das Temporomandibulargelenk (TMJ) – zu weit und zu frei. Das kann zu schmerzhaftem Knacken, einem im geöffneten Zustand feststeckenden Kiefer oder der ständigen Angst führen, dass ein kräftiges Gähnen einen Notfall auslöst. Die hier zusammengefasste Studie wollte Ordnung in dieses verwirrende Problem bringen, indem sie eine einfache, bildgebungsbasierte Methode entwickelte, um verschiedene Formen übermäßiger Kieferbewegung zu unterscheiden und jede Form mit einem nicht‑operativen Behandlungsplan zu verknüpfen.
Von verstreuten Symptomen zu klaren Stadien
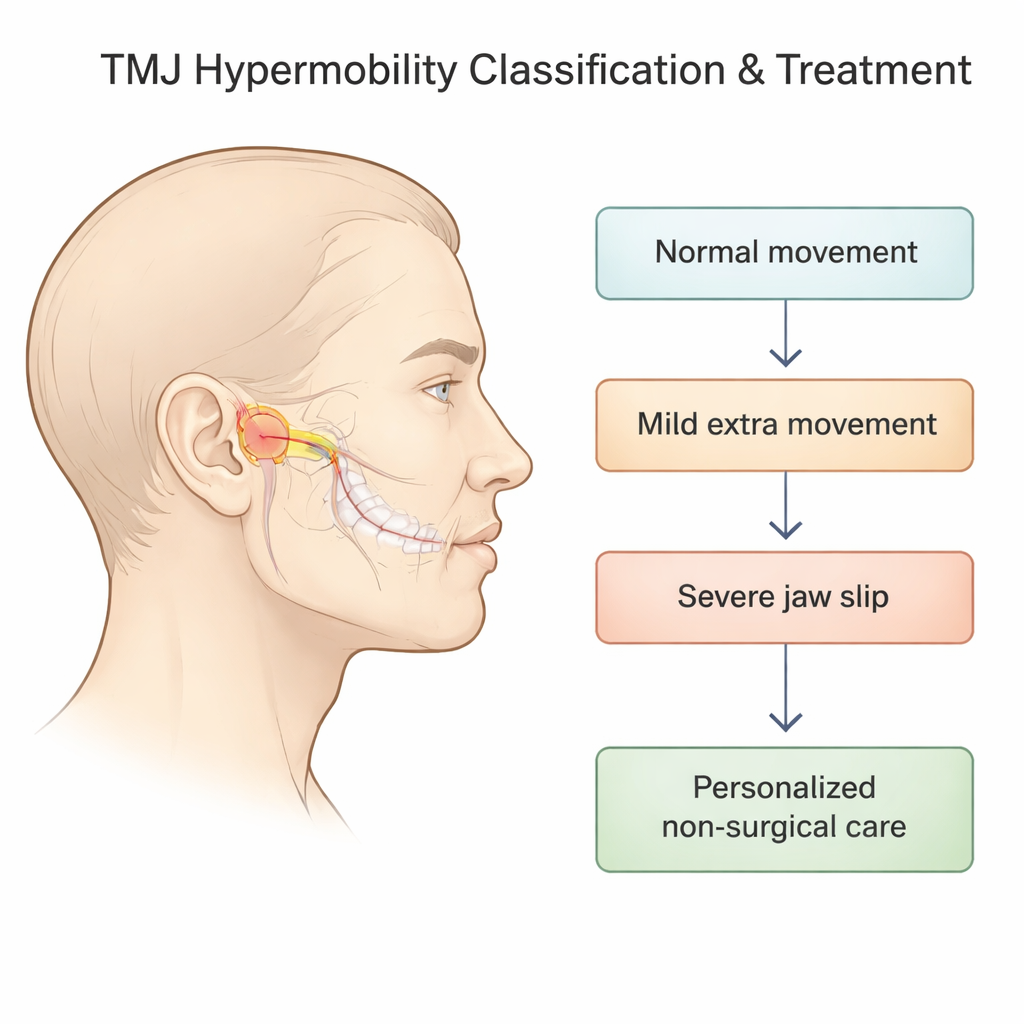
Die Forschenden konzentrierten sich auf TMJ‑„Hypermobilität“ – Situationen, in denen der bewegliche Teil des Kiefergelenks (der Kondylus) zu weit nach vorne aus seiner Pfanne gleitet und dabei die dazwischenliegende Polsterscheibe verschieben oder verlieren kann. Frühere Systeme versuchten, dies allein mit Röntgenaufnahmen zu beschreiben, ließen dabei aber aus, was mit der Scheibe geschah, und spiegelten nicht immer wider, wie sich der Kiefer tatsächlich anfühlte und funktionierte. In diesem Projekt kombinierte das Team Seitenansichten (laterale Röntgenaufnahmen) des Gelenks mit MRT‑Scans, die Scheibe und umgebendes Weichgewebe detailliert zeigen können, um eine fünfstufige Klassifikation zu erstellen, die von normaler Bewegung bis zu schwerer, sich nicht selbst korrigierender Luxation reicht.
Von normaler Bewegung bis zum „Ausrutschen“ und Verhaken des Kiefers
Im neuen System steht Stadium 0 für normale Öffnung: der Kieferknochen endet direkt unter dem knöchernen Vorsprung vor dem Ohr, und die Scheibe sitzt ordentlich zwischen Knochen und Pfanne. Die Stadien 1 und 2 beschreiben „selbstreduzierende“ Ausrutscher, bei denen der Kondylus vor den Vorsprung gelangt, aber noch von selbst zurückkehren kann; innerhalb dieser Stadien kann die Scheibe normal sein, kurz nach vorne rutschen und zurückschnappen oder dauerhaft außer Lage bleiben. Stadium 3 umfasst ernstere Ereignisse, bei denen der Kiefer offen stecken bleibt und nicht von selbst zurückgeht, während Stadium 4 ein Muster erfasst, bei dem die Scheibe sich beim Öffnen nach hinten verschiebt. Diese feinere Einteilung ist wichtig, weil die genaue Kombination aus Knochenposition und Scheibenverhalten Symptome wie Klicken, Schmerz oder Blockierung vorhersagt und Hinweise darauf gibt, wie konsequent das Gelenk stabilisiert werden muss.
Test eines schrittweisen, nadelbasierten Behandlungsplans
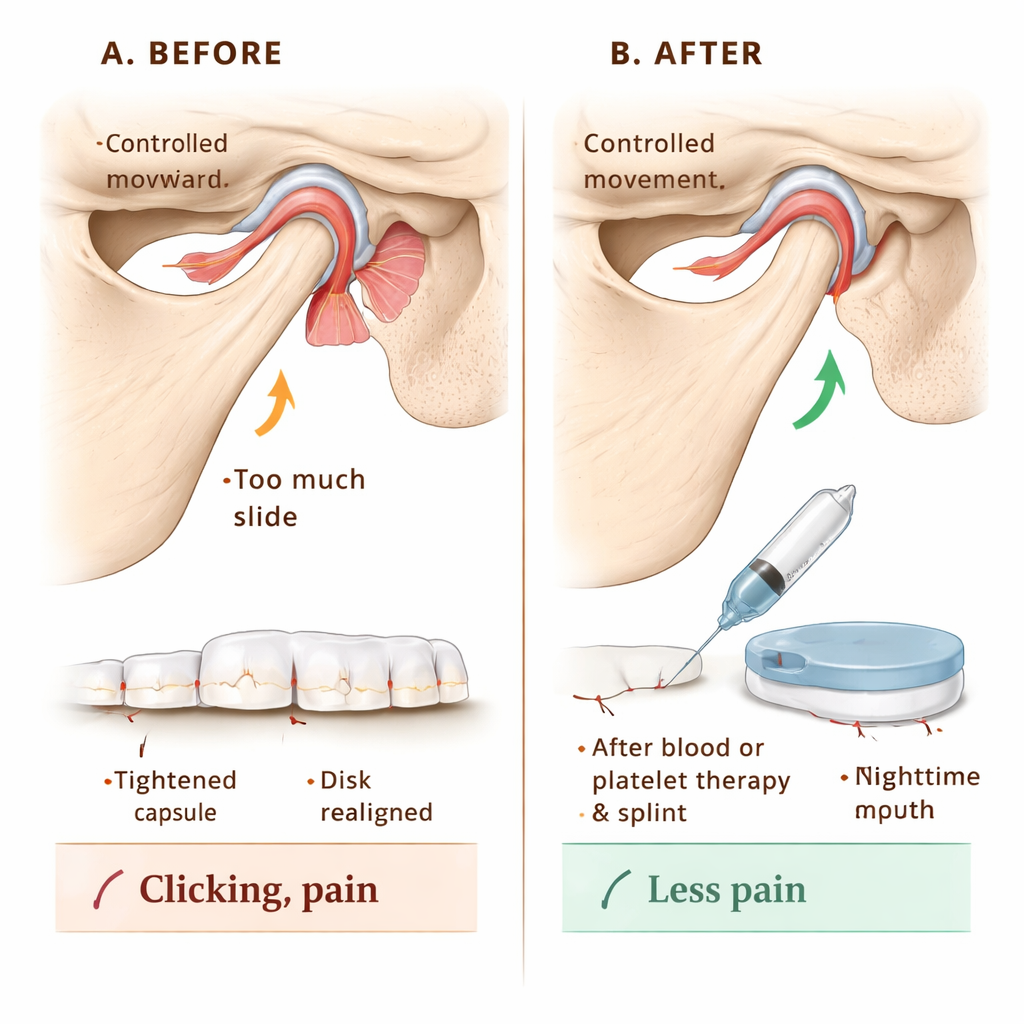
Um zu prüfen, ob diese Klassifikation die Versorgung leiten kann, verfolgte das Team 144 Patientinnen und Patienten mit TMJ‑Hypermobilität. Alle erhielten Aufklärung zum Schutz des Gelenks – zum Beispiel das Vermeiden extremer Gähne und Kontaktsportarten. Die Hauptbehandlung bestand darin, den Gelenkraum mit Flüssigkeit auszuspülen (Arthrozentese) und anschließend entweder das Eigenblut des Patienten oder eine konzentrierte, wachstumsfaktorreiche Fraktion des Bluts, das injizierbare plättchenreiche Fibrin (I‑PRF), zu injizieren. Diese Injektionen sollen eine leichte Vernarbung und Festigung rund um die Gelenkkapsel auslösen, um das Vorwärtsgleiten des Kiefers zu begrenzen. Bei Patientinnen und Patienten, deren Gelenkflächen auch Abnutzungserscheinungen zeigten, wurde I‑PRF bevorzugt, um die Gewebereparatur zu unterstützen; andere erhielten einfache Blutinjektionen. In Stadien, in denen die Scheibe außer Lage war, trugen die Betroffenen zusätzlich über ein Jahr nachts eine individuell angefertigte Aufbissschiene, deren Dicke so angepasst wurde, dass der Kiefer sanft repositioniert und eine gesündere Scheiben‑Knochen‑Beziehung gefördert wird. Kurzzeitige Ruhigstellung des Kiefers mit Verbänden, Schrauben oder Bandagen für zwei Wochen half, die injizierten Gewebe ohne Überdehnung heilen zu lassen.
Messung von Schmerz, Bewegung und Geräuschen
Über 12 Monate verfolgten die Forschenden drei praktische Endpunkte: wie weit die Patientinnen und Patienten den Mund freiwillig öffnen konnten, wie stark die Schmerzen auf einer Skala von 0–10 waren und ob Gelenkgeräusche wie Klicken oder Knacken vorhanden waren. Vor der Behandlung konnten viele Betroffene ihren Mund extrem weit öffnen – ein Zeichen für Überbeweglichkeit statt Gesundheit – und berichteten von hohen Schmerzwerten um 8 von 10, mit Gelenkgeräuschen in allen Fällen. Nach der Behandlung verringerte sich die durchschnittliche Mundöffnung in einen normaleren Bereich, die Schmerzwerte sanken innerhalb von sechs Monaten auf null und blieben dort, und Gelenkgeräusche verschwanden bei allen Patientinnen und Patienten ab der Kontrolluntersuchung nach einem Monat. Sowohl Blutinjektionen als auch I‑PRF zeigten gute Wirksamkeit; Blut allein war geringfügig besser als I‑PRF darin, übermäßiges Öffnen zu begrenzen, während die längerfristige Schmerzlinderung bei beiden Methoden ähnlich ausfiel.
Was das für Menschen mit Kieferproblemen bedeutet
Für Patientinnen, Patienten und Behandelnde bietet diese Arbeit eine klarere Roadmap. Anstatt jedes knackende oder instabile Gelenk gleich zu behandeln, können Ärztinnen und Ärzte mit einfachen Bildaufnahmen ein Stadium zuweisen, das sowohl erfasst, wie weit sich der Kieferknochen bewegt, als auch, was die Polsterscheibe tut. Dieses Stadium verweist dann auf einen maßgeschneiderten, nicht‑operativen Plan, der Aufklärung, kurzzeitige Ruhigstellung, gezielte Gelenkinjektionen und bei Bedarf eine sorgfältig gestaltete Schiene kombiniert. Die Ergebnisse dieser Studie deuten darauf hin, dass ein solcher Ansatz Schmerzen verlässlich reduzieren, störende Klickgeräusche beruhigen und übermäßige Kieferbewegungen in den meisten Fällen eindämmen kann, ohne auf knochenverändernde Operationen zurückgreifen zu müssen.
Zitation: Hegab, A.F., Shuman, M., Al Hameed, H.A. et al. Classification of temporomandibular joint hypermobility based on lateral TMJ, and magnetic resonance imaging contributing to a nonsurgical treatment protocol. Sci Rep 16, 6345 (2026). https://doi.org/10.1038/s41598-026-36461-x
Schlüsselwörter: Kiefergelenk, TMJ‑Hypermobilität, MRT, nicht‑chirurgische Behandlung, Blutinjektion