Clear Sky Science · de
Ausgangsmerkmale, die mit der Sterblichkeit bei Kindern mit HIV verbunden sind, die eine ART in einer ländlichen Distrikt-HIV-Klinik in Mosambik begonnen haben
Warum diese Studie für die Gesundheit von Kindern wichtig ist
HIV-Behandlung hat eine einst tödliche Infektion für viele Erwachsene in eine beherrschbare Krankheit verwandelt, aber Kinder – insbesondere in ländlichen, einkommensschwachen Regionen – sterben weiterhin in besorgniserregendem Ausmaß. Diese Studie aus einem ländlichen Distriktkrankenhaus im Süden Mosambiks verfolgte mehr als 1.300 Kinder mit HIV, die zwischen 2002 und 2019 eine antiretrovirale Therapie (ART) begannen. Indem die Forscher danach fragten, wer überlebte und wer nicht, identifizierten sie, welche Kinder am stärksten gefährdet sind und welche Veränderungen in Kliniken und Gesundheitssystemen nötig wären, um ihnen bessere Überlebenschancen zu geben.
Leben und Tod in einer ländlichen HIV-Klinik
Im Carmelo-Krankenhaus von Chókwè, einem Überweisungszentrum für eine überwiegend ländliche Bevölkerung, begannen in einem Zeitraum von 17 Jahren 1.341 Kinder unter 15 Jahren eine HIV-Behandlung. Zusammen lieferten sie mehr als 6.700 „Kinderjahre“ Beobachtungszeit – Zeit, in der ihr Verlauf, Rückschläge und Outcomes in einem elektronischen Krankenakte-System dokumentiert wurden. Insgesamt starben etwa 14 % dieser Kinder während der Behandlung, was 2,8 Todesfällen pro 100 Kinderjahre entspricht – ein Wert, der anderen afrikanischen Kontexten ähnelt, aber dennoch inakzeptabel hoch ist. Die meisten Kinder nahmen die Behandlung als Ambulanzpatienten auf und hatten zuvor noch keine HIV-Medikamente erhalten; viele zeigten bei Aufnahme jedoch bereits Anzeichen einer fortgeschrittenen Infektion. 
Die jüngsten Kinder haben den steilsten Anstieg zu bewältigen
Das Alter erwies sich als einer der stärksten Prädiktoren für das Überleben. Kinder im Alter von zwei Jahren oder jünger zum Zeitpunkt des Behandlungsbeginns hatten mehr als das doppelte Sterberisiko verglichen mit jenen, die die Therapie in der frühen Adoleszenz begannen. Junge Kinder haben ein weniger ausgereiftes Immunsystem und sind anfälliger für schwere Infektionen und Mangelernährung. Die Ergebnisse der Studie stützen ein in ganz Afrika beobachtetes Muster: Verzögerungen bei der Diagnose von HIV im Säuglingsalter, kombiniert mit eingeschränktem Zugang zu guter Ernährung und vorbeugenden Medikamenten, schaffen ein gefährliches Zeitfenster, in dem selbst lebensrettende ART möglicherweise zu spät kommt, um den Schaden vollständig umzukehren.
Wenn späte Diagnose auf schwere Krankheit trifft
Über das Alter hinaus war die Schwere der Krankheit zum Zeitpunkt des Behandlungsbeginns entscheidend. Kinder, die mit einem Krankheitsbild so schwer, dass sie stationär behandelt werden mussten, die ART begannen, hatten fast das doppelte Sterberisiko im Vergleich zu denen, die noch als Ambulanzpatienten versorgt werden konnten. Ebenso hatten Kinder, die sich bereits in den fortgeschrittensten Stadien der HIV-Erkrankung befanden oder sehr niedrige CD4-Zellzahlen aufwiesen – ein Marker für ein stark geschwächtes Immunsystem – ein um ein Vielfaches erhöhtes Sterberisiko. Viele dieser Kinder kämpften außerdem gegen Tuberkulose (TB). Wenn sie innerhalb von drei Monaten nach Beginn der HIV-Medikamente eine TB-Behandlung benötigten, verdoppelte sich nahezu ihr Sterberisiko, was sowohl die Folgen der TB selbst als auch Komplikationen widerspiegelt, die auftreten können, wenn ein sich erholendes Immunsystem plötzlich stark auf zuvor verborgene Infektionen reagiert.
Nicht alle Behandlungsregime sind gleichwertig
Auch die Art der verabreichten HIV-Kombinationen spielte eine Rolle. Regime, die auf Stavudin (D4T) basierten, einem älteren Wirkstoff, der weitgehend ausgemustert wurde, waren mit einem deutlich höheren Sterberisiko verbunden. Im Gegensatz dazu schienen Kombinationen, die Proteaseinhibitoren – stärkere, modernere HIV-Medikamente – oder Zidovudin (ZDV) enthielten, Kinder besser zu schützen und das Sterberisiko im Vergleich zu einigen Tenofovir-basierten Regimen deutlich zu senken. Da sich die Studie über viele Jahre erstreckt, in denen sich nationale Behandlungsrichtlinien änderten, spiegelt ein Teil dieses Musters auch generelle Verbesserungen in der Versorgung im Zeitverlauf wider. Die Botschaft bleibt jedoch klar: Sicherere, wirksamere moderne Regime sind ein zentraler Bestandteil, um Kinder am Leben zu erhalten, insbesondere wenn sie begonnen werden, bevor HIV ihr Immunsystem schwer geschädigt hat. 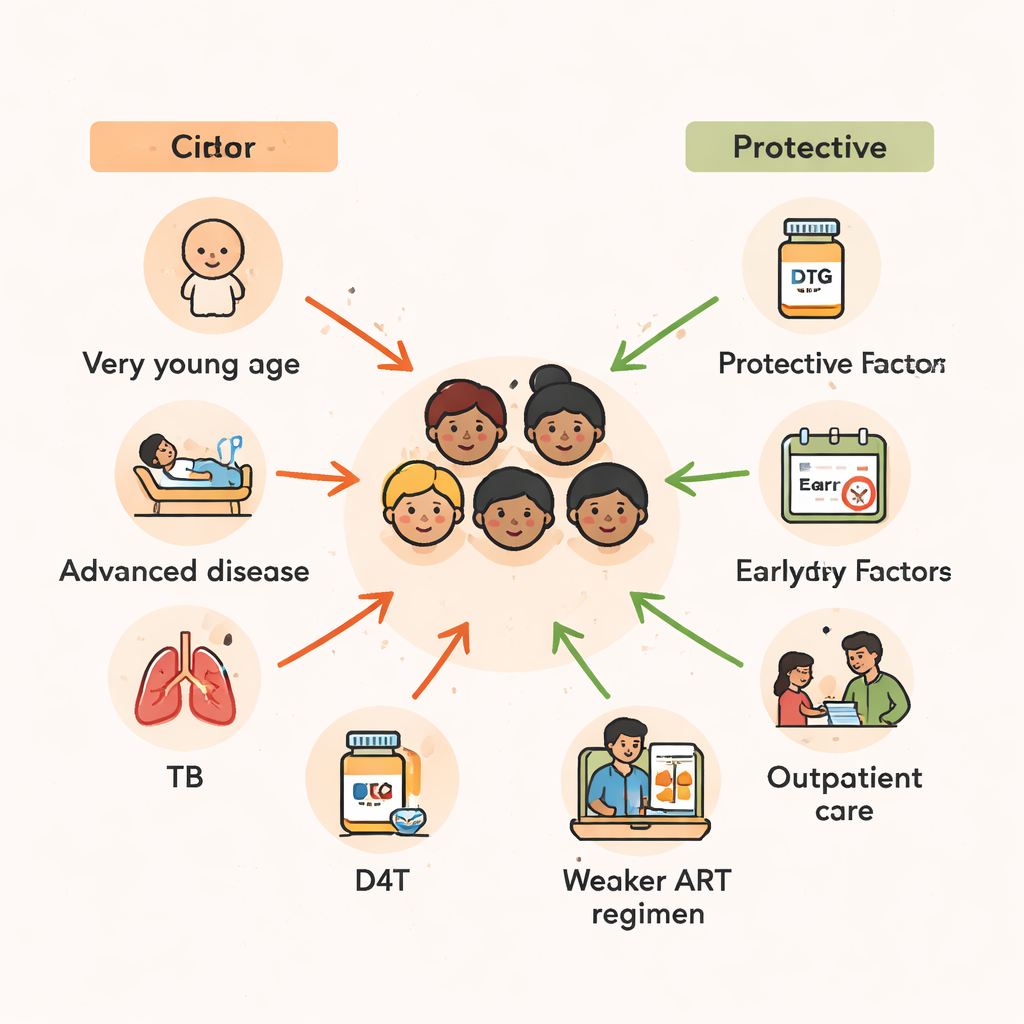
Wissenschaft in bessere Versorgung übersetzen
Kurz gesagt zeigt die Studie, dass zu viele Kinder in ländlichen Gebieten Mosambiks die HIV-Behandlung zu spät beginnen – wenn sie sehr jung, bereits sehr krank oder von HIV und TB gleichzeitig betroffen sind – und dass diese Verzögerung ihr Sterberisiko stark erhöht. Die Autoren schließen daraus, dass um mehr Leben zu retten, Kliniken HIV früher diagnostizieren müssen, insbesondere bei Säuglingen; die Behandlung beginnen sollten, bevor das Immunsystem zusammenbricht; sorgfältig nach verborgenen Infektionen wie TB screenen; und die derzeit verfügbaren effektivsten, kindgerechten Wirkstoffkombinationen verwenden sollten, etwa solche auf Basis von Proteaseinhibitoren oder Dolutegravir. Durch die Stärkung der Mitarbeiterschulung und einer familienzentrierten Versorgung in ländlichen Gebieten, so argumentieren sie, lassen sich diese Erkenntnisse in den Alltag umsetzen und helfen, HIV von einer tödlichen Kinderkrankheit in eine beherrschbare Krankheit zu verwandeln – unabhängig davon, wo ein Kind geboren wird.
Zitation: Nacarapa, E., Maddalozzo, R., Moosa, MY.S. et al. Baseline characteristics associated with mortality among children living with HIV initiating ART at a rural district HIV clinic of Mozambique. Sci Rep 16, 6051 (2026). https://doi.org/10.1038/s41598-026-36433-1
Schlüsselwörter: pädiatrisches HIV, antiretrovirale Therapie, Tuberkulose-Koinfektion, Mosambik, Kindersterblichkeit