Clear Sky Science · de
Bewertung von dECM-Hydrogel mit NAP an 3D-organotypischem menschlichen Hornhautepithel im Modell der diabetischen Keratopathie
Warum das für Menschen mit Diabetes wichtig ist
Menschen mit Diabetes sorgen sich oft um Schäden an der Netzhaut, doch auch der vorderste Teil des Auges – die transparente Hornhaut – ist gefährdet. Bei der sogenannten diabetischen Keratopathie wird die Augenoberfläche fragil, heilt langsam und ist anfälliger für Infektionen und Sehverlust. Diese Studie untersucht eine neue gelbasierte Behandlung, aufgebaut aus natürlichem Gewebe und einem schützenden Peptid, die der Hornhaut bei Menschen mit Diabetes besseres Heilen und Klarheit erhalten könnte.
Eine geschädigte Augenoberfläche bei Diabetes
Die Hornhaut ist das transparente „Fenster“, durch das Licht ins Auge gelangt. Ihre äußerste Schicht, das Epithel, muss glatt und intakt bleiben und winzige Kratzer durch Blinzeln oder Staub rasch reparieren. Bei Diabetes führen hohe Blutzuckerwerte zu Stress und Entzündung in diesen Zellen, sodass sie eher absterben und die Barriere, die Keime und Flüssigkeit fernhält, geschwächt wird. Im Laufe der Zeit kann das zu schlechter Wundheilung, wiederkehrenden Erosionen, Schmerzen, Narbenbildung und verschwommenem Sehen führen. Die aktuellen Behandlungen lindern meist nur Symptome mit Augentropfen oder Verbandlinsen, korrigieren jedoch wenig von dem zugrundeliegenden Zellschaden.
Ein intelligentes Gel aus natürlichem Gewebe
Die Forschenden prüften ein neues Material, ein decellularisiertes extrazelluläres Matrix‑(dECM)Hydrogel, das aus bovinem Perikard (der Membran um das Rindherz) gewonnen wird. Alle lebenden Zellen werden entfernt, sodass ein natürliches Gerüst zurückbleibt, das reich an Kollagen und anderen Molekülen ist, an denen Zellen gerne anheften. Dieses Gel wurde zusätzlich mit einem kleinen Fragment eines schützenden Gehirnproteins, bekannt als NAP, angereichert, das bereits antioxidative und zellschützende Effekte im Auge und Nervensystem gezeigt hat. Das Team überprüfte zunächst, dass das Gel ausreichend transparent für die Sehfunktion bleibt und nicht toxisch für menschliche und kaninchene Hornhautzellen ist, die im Labor gezüchtet wurden. In niedriger Konzentration blieb das Gel fast so klar wie die menschliche Hornhaut und förderte tatsächlich das Zellwachstum, insbesondere in Kombination mit NAP.
Hilft den Hornhautzellen, Wunden zu schließen
Um zu testen, ob das Gel die Heilung beschleunigen kann, erzeugten die Wissenschaftler kleine Kratzer in im Labor gezüchteten Hornhautschichten – ein in vitro‑Modell für eine oberflächliche Hornhautverletzung. Zellen, die auf dem mit NAP angereicherten dECM‑Hydrogel wuchsen, wanderten schneller in den Kratzer und schlossen die Lücke zügiger als unbehandelte Zellen oder Zellen, die nur dem Gel oder nur NAP ausgesetzt waren. Wichtig ist, dass das Gel über mehrere Tage Kulturdauer die normale Zellform und -organisation nicht verzerrte, was darauf hindeutet, dass es eine verträgliche Oberfläche bietet, die die Reparatur unterstützt, ohne die Zellen zu schädigen.
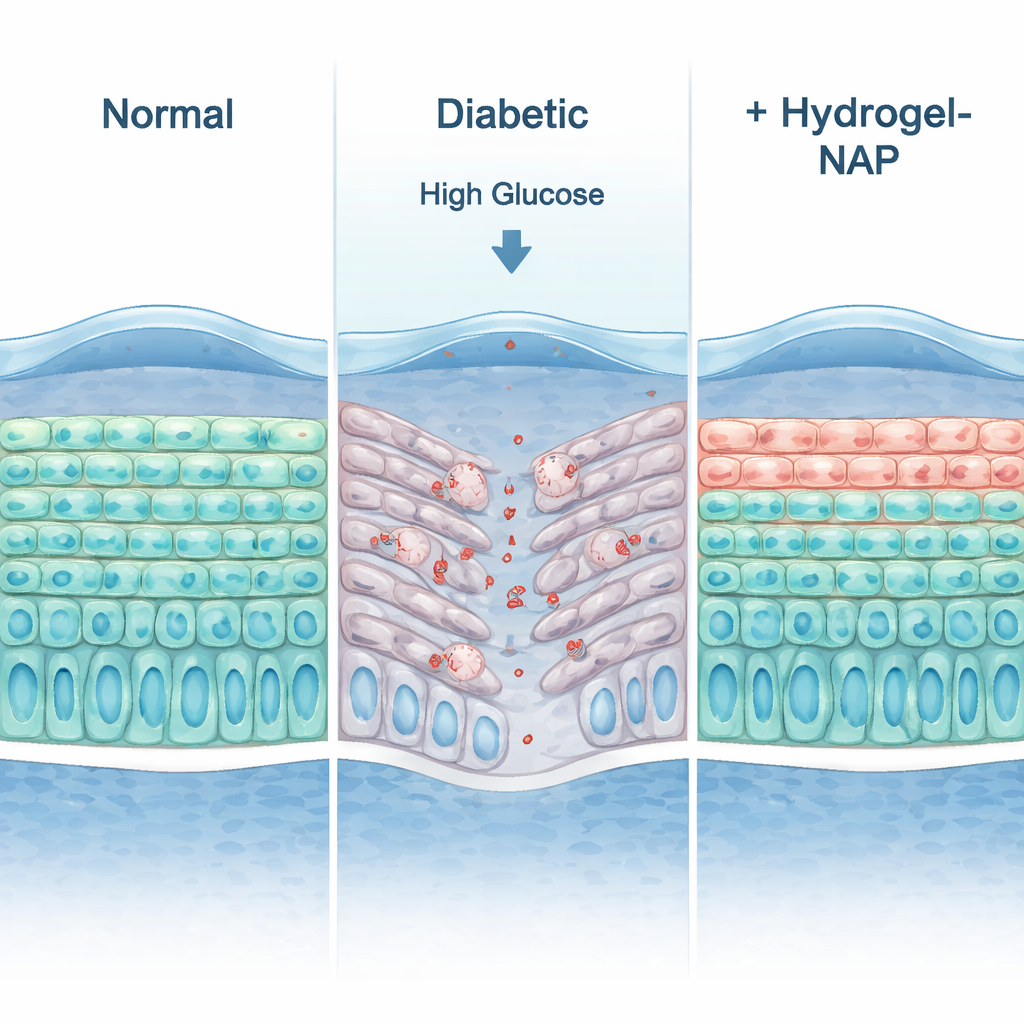
Wiederaufbau einer diabetischen Hornhaut in 3D
Da eine flache Zellschicht das Auge nicht vollständig nachbilden kann, bauten die Forschenden ein dreidimensionales „organotypisches“ menschliches Hornhautepithel – im Wesentlichen eine miniaturisierte, geschichtete Hornhautoberfläche, die an einer Luft‑Flüssigkeits‑Grenzfläche kultiviert wurde. Bei normalen Zuckerspiegeln entwickelte dieses Modell mehrere organisierte Schichten, exprimierte typische Hornhautmarker und zeigte elektrische Widerstandswerte ähnlich denen in lebenden menschlichen Hornhäuten, was auf eine dichte, funktionelle Barriere hinweist. Bei Exposition gegenüber hohen Glukosewerten, wie sie bei Menschen mit Diabetes vorkommen, wurde das Gewebe dünner, verlor wichtige Barriereproteine und zeigte mehr Anzeichen für Zelltod sowie weniger teilende Zellen. Die Zugabe des mit NAP angereicherten dECM‑Hydrogels kehrte diese Veränderungen weitgehend um: Die Schichten verdickten sich wieder, die Barrierefunktion erholte sich, ein Tight‑Junction‑Protein namens ZO‑1 erschien an den richtigen Stellen, das Überleben der Zellen verbesserte sich und Marker für programmierten Zelltod gingen zurück.
Was das für die zukünftige Augenheilkunde bedeuten könnte
Für Laien lautet die Botschaft: Dieses natürliche, transparente Gel wirkt wie ein intelligenter Verband für die diabetische Hornhaut. In einem realistischen Labormodell half es, eine starke, mehrschichtige Oberfläche wiederherzustellen, verringerte Zelltod und unterstützte die Heilung unter schädigenden Hochzuckerbedingungen. Obwohl diese Ergebnisse noch präklinisch sind und weitere Arbeiten an vollschichtigen Hornhautmodellen und Tierversuchen nötig sind, könnte der Ansatz eines Tages in Form von Augentropfen, bioaktiven Kontaktlinsen oder postoperativen Behandlungen umgesetzt werden, die speziell darauf abzielen, die Hornhäute von Menschen mit Diabetes zu schützen und zu reparieren.
Zitation: Casarella, S., Palmeri, N., D’Amico, A.G. et al. Evaluation of dECM hydrogel-NAP on 3D organotypic human corneal epithelium in diabetic keratopathy model. Sci Rep 16, 5221 (2026). https://doi.org/10.1038/s41598-026-36316-5
Schlüsselwörter: diabetische Keratopathie, Hornhautheilung, gewebeentwickeltes Hydrogel, NAP-Peptid, Regeneration der Augenoberfläche