Clear Sky Science · de
Ernährungsverhalten und Emotionsdysregulation bei Borderline-Persönlichkeitsstörung und Essstörungen als gemeinsamer Mechanismus hinter Symptomschwere
Warum Nahrung und Gefühle wichtig sind
Die meisten von uns wissen, dass das, was wir essen, Taille und Herzgesundheit beeinflusst. Diese Studie geht jedoch einer tiefergehenden Frage nach: Können unsere täglichen Essgewohnheiten auch beeinflussen, wie wir mit intensiven Gefühlen umgehen und damit die Schwere schwerwiegender psychischer Erkrankungen wie Borderline-Persönlichkeitsstörung und Essstörungen? Indem sie Frauen in psychiatrischer Behandlung näher betrachteten, untersuchten die Forschenden, ob Qualität der Ernährung, emotionale Selbstkontrolle und psychiatrische Symptome in einer gemeinsamen Kette miteinander verknüpft sind.
Wer untersucht wurde und was gemessen wurde
Untersucht wurden 136 Frauen in Polen im Alter von 18 bis 50 Jahren, aufgeteilt in vier Gruppen: Frauen mit Borderline-Persönlichkeitsstörung (BPS), Frauen mit Essstörungen (einschließlich Anorexie, Bulimie und Binge-Eating-Störung), Frauen mit sowohl BPS als auch einer Essstörung und gesunde Vergleichsteilnehmerinnen. Alle Probandinnen füllten einen detaillierten Ernährungsfragebogen aus, in dem angegeben wurde, wie häufig bestimmte Nahrungsmittel im vergangenen Jahr verzehrt wurden. Daraus erstellten die Forschenden einfache Werte, die anzeigen, wie sehr die Ernährung jeder Frau einem mediterranen Muster ähnelte (reich an Obst, Gemüse, Vollkorn, Fisch und gesunden Fetten) und wie häufig sie Lebensmittel aß, die reich an Omega‑3-Fettsäuren sind, etwa Fisch, Nüsse, Samen und bestimmte Pflanzenöle.
Wie Emotionen und Symptome erfasst wurden
Um die emotionale Funktion zu beurteilen, verwendete das Team einen standardisierten Fragebogen, der „Emotionsdysregulation“ misst — in alltäglichen Worten: Schwierigkeiten, starke Gefühle und Impulse zu verstehen, zu akzeptieren und zu steuern. Höhere Werte stehen für größere Probleme im Umgang mit Emotionen. Die Frauen füllten außerdem Instrumente aus, die die aktuelle Schwere von BPS-Symptomen, gestörtem Essverhalten, Angst und Depression bewerten. So konnten die Forschenden nicht nur feststellen, wer welche Diagnose hatte, sondern auch, wie schwerwiegend die alltäglichen Probleme über ein Spektrum emotionaler und verhaltensbezogener Symptome waren.
Deutliche Unterschiede in Alltagsessgewohnheiten
Die Ernährungsgewohnheiten unterschieden sich deutlich zwischen den Gruppen. Im Vergleich zu gesunden Frauen aßen Patientinnen mit BPS — insbesondere jene mit sowohl BPS als auch einer Essstörung — seltener Nahrungsmittel, die zu einer mediterranen Ernährung passen, und weniger Quellen von Omega‑3-Fetten, einschließlich Fisch, Hülsenfrüchten, Nüssen und Samen. Frauen mit BPS gaben außerdem an, mehr zuckerhaltige und Energy-Drinks zu trinken und in manchen Fällen mehr Butter und Sahne zu verwenden. Frauen mit Essstörungen konsumierten im Allgemeinen weniger Käse, rotes Fleisch und Alkohol als gesunde Kontrollen, was eher einem restriktiveren Essstil als einem eindeutig gesünderen Muster entspricht. Insgesamt ergab sich kein Bild von übermäßigem Junk-Food-Konsum in den Patientinnengruppen, sondern von Ernährungsweisen, denen schützende, nährstoffreiche Lebensmittel fehlten.
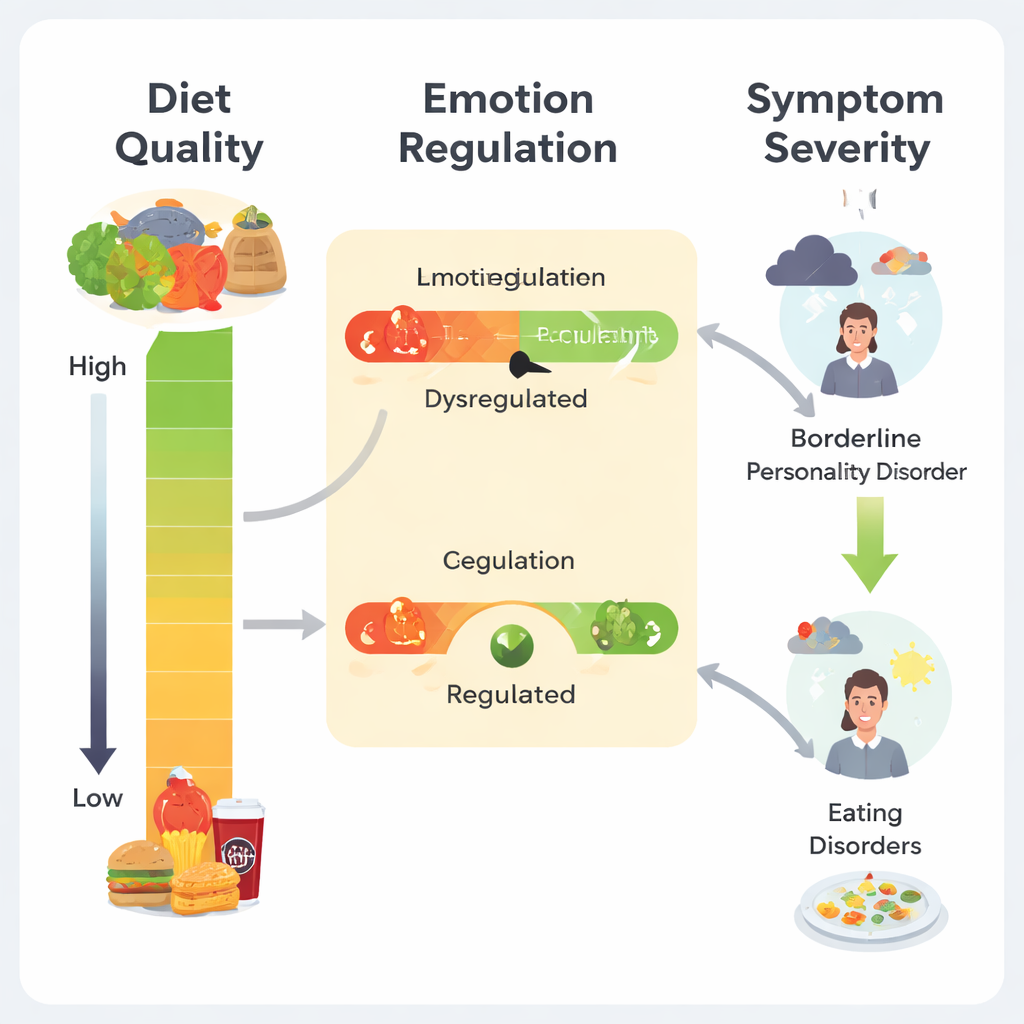
Eine Kette von Ernährung über Emotionen zu Symptomen
Der Kern der Studie liegt darin, wie diese Elemente zusammenhängen. Frauen, die häufiger mediterrane Lebensmittel und Omega‑3‑reiche Nahrungsmittel aßen, berichteten tendenziell über weniger Probleme bei der Emotionsregulation und im Gegenzug über weniger schwere Symptome sowohl bei BPS als auch bei Essstörungen. Als die Forschenden statistische Modelle verwendeten, um diese Kette zu prüfen, zeigte sich, dass Emotionsdysregulation weitgehend den Effekt der Ernährungsqualität auf die Symptomschwere „trug“. Anders gesagt: Eine gesündere Ernährung war vor allem deshalb mit milderen psychiatrischen Symptomen verbunden, weil sie mit besserer emotionaler Selbstkontrolle einherging. Bei Essstörungen trat dieser indirekte Weg bei allen Frauen auf, zusätzlich zeigte sich jedoch nur bei Frauen mit diagnostizierter Essstörung ein direkter Zusammenhang zwischen Omega‑3‑Zufuhr und Symptomschwere, was auf eine stärkere biologische oder verhaltensbezogene Verbindung in dieser Gruppe hindeutet.
Was das für das echte Leben bedeutet
Für Laien ist die Schlussfolgerung einfach, aber vorsichtig zu formulieren: Diese Studie kann keinen Ursache-Wirkungs-Zusammenhang beweisen, deutet jedoch darauf hin, dass regelmäßiger Verzehr nährstoffreicher Lebensmittel — insbesondere solcher der mediterranen Ernährung und mit hohem Omega‑3-Gehalt — gesündere emotionale Reaktionen unterstützen kann, die zentral für Erkrankungen wie BPS und Essstörungen sind. Bessere Emotionsregulation könnte wiederum helfen, die Intensität selbstschädigenden Verhaltens und extremer Essmuster zu verringern. Die Ergebnisse ersetzen nicht etablierte Psychotherapien oder Medikamente, und das Studiendesign kann nicht zeigen, ob Ernährungsumstellungen allein Symptome verbessern. Sie heben jedoch die Ernährung als vielversprechenden, praktischen Baustein in einem umfassenderen Behandlungsansatz hervor und ermutigen zu weiteren Studien, um zu prüfen, ob gezielte ernährungsbezogene Interventionen das emotionale Leiden bei diesen komplexen Störungen spürbar lindern können.
Zitation: Kot, E., Skimina, E., Pietras, T. et al. Dietary patterns and emotion dysregulation in borderline personality disorder and eating disorders as a shared mechanism underlying symptom severity. Sci Rep 16, 6010 (2026). https://doi.org/10.1038/s41598-026-36068-2
Schlüsselwörter: Borderline-Persönlichkeitsstörung, Essstörungen, Emotionsregulation, Mediterrane Ernährung, Omega-3-Fettsäuren