Clear Sky Science · de
Höhere Lymphknotenlast sagt größeren Chemotherapie-Nutzen nach resezierter Pankreasdünndarmadenokarzinom voraus: Befunde aus 22.045 Patienten
Warum Lymphknoten nach Pankreaskarzinom-Operationen wichtig sind
Für Menschen mit Pankreaskrebs ist eine Operation gefolgt von Chemotherapie oft die beste Hoffnung auf längeres Leben. Doch nicht jede Patientin und jeder Patient reagiert gleich, und viele sind nach dem Eingriff zu geschwächt, um über Monate zusätzliche Therapie durchzuhalten. Diese Studie stellt eine praktische, patientenorientierte Frage: Unter denjenigen, bei denen der Pankreastumor entfernt wurde, wer profitiert am meisten von einer Chemotherapie — und kann eine einfache Größe aus dem Pathologiebericht, die Zahl der krebsbefallenen Lymphknoten, bei dieser Entscheidung helfen?
Analyse tausender Patienten aus der realen Welt
Die Forschenden nutzten das umfangreiche US-amerikanische Krebsregister Surveillance, Epidemiology, and End Results (SEER) und verfolgten 22.045 Menschen mit duktalem Pankreasadenokarzinom, der häufigsten und tödlichsten Form von Pankreaskrebs. Alle hatten eine Operation zur Tumorentfernung erhalten und wiesen zum Zeitpunkt der Diagnose keine Fernmetastasen auf. Außerdem wurde dokumentiert, wie viele benachbarte Lymphknoten Tumorzellen enthielten. Nach dem aktuellen Staging-System wurden die Patienten in drei Gruppen eingeteilt: N0 (keine positiven Knoten), N1 (1–3 positive Knoten) und N2 (4 oder mehr positive Knoten). Etwa drei Viertel der Patienten erhielten nach der Operation eine Chemotherapie, der Rest hatte nur die Operation.
Wie Chemotherapie und Lymphknoten gemeinsam das Überleben beeinflussen
Bei der Auswertung des Überlebens stachen zwei Faktoren vor allem hervor: ob Patienten eine Chemotherapie erhielten und wie viele Lymphknoten betroffen waren. Auf eine Chemotherapie zu verzichten erhöhte das Risiko, an Pankreaskrebs zu sterben, um etwa 70 Prozent gegenüber dem Erhalt einer Chemotherapie. Ein Tumorbefall der Lymphknoten verschlechterte die Prognose zusätzlich in abgestufter Form: Personen mit N1-Erkrankung hatten ein etwa 50 Prozent höheres Sterberisiko als solche mit N0, und bei N2-Patienten war das Risiko mehr als doppelt so hoch. Der entscheidende Befund war jedoch nicht nur, dass beide Faktoren wichtig sind, sondern dass sie zusammen eine starke Wechselwirkung zeigten — je mehr Lymphknoten betroffen waren, desto größer schien der zusätzliche Nutzen der Chemotherapie.
Mehr betroffene Knoten, größerer Nutzen der Therapie
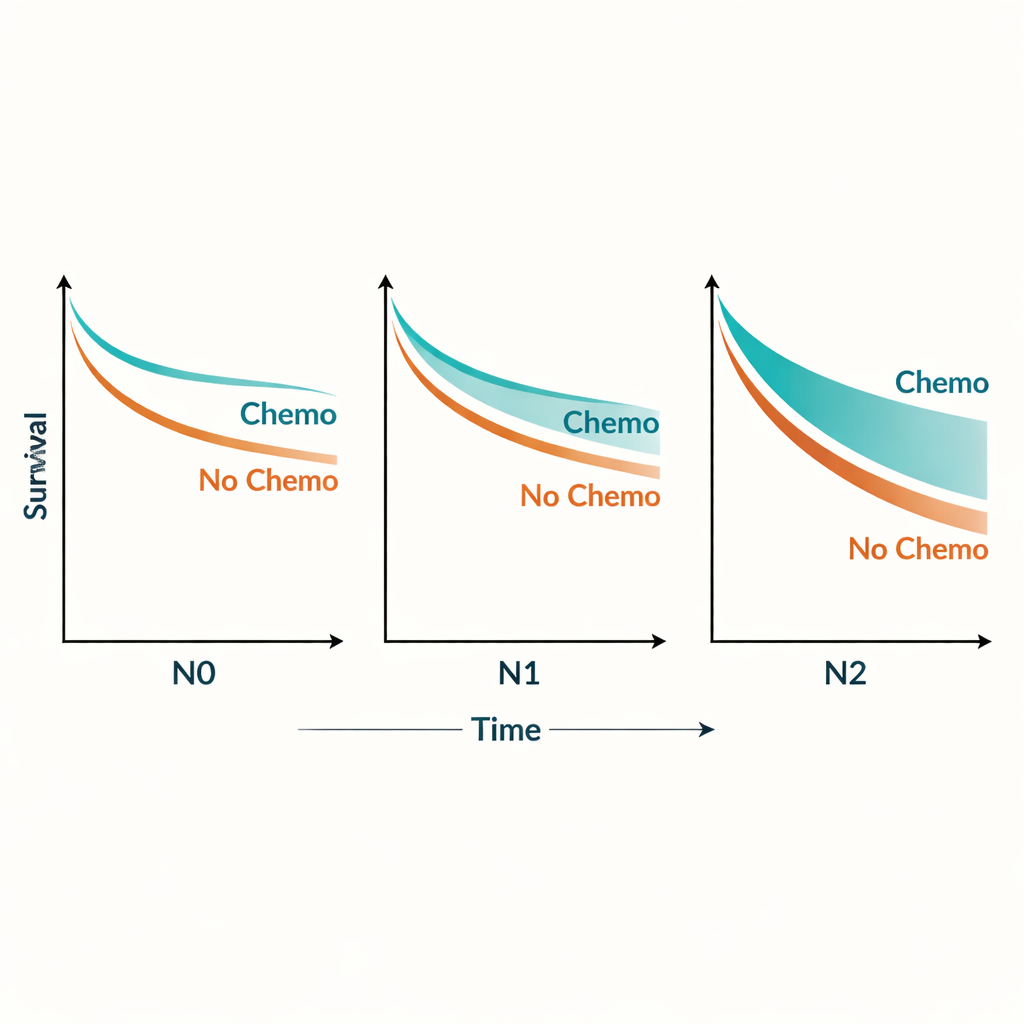
Um dieses Muster zu untersuchen, analysierten die Forschenden den Nutzen der Chemotherapie über die gesamte Bandbreite positiver Lymphknotenanzahlen. Sie fanden, dass der Vorteil der Chemotherapie mit zunehmender Knotenlast wuchs und dann abflachte, sobald Patienten vier oder mehr betroffene Knoten hatten. Konkret verbesserte die Chemotherapie das dreijährige krebsbezogene Überleben bei N0-Patienten von etwa 39 auf 55 Prozent, bei N1-Patienten von 18 auf 37 Prozent und bei N2-Patienten von 9 auf 26 Prozent. Auffällig war, dass N1-Patienten, die eine Chemotherapie erhielten, im Durchschnitt länger lebten als knotennegative Patienten ohne Chemotherapie. Selbst Patienten mit der stärksten Lymphknotenbeteiligung (N2) schnitten mit Chemotherapie besser ab als unbehandelte Patienten mit nur moderater Knotenbeteiligung (N1).
Absicherung der Ergebnisse aus vielen Blickwinkeln
Da Behandlung und Überleben von vielen weiteren Faktoren beeinflusst werden können, nutzten die Forschenden mehrere statistische Kontrollschichten. Sie passten für Alter, Geschlecht, Tumorgröße und -grad, Operationsart, Bestrahlung und sozioökonomische Variablen an. Sie wiederholten die Analysen unter Berücksichtigung von Todesfällen aus anderen Ursachen, schlossen Patienten aus, die eine Chemotherapie vor der Operation erhalten hatten, und betrachteten nicht nur die Rohzahl positiver Knoten, sondern auch den Anteil betroffener Knoten. Außerdem prüften sie, ob die Ergebnisse getrennt für Männer und Frauen sowie für Patienten mit mehr oder weniger untersuchten Lymphknoten galten. Über all diese Alternativanalysen hinweg zeigte sich dasselbe Muster: Eine höhere Lymphknotenlast markierte beständig Patienten, die einen überproportional größeren Überlebensvorteil durch Chemotherapie erzielten.
Was das für Patienten und Ärztinnen bedeutet
Für Menschen, die sich von einer Pankreaskrebsoperation erholen, kann die Entscheidung für eine Chemotherapie belastend sein, insbesondere wenn Komplikationen oder Erschöpfung die Behandlung erschweren. Diese Studie legt nahe, dass die Zahl der krebsbefallenen Lymphknoten im Operationspräparat als einfache, weitverfügbare Orientierung dafür dienen kann, wie groß der zu erwartende Nutzen einer Chemotherapie ist. Patienten mit N1- oder N2-Erkrankung — also solche, bei denen der Krebs bereits mehrere benachbarte Knoten erreicht hat — scheinen den größten zusätzlichen Überlebensvorteil durch Chemotherapie zu haben und verdienen möglicherweise besondere Unterstützung, um die Behandlung zeitnah zu beginnen und durchzuführen. Obwohl die Chemotherapie auch für knotennegative Patienten vorteilhaft bleibt, zeigt sich hier der Lymphknotenstatus nicht nur als Marker für die Aggressivität des Tumors, sondern als Hinweis darauf, wer am meisten von intensiver postoperativer Therapie profitieren dürfte.
Zitation: Zhou, J., Dou, X., Wei, W. et al. Higher lymph node burden predicts greater chemotherapy benefit in resected pancreatic ductal adenocarcinoma: evidence from 22,045 patients. Sci Rep 16, 7227 (2026). https://doi.org/10.1038/s41598-026-36035-x
Schlüsselwörter: Pankreaskrebs, Lymphknoten, Chemotherapie, Überlebensvorteil, Risikostratifizierung