Clear Sky Science · de
Häufigkeit und klinische Bedeutung leitliniengerechter medikamentöser Therapie bei akutem Herzversagen mit reduzierter oder leicht reduzierter Ejektionsfraktion
Warum das für Menschen mit Herzproblemen wichtig ist
Herzinsuffizienz ist einer der Hauptgründe, warum ältere Erwachsene ins Krankenhaus kommen, und viele Patientinnen und Patienten werden mit einer Kombination von Medikamenten entlassen, die das Herz schützen sollen. In der alltäglichen Praxis erhält aber nicht jeder die vollständige Kombination, die die Leitlinien empfehlen. Diese Studie aus japanischen Krankenhäusern stellte eine einfache, aber wichtige Frage: Bedeutet die Entlassung von Patientinnen und Patienten mit akutem Herzversagen auf mehr dieser leitliniengestützten Medikamente tatsächlich weniger Sterbefälle und weniger Wiederaufnahmen ins Krankenhaus?
Die Menschen hinter den Zahlen
Die Untersuchung nutzte ein großes Projekt namens Kyoto Congestive Heart Failure (KCHF)-Register, das Patientinnen und Patienten mit akutem Herzversagen in 19 Krankenhäusern in Japan erfasst. Aus mehr als 4.000 Personen konzentrierte sich das Team auf 2.086, die eine geschwächte Herzpumpleistung (reduzierte oder leicht reduzierte Ejektionsfraktion) hatten und die Entlassung überlebten. Die Ärztinnen und Ärzte prüften, ob jede Person bei der Entlassung drei wichtige Medikamentengruppen gegen Herzinsuffizienz verschrieben bekam: gefäßerweiternde Mittel (ACE-Hemmer oder ARBs), Betablocker, die das Herz entlasten und schützen, sowie hormonblockierende Wirkstoffe, sogenannte mineralokortikoidrezeptorantagonisten. Die Patienten wurden danach gruppiert, wie viele dieser drei Arzneimittelklassen sie tatsächlich erhielten: keine, eine, zwei oder alle drei.
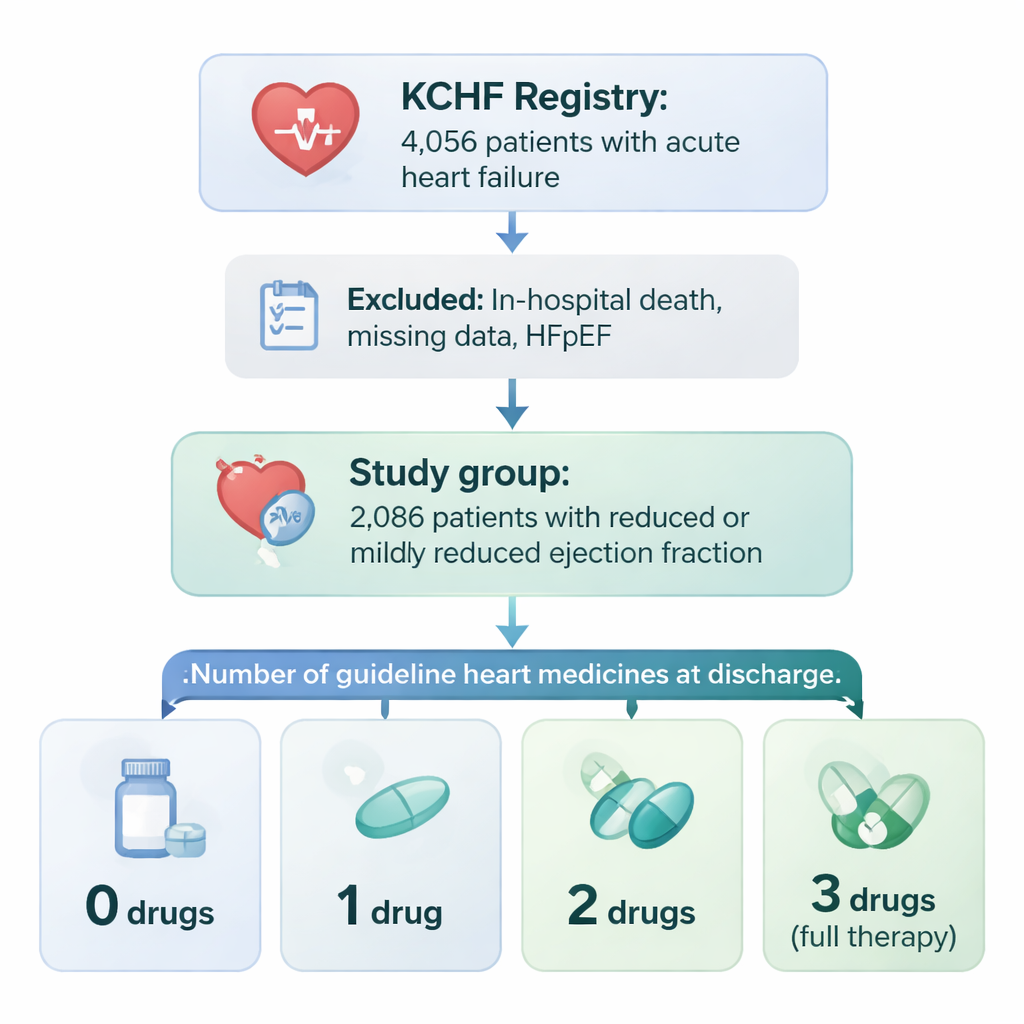
Wer die vollständige Therapie erhält
Nur etwa drei von zehn Patientinnen und Patienten wurden mit allen drei Medikamentenklassen entlassen. Diese Personen waren tendenziell jünger, häufiger männlich, gehfähig ohne fremde Hilfe und hatten weniger schwere Begleiterkrankungen wie Nierenversagen oder schwere Anämie. Menschen im Alter von 80 Jahren und älter, solche, die mit einem Herzinfarkt eingeliefert wurden, und Patientinnen und Patienten mit stark eingeschränkter Nierenfunktion erhielten deutlich seltener die vollständige Kombination. Kurz gesagt: Ärztinnen und Ärzte verschrieben eher oder konnten eher alle drei Medikamente an Patienten geben, die robuster erschienen und weniger medizinische Komplikationen hatten, und waren zurückhaltender bei gebrechlicheren Patientinnen und Patienten, die Nebenwirkungen möglicherweise schlechter tolerieren.
Was nach der Entlassung geschah
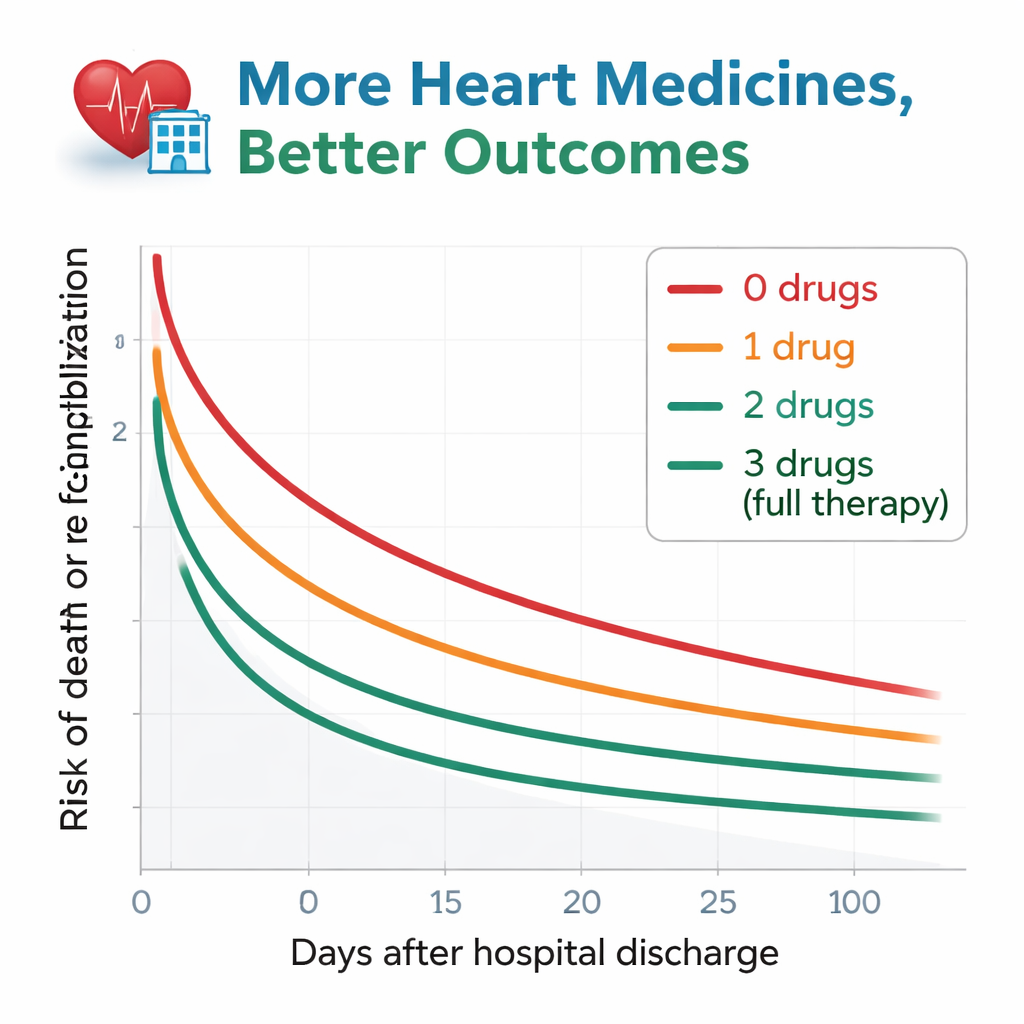
Die Forschenden verfolgten die Patienten etwa ein Jahr nach der Entlassung und beobachteten zwei zentrale Ereignisse: Tod aus beliebiger Ursache oder erneute Hospitalisierung wegen Verschlechterung der Herzinsuffizienz. Das Muster war eindrücklich. Unter denen, die keines der leitliniengestützten Medikamente erhielten, starb mehr als die Hälfte oder wurde innerhalb eines Jahres wieder aufgenommen. Dieses Risiko sank schrittweise, je mehr Wirkstoffklassen verabreicht wurden. Patientinnen und Patienten, die mit allen drei Klassen entlassen wurden, hatten die besten Ergebnisse: Nur etwa ein Viertel erlebte innerhalb desselben Zeitraums Tod oder Wiederaufnahme. Selbst nach sorgfältiger Berücksichtigung von Alter, Nierenfunktion, Anämie und vielen weiteren Gesundheitsfaktoren wiesen Personen ohne Medikamente oder mit nur einer Wirkstoffklasse weiterhin ein deutlich höheres Risiko auf als jene mit allen drei. Patientinnen und Patienten mit zwei Medikamenten lagen dazwischen und waren statistisch ähnlich wie die vollständig behandelte Gruppe.
Warum manche Patientinnen und Patienten trotzdem leer ausgehen
Die Studie beleuchtet auch Gründe, weshalb viele Patientinnen und Patienten nicht die vollständige empfohlene Kombination erhalten. Einige Gründe sind medizinischer Natur: Niedriger Blutdruck, Nierenprobleme oder auffällige Laborwerte können bestimmte Medikamente unsicher machen. Hohes Alter, Gebrechlichkeit und Schwierigkeiten bei der regelmäßigen Einnahme von Tabletten spielen ebenfalls eine Rolle. Auch soziale und systemische Faktoren sind wichtig, etwa wie vertraut Ärztinnen und Ärzte mit diesen Medikamenten sind, wie eng Patientinnen und Patienten nach der Entlassung nachbetreut werden können und wie unterschiedlich die Versorgung zwischen Krankenhäusern ist. Die Autorinnen und Autoren betonen, dass Patientinnen und Patienten, die ohne eine der drei Medikamentengruppen entlassen wurden, eine kleine, aber besonders verletzliche Gruppe waren, die möglicherweise mehrere Hürden für eine Behandlung hatte.
Was das für Patientinnen, Patienten und Angehörige bedeutet
Für Menschen mit Herzinsuffizienz und ihre betreuenden Angehörigen ist die Botschaft klar: Soweit es medizinisch vertretbar ist, scheint eine Therapie mit mehr der bewährten Herzinsuffizienzmedikamente vor Tod und wiederholten Krankenhausaufenthalten zu schützen. Diese Studie kann keinen direkten Ursache-Wirkungs-Zusammenhang beweisen, weil die schwerstkranken Personen auch am wenigsten oft vollständig behandelt wurden. Dennoch schnitten in mehr als zweitausend Fällen aus der Praxis diejenigen, die mit allen drei wichtigen Medikamentenklassen entlassen wurden, im Folgejahr durchweg besser ab. Gespräche mit Ärztinnen und Ärzten sowie Pflegekräften darüber, welche Medikamente empfohlen werden, welche Nebenwirkungen zu erwarten sind und ob zusätzliche Mittel sicher ergänzt werden können, können dazu beitragen, dass mehr Patientinnen und Patienten die Überlebensvorteile erhalten, die die klinischen Leitlinien anstreben.
Zitation: Miyoshi, Y., Kato, T., Morimoto, T. et al. Prevalence and clinical significance of guideline-directed medical therapy in acute heart failure with reduced or mildly reduced ejection fraction. Sci Rep 16, 5116 (2026). https://doi.org/10.1038/s41598-026-35835-5
Schlüsselwörter: Herzinsuffizienz, leitliniengerechte Therapie, Herzmedikamente, Krankenhauswiederaufnahme, kardiale Ergebnisse