Clear Sky Science · de
Eine umfassende Studie, die Bioinformatik-Analyse und experimentelle Befunde zu HROB als potenziellen Biomarker für die Prognose des Lungenadenokarzinoms integriert
Warum dieses Protein bei Lungenkrebs wichtig ist
Lungenkrebs bleibt eine der tödlichsten Krebserkrankungen weltweit, und Ärztinnen und Ärzte tun sich weiterhin schwer damit vorherzusagen, welche Patientinnen und Patienten eine schlechte Prognose haben und wer am besten auf Therapien anspricht. Diese Studie richtet den Fokus auf ein wenig bekanntes Protein namens HROB, das in unseren Zellen bei der DNA-Replikation und -Reparatur vorkommt. Durch das Auswerten großer genetischer Datenbanken und ergänzende Laborversuche zeigen die Forschenden, dass HROB möglicherweise ein Treiber einer aggressiven Form des Lungenkrebses, des Lungenadenokarzinoms, ist und sich als neuer Prognosemarker sowie potenzielles Ziel für Medikamente eignen könnte.
Ein verborgener Akteur in Lungentumoren
Das Team begann mit einer einfachen Frage: Ist HROB in Tumoren stärker aktiv als in gesundem Gewebe? Unter Verwendung von Tausenden RNA-Messungen aus zwei großen Krebsressourcen, The Cancer Genome Atlas (TCGA) und dem Gene Expression Omnibus (GEO), verglichen sie HROB-Level über viele Krebsarten hinweg. Sie fanden, dass die HROB-Aktivität in mehreren Krebsarten deutlich erhöht war, besonders aber beim Lungenadenokarzinom im Vergleich zu normalem Lungengewebe. Dieses Muster blieb bestehen, selbst wenn die Analyse auf Patientinnen und Patienten beschränkt wurde, die sowohl Tumor- als auch benachbartes nicht tumoröses Gewebe hatten, was darauf hindeutet, dass der Anstieg von HROB eine konsistente Eigenschaft der Erkrankung und kein Zufallsbefund eines einzelnen Datensatzes ist.
Verknüpfung von HROB-Leveln mit Patientenergebnissen
Anschließend untersuchten die Forschenden, ob HROB Hinweise auf den Verlauf einer Erkrankung liefert. Sie teilten die Patientengruppe mit Lungenadenokarzinom in hohe und niedrige HROB-Gruppen und verfolgten Überlebensdauer und Zeit bis zum Fortschreiten der Krankheit. Patientinnen und Patienten mit höheren HROB-Werten hatten eine kürzere Gesamtüberlebenszeit und mehr krebsbedingte Todesfälle. Selbst nach Berücksichtigung klassischer klinischer Faktoren wie Tumorgröße, Lymphknotenbefall und Therapieansprechen blieb hohes HROB ein unabhängiges Warnzeichen für eine ungünstige Prognose. Statistisch betrachtet hatten Patientinnen und Patienten mit erhöhtem HROB ein etwa 80 % höheres Sterberisiko. Die Studie zeigte zudem, dass Raucherinnen und Raucher mit Lungenadenokarzinom tendenziell höhere HROB-Werte und schlechtere Verläufe aufwiesen, wodurch dieses Molekül mit einem bekannten Umwelt-Risiko verknüpft wird.
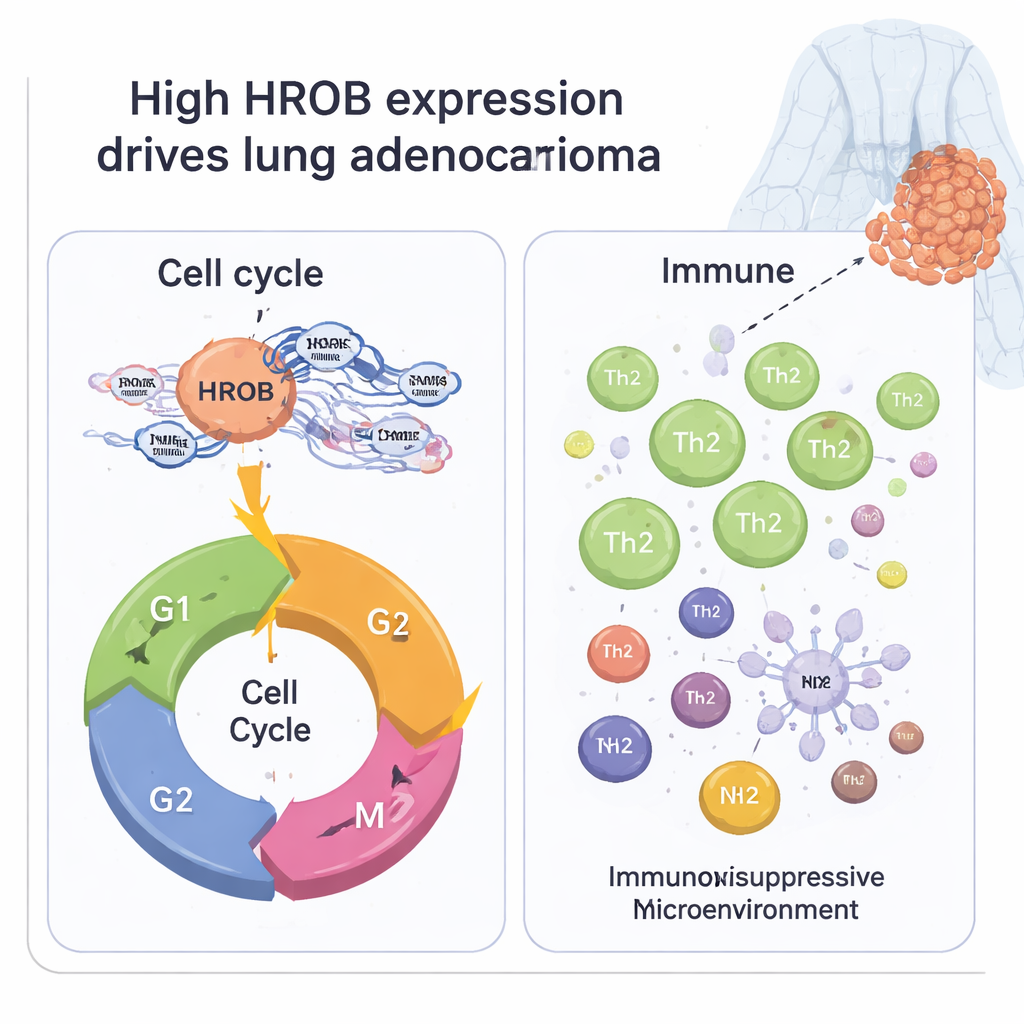
Wie HROB Krebszellen beim Wachsen helfen könnte
Um zu verstehen, was HROB in Tumorzellen bewirken könnte, verglich das Team Genaktivitätsmuster zwischen Tumoren mit hoher und niedriger HROB-Expression. Tausende Gene zeigten Unterschiede, doch die stärksten Signale wiesen auf den Zellzyklus hin – den streng regulierten Prozess, in dem Zellen wachsen und sich teilen. Gene, die an der Aufteilung der Chromosomen, der Organisation des zellulären Gerüsts und dem Durchlaufen zentraler Kontrollpunkte beteiligt sind, waren zusammen mit HROB stärker aktiv. Netzwerk-Analysen hoben eine Gruppe von Partnergenen hervor, die klassische Treiber der Zellteilung sind. Im Labor wuchsen Lungenkrebszellen langsamer, drangen weniger durch künstliche Membranen ein und sammelten sich vermehrt in der Ruhephase (G1) des Zellzyklus, wenn HROB ausgeschaltet wurde. Zusammengenommen deuten diese Befunde darauf hin, dass HROB als eine Art Beschleuniger für die Proliferation von Lungenkrebszellen wirkt.
Das immunologische Umfeld des Tumors formen
Krebs wächst nicht isoliert; er steht in ständigem Austausch mit umliegenden Immunzellen. Daher untersuchte die Studie, wie HROB-Level mit dem „immunen Mikromilieu“ von Lungentumoren zusammenhängen. Tumoren mit hohem HROB wiesen insgesamt weniger unterstützende Stromazellen und Immunzellen auf und erschienen „reiner“, das heißt stärker von Krebszellen dominiert. Ein genauerer Blick auf die Immunzelltypen zeigte, dass HROB-reiche Tumoren reich an einer Untergruppe von Helfer-T-Zellen namens Th2 waren, die typischerweise tumorfreundliche Bedingungen begünstigen, und ärmer an anderen Immunzellen wie dendritischen Zellen, Mastzellen, B-Zellen und bestimmten Makrophagen, die an antitumoralen Reaktionen beteiligt sein können. Dieses Muster stellt HROB als möglichen Einflussfaktor für ein immunsuppressives Umfeld dar, das Tumoren hilft, den Abwehrmechanismen des Körpers zu entgehen.
Auf dem Weg zu neuen Behandlungen — und was als Nächstes kommt
Über die Charakterisierung von HROB hinaus nutzten die Forschenden öffentliche Datenbanken zur Wirkstoffzuordnung, um sechs vorhandene niedermolekulare Verbindungen vorzuschlagen, die das mit HROB verknüpfte Genaktivitätsmuster entgegenwirken könnten. Einige dieser Wirkstoffe zielen bereits auf krebsrelevante Signalwege ab. Zwar ist dies ein früher, computergestützter Hinweis und kein direkter Beweis dafür, dass diese Medikamente HROB selbst treffen, doch es liefert Ansatzpunkte für weitere Tests. Die Kombination aus Big-Data-Analyse und Zellexperimenten ergibt ein stimmiges Bild: HROB ist im Lungenadenokarzinom überaktiv, fördert Teilung und Invasion von Tumorzellen und ist mit einem immunologischen Umfeld verbunden, das das Überleben des Tumors begünstigt. Für Patientinnen und Patienten sowie Klinikpersonal lautet die Botschaft, dass HROB zu einem nützlichen Blut- oder Gewebsmarker zur besseren Risikoabschätzung werden könnte und womöglich später ein molekularer Ansatzpunkt für präzisere Therapien — vorausgesetzt, weitere klinische und tierexperimentelle Studien bestätigen seinen Wert.
Zitation: Zhang, F., Liu, X. & Zhou, S. A comprehensive study integrating bioinformatics analysis and experimental results on HROB as a potential biomarker for the prognosis of lung adenocarcinoma. Sci Rep 16, 5056 (2026). https://doi.org/10.1038/s41598-026-35798-7
Schlüsselwörter: Lungenadenokarzinom, HROB-Protein, Krebs-Biomarker, Zellzyklus, tumorales Immunmikromilieu