Clear Sky Science · de
Eine vorläufige Studie zum oralen Gesundheitszustand und unbefriedigten zahnmedizinischen Bedürfnissen bei Patienten mit häuslichen psychiatrischen Diensten
Warum Zähne wichtig sind, wenn die psychiatrische Versorgung nach Hause kommt
Für viele Menschen mit schweren psychischen Erkrankungen ist es oft deutlich schwieriger, zum Zahnarzt zu kommen als zum Arzt. Diese Studie schaut in die Wohnungen — und in die Münder — von Patientinnen und Patienten in Tokio, die psychiatrische Versorgung zu Hause erhalten, und stellt eine einfache, aber wenig beachtete Frage: Was passiert mit ihren Zähnen und ihrem Zahnfleisch? Die Antwort zeigt verdeckte Schmerzen, Infektionsrisiken und finanzielle Belastungen, die bei routinemäßigen psychiatrischen Besuchen selten auffallen, aber Komfort, Ernährung und Lebensqualität stark beeinträchtigen können.
Ein verborgenes Zahnproblem hinter verschlossenen Türen
Die Forschenden besuchten 22 Erwachsene, die bereits regelmäßige häusliche psychiatrische Versorgung von einer Gemeinschaftsklinik in Tokio erhielten. Anstatt diese Patientinnen und Patienten in eine Zahnarztpraxis zu bitten, begleitete ein Zahnarzt das psychiatrische Team bei den routinemäßigen Hausbesuchen und führte vor Ort kostenlose Munduntersuchungen durch. Das Team dokumentierte, wie viele Zähne jede Person hatte, wie viele kariös, fehlend oder gefüllt waren, und nutzte mehrere einfache Bewertungsinstrumente, um Zahnfleischzustand, Mundhygiene und Zungenbelag zu beurteilen. Außerdem werteten sie die Krankenakten aus, um Diagnose, Medikamente, Wohnsituation, Rauchgewohnheiten und Nutzung staatlicher Unterstützungsleistungen zu erfassen.
Was der Zahnarzt am Küchentisch sah
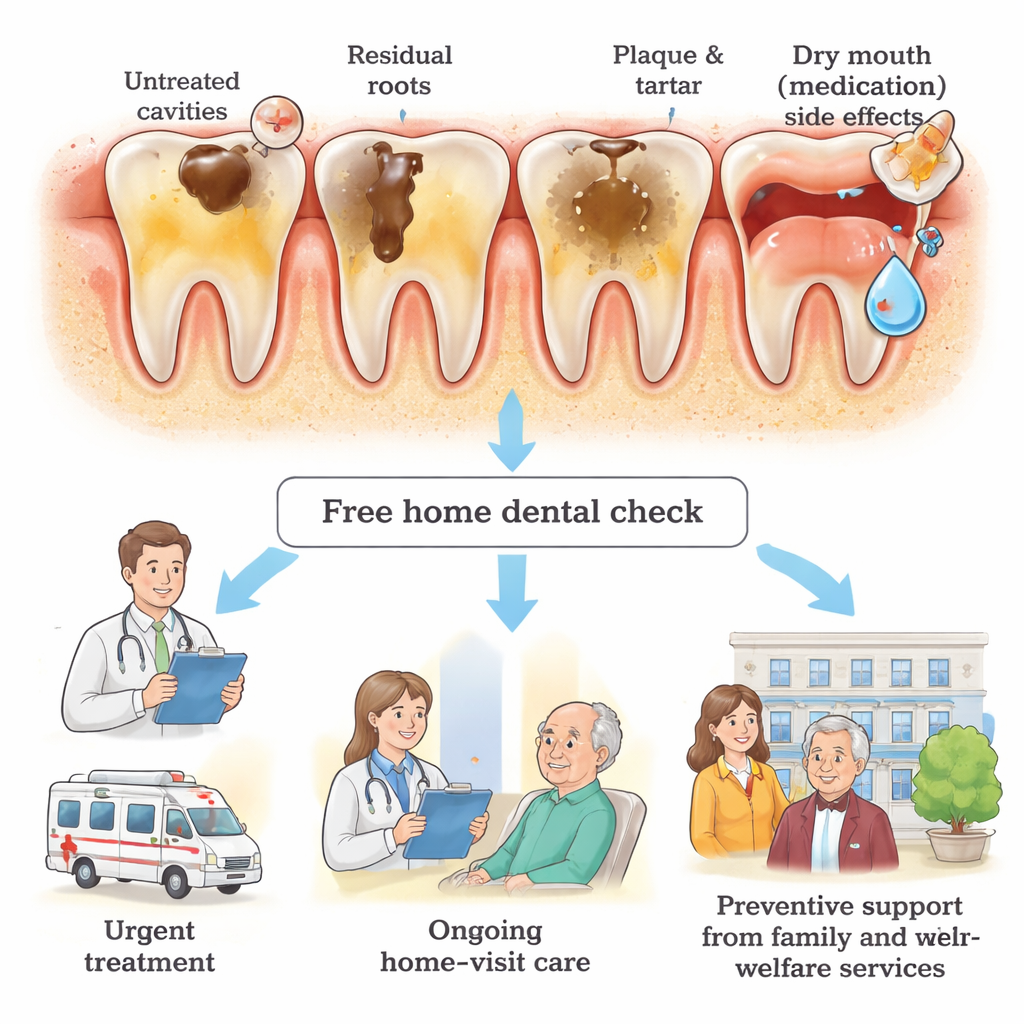
Auf dem Papier hatten diese Patientinnen und Patienten etwa so viele Zähne wie die durchschnittlichen japanischen Erwachsenen mittleren Alters. Der Zustand dieser Zähne war jedoch deutlich schlechter. Viele hatten mehrere unbehandelte Kariesläsionen, stark zerstörte sogenannte Wurzelreste, die belassen statt entfernt worden waren, sowie dicke Beläge aus Plaque und verhärtetem Zahnstein. Zungen- und Zahnflächenwerte zeigten, dass etwa ein Drittel der Patientinnen und Patienten eine sehr schlechte Mundhygiene hatte. Im Vergleich zu anderen Gruppen — etwa älteren Menschen, die von Besuchspflegediensten betreut werden, oder Patientinnen und Patienten mit Parodontalerkrankungen in Krankenhäusern — schnitt die häuslich versorgte psychiatrische Gruppe bei fast allen verwendeten Indizes deutlich schlechter ab.
Geldsorgen, geringe Energie und Angst vor dem Behandlungsstuhl
Die Studie erklärt, warum sich diese Probleme anhäufen. Fast sieben von zehn Teilnehmenden lebten von staatlicher Unterstützung, viele andere hatten ein geringes oder unsicheres Einkommen. In Japan zahlen Menschen mit staatlicher Unterstützung nichts für versicherte zahnärztliche Leistungen, einschließlich Hausbesuche. Wer nicht abgesichert ist, muss für jeden häuslichen Zahnarztbesuch eine Gebühr zahlen — ein Betrag, den sich einige Teilnehmende zufolge schlicht nicht leisten konnten. Eine Patientin brach die Behandlung wegen dieser Kosten ab, eine andere verschob die Versorgung, bis sich die finanzielle Lage verbesserte. Neben den finanziellen Hürden hatten viele Teilnehmende jahrelang keinen Zahnarzt gesehen; mehr als 40 % stimmten nur zu einer Untersuchung zu, weil ein Angehöriger oder ein Psychiater darauf bestanden hatte. Symptome der psychischen Erkrankung — wie Antriebslosigkeit, Angst vor neuen Situationen und Schwierigkeiten bei der Organisation des Alltags — erleichterten es, das Zähneputzen auszulassen und Termine zu meiden. Potente Psychopharmaka trocknen häufig den Mund aus und erhöhen so zusätzlich das Risiko für Karies und Infektionen.
Die stille Kraft von Familien und Hausbesuchen
Wenn Familie oder andere Pflegepersonen eng eingebunden waren, war es wahrscheinlicher, dass aus einer kostenlosen Kontrolle eine tatsächliche Behandlung wurde. Bis Mitte 2025 hatten sieben Teilnehmende häusliche zahnärztliche Versorgung erhalten; nahezu alle hatten Familienangehörige bei den Besuchen dabei, und alle hatten eine Form finanzieller Unterstützung, die Eigenkosten ausschloss. Die Autorinnen und Autoren argumentieren, dass das Erlernen einfacher täglicher Aufgaben für Angehörige — wie das Überprüfen des Mundes, das Beaufsichtigen des Zähneputzens und die Unterstützung bei der Terminvereinbarung — die Mundgesundheit von Menschen, die diese Schritte nicht allein bewältigen können, erheblich verbessern könnte. Sie heben auch einen vielversprechenden Behandlungsansatz hervor, die atraumatische restaurative Behandlung, bei der Handinstrumente und spezielle Füllmaterialien verwendet werden, um Karies schonend zu Hause zu versorgen und für ängstliche oder gesundheitlich fragile Patientinnen und Patienten weniger belastend zu sein.
Was sich ändern muss, um diese Lächeln zu schützen
Auch wenn es sich um ein kleines, einrichtungsbezogenes Pilotprojekt handelte, ist die Botschaft klar: Jede Person in dieser Gruppe hatte unbehandelte Karies und eine schlechte Mundhygiene. Für Menschen, deren psychische Gesundheit den Alltag bereits erschwert, bedeuten Zahnschmerzen, Infektionen und Kauprobleme eine zusätzliche, vermeidbare Belastung. Die Autorinnen und Autoren fordern engere Verbindungen zwischen Psychiatrie, Zahnmedizin und sozialer Fürsorge, damit Mundgesundheitsprüfungen Teil der routinemäßigen Hausbesuche werden und Überweisungen zu zahnärztlichen Hausbesuchen einfach und üblich sind. Sie plädieren dafür, die finanzielle Unterstützung für häusliche zahnärztliche Leistungen auszubauen, regelmäßige kostenlose Screenings anzubieten und Schulungsprogramme für Pflegepersonen aufzubauen, um kleine Probleme daran zu hindern, zu Krisen zu werden. Einfach ausgedrückt: Die Mundpflege sollte als grundlegender Bestandteil der Pflege der Psyche betrachtet werden — besonders für diejenigen, die das Haus selten verlassen.
Zitation: Suga, T., Tu, T.T.H., Gamo, Y. et al. A preliminary study on oral health status and unmet dental needs in patients with home-based psychiatric services. Sci Rep 16, 4919 (2026). https://doi.org/10.1038/s41598-026-35661-9
Schlüsselwörter: orale Gesundheit, schwere psychische Erkrankung, häusliche Pflege, Zugang zur Zahnmedizin, staatliche Unterstützung