Clear Sky Science · de
Immunflucht- und Arzneimittelresistenzmutationen von Hepatitis-B-Virus bei Blutspendern in Gabun im Jahr 2022
Warum die Sicherheit gespendeten Bluts wichtig ist
Jedes Mal, wenn jemand eine Bluttransfusion erhält, geht er davon aus, dass das Blut sicher ist. In Ländern, in denen das Hepatitis‑B‑Virus (HBV) weit verbreitet ist, ist dieses Vertrauen schwerer zu garantieren. Diese Studie aus Gabun in Zentralafrika untersucht deshalb, wie häufig Hepatitis B bei Blutspendern auftritt, einschließlich versteckter Virusformen, die von Routinetests übersehen werden können. Die Ergebnisse beleuchten eine unsichtbare Gefahr für die Transfusionssicherheit und zeigen, wie sich das Virus so verändert, dass Impfstoffe und Therapien geschwächt werden könnten.
Verborgene Risiken in der Blutversorgung
Hepatitis B infiziert weltweit mehrere hundert Millionen Menschen und ist eine Hauptursache für Leberzirrhose und Leberkrebs. In Gabun ist die Infektion in der Allgemeinbevölkerung bereits als häufig bekannt. Bluttransfusionen sind für die Behandlung vieler Erkrankungen unverzichtbar, aber wenn gespendetes Blut HBV trägt, kann das Virus unbemerkt auf Patientinnen und Patienten übertragen werden. Die Standard‑Screenings stützen sich hauptsächlich auf den Nachweis eines viralen Oberflächenproteins im Blut. Manche Menschen tragen HBV jedoch ohne dieses Protein, ein Zustand, der als okkulte Infektion bezeichnet wird. Diese Studie hatte zum Ziel, sowohl offensichtliche als auch verborgene Hepatitis‑B‑Infektionen unter Blutspendern am Nationalen Bluttransfusionszentrum Gabuns im Jahr 2022 zu erfassen und zu untersuchen, welche Varianten des Virus zirkulieren.
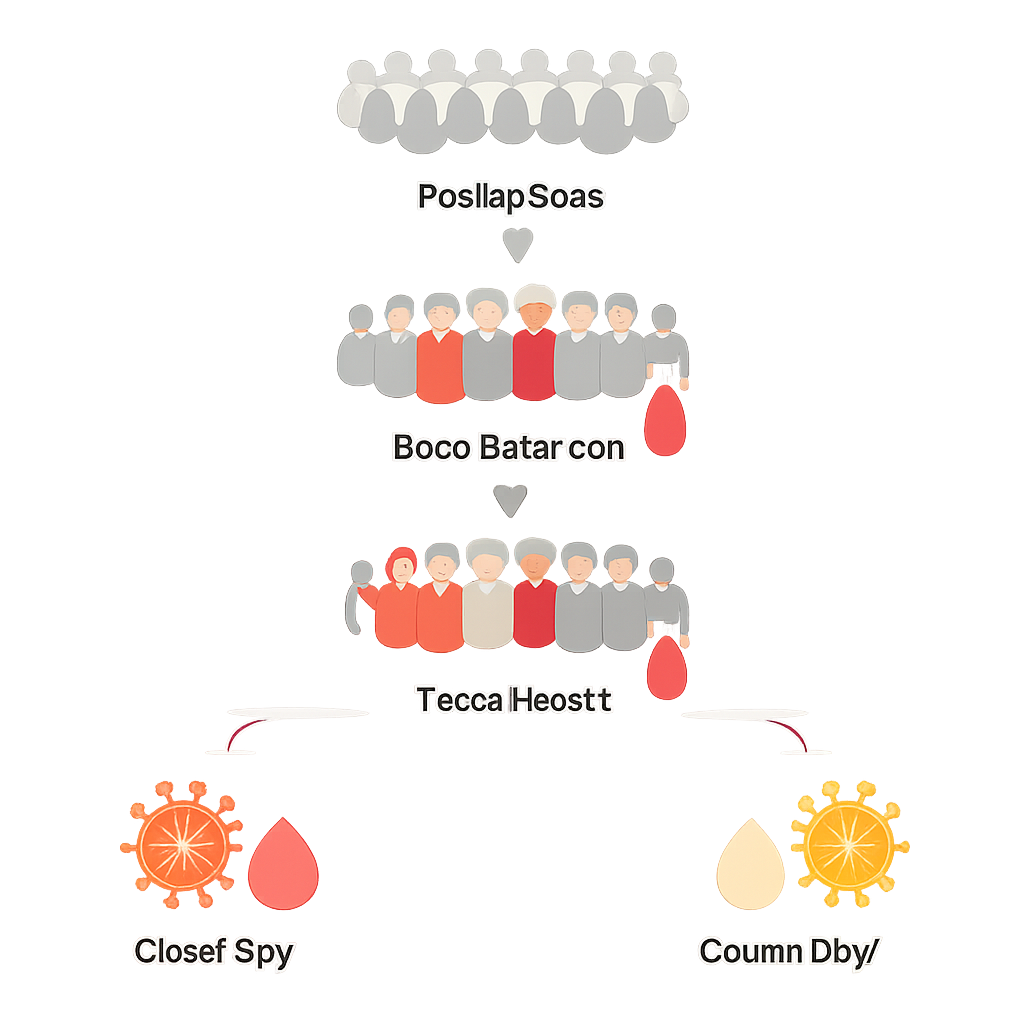
Wer Blut spendete und was gefunden wurde
Die Forschenden begleiteten mehr als 3.600 Personen, die sich zur Blutspende meldeten; nach medizinischer Prüfung und Ausschlüssen wurden 283 Spender in die Studie eingeschlossen, überwiegend junge erwachsene Männer. Blutproben wurden auf Marker einer Hepatitis‑B‑Exposition und auf das Vorhandensein viraler Genmateriale getestet. Etwa einer von vier Spendern (25,1 %) hatte eine manifeste Infektion, das heißt klare Hinweise auf aktives HBV. Weitere 5,7 % zeigten Hinweise auf eine frühere oder aktuelle Infektion ohne den üblichen Oberflächenmarker, passend zum Profil einer okkulten Infektion. Keine der Proben war positiv auf HIV oder Hepatitis‑C‑Virus, doch das insgesamt hohe Vorkommen von Hepatitis B in dieser Spendergruppe lag deutlich über Schätzungen für die gabunische Gesamtbevölkerung und erhöht damit das Risiko für Transfusionsempfänger.
Das Virus, das Tests entgeht
Um zu verstehen, wie gut das Virus nachweisbar ist, bestimmten die Wissenschaftler die Menge an HBV‑DNA in ausgewählten Proben. Bei allen okkulten Fällen war die Viruslast extrem niedrig, weit unterhalb der Werte, die typischerweise bei klaren Infektionen vorkommen. Im Gegensatz dazu zeigten Spender mit manifesten Infektionen ein breites Spektrum an Virusmengen; Personen mit höheren Werten lieferten häufiger genügend genetisches Material für eine detaillierte Analyse. Dieses Muster entspricht Berichten aus anderen afrikanischen Ländern: Verborgene Infektionen gehen meist mit sehr geringer Viruslast einher, wodurch sie mit Standardmethoden schwerer zu erkennen sind. Es legt zudem nahe, dass allein auf Routinetests des Oberflächenantigens zu setzen in Regionen mit hoher HBV‑Prävalenz nicht ausreicht, um die Blutversorgung sicher zu machen.
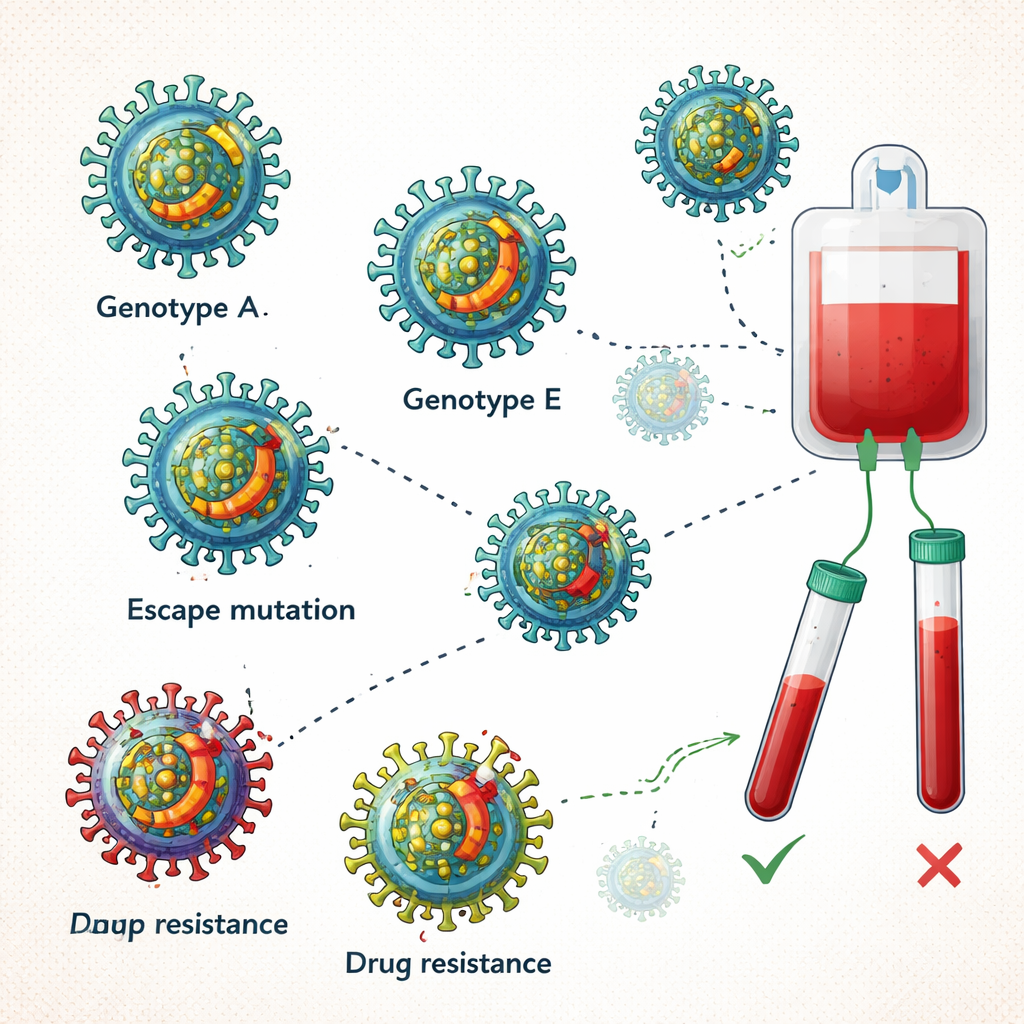
Sich verändernde Viren, schwächere Schutzschilder
Das Team konnte Teile des viralen Genoms bei fünf Spendern mit höherer HBV‑Last entschlüsseln. Vorwiegend fanden sich Genotyp A (Untertypen A1 und A3) und seltener Genotyp E—Typen, die in Afrika bereits weit verbreitet sind. Auffällig war, dass vier der fünf Spender Mutationen trugen, die dem Virus helfen, dem Immunsystem zu entgehen, einschließlich Veränderungen in genau der Region, die von Impfstoffen angegriffen wird. Ein Spender trug zudem eine Mutation, die mit einer verminderten Ansprechbarkeit auf das antivirale Mittel Entecavir in Verbindung gebracht wird, obwohl die Spender selbst nicht behandelt waren. Diese Befunde deuten darauf hin, dass Impftitel‑entweichende und medikamentenresistente Varianten bereits in der Gesamtbevölkerung zirkulieren, vermutlich angetrieben von vergangenen Infektionen, unvollständigen Impfungen und Therapiedruck.
Was das für Patientinnen, Patienten und die Politik bedeutet
Für die Allgemeinheit ist die Kernbotschaft klar: In diesem gabunischen Blutzentrum war Hepatitis B unter den Spendern häufig, und ein kleiner, aber relevanter Anteil trug eine versteckte Virusform, die von Standardtests übersehen werden kann. Einige dieser Viren zeigen zudem frühe Anzeichen dafür, sich so anzupassen, dass sie Immunabwehr und Medikamente umgehen. Um Transfusionsempfänger besser zu schützen, plädieren die Autorinnen und Autoren dafür, dass Blutbanken in solchen Kontexten traditionelle Antikörpertests mit dem direkten Nachweis viraler DNA kombinieren, wo immer möglich, und dass nationale Impfstrategien überprüft werden, um stärkeren und dauerhafteren Schutz zu gewährleisten. Eine Verstärkung dieser Maßnahmen könnte Neuinfektionen reduzieren, das Fortschreiten zu Lebererkrankungen und Krebs verlangsamen und gespendetes Blut für alle, die darauf angewiesen sind, sicherer machen.
Zitation: Maulot-Bangola, D., Fokam, J., Ngoufack Jagni Semengue, E. et al. Hepatitis B immune escape and drug resistance mutations among blood donors in Gabon during the year 2022. Sci Rep 16, 5186 (2026). https://doi.org/10.1038/s41598-026-35616-0
Schlüsselwörter: Hepatitis B, Bluttransfusion, okkulte Infektion, Arzneimittelresistenz, Gabun