Clear Sky Science · de
Ein pragmatischer Ansatz zur Identifizierung von postextubatorischer Dysphagie bei kritisch kranken chirurgischen Patienten mittels des Wasserschlucktests
Warum Schlucken nach dem Entfernen des Beatmungsschlauchs wichtig ist
Viele Menschen verlassen den Operationssaal oder die Intensivstation (ITS) mit einem Beatmungsschlauch, der ihnen das Überleben einer schweren Erkrankung ermöglichte. Sobald der Schlauch jedoch entfernt ist, kann ein verstecktes Problem auftreten: Einige Patienten haben plötzlich Schwierigkeiten, sicher zu schlucken. Diese Studie stellte eine einfache Frage mit großen Konsequenzen für die Erholung — kann ein schneller Wasserschlucktest am Bett zuverlässig diejenigen chirurgischen ITS-Patienten identifizieren, die ein Risiko für Schluckstörungen und schwerwiegende Komplikationen wie Pneumonie haben?
Ein einfacher Betttest für ein komplexes Problem
Nachdem Beatmungsschläuche entfernt wurden, entwickeln einige Patienten eine postextubatorische Dysphagie — Schluckstörungen, durch die Nahrung oder Flüssigkeit in die Lunge statt in den Magen gelangen können. Diese Fehllenkung, Aspiration genannt, kann eine Pneumonie auslösen, wiederholte Beatmungsunterstützung erforderlich machen und den Krankenhausaufenthalt verlängern. Spezialisierte Untersuchungen mit Röntgen oder kleinen Kameras durch die Nase können das Schlucken präzise messen, erfordern jedoch Gerät, geschultes Personal und Zeit. Das Team eines großen thailändischen Krankenhauses suchte nach einer praktischeren Methode, um viele chirurgische ITS-Patienten schnell zu screenen. Sie wählten einen strukturierten Wasserschlucktest, bei dem ein frisch extubierter Patient zunächst kleine Löffelportionen Wasser und dann eine größere Menge trinkt, während ein Kliniker genau auf Anzeichen von Verschlucken, Husten, Stimmveränderungen oder Sauerstoffabfall achtet.
Wer getestet wurde und was geschah
Über fast zwei Jahre wurden 123 erwachsene Patienten in einer chirurgischen ITS getestet, die mindestens 12 Stunden am Beatmungsgerät gewesen waren, wach, stabil und in der Lage, Anweisungen zu befolgen. Sie absolvierten den Wasserschlucktest wenige Stunden nach Entfernung des Beatmungsschlauchs. Patienten mit offensichtlichen Gründen für Schluckstörungen — etwa Kopf‑ und Halsoperationen, schwere Hirnprobleme oder lange Perioden ohne orale Nahrungsaufnahme — wurden ausgeschlossen, damit sich die Studie auf die Auswirkungen des Schlauchs selbst und der schweren Erkrankung konzentrieren konnte. Wenn ein Patient beim Wassertest schlecht abschnitt, wurde er zur genaueren Untersuchung mit einer flexiblen Kamera (fiberoptische endoskopische Schluckuntersuchung) am Patientenbett geschickt, um eine Dysphagie zu bestätigen.
Wie häufig Schluckstörungen auftraten
Die meisten Patienten — 114 von 123 — bestanden den Wasserschlucktest offenbar ohne erkennbare Schluckprobleme. Dreizehn Patienten fielen beim Betttest durch; zehn von ihnen unterzogen sich der kamerabasierten Untersuchung. In dieser Gruppe wurden bei acht Patienten Schluckstörungen bestätigt. Insgesamt entsprach das etwa 1 von 15 Patienten (6,5 %) in dieser sorgfältig ausgewählten chirurgischen ITS-Gruppe mit bestätigter postextubatorischer Dysphagie. Betroffene waren tendenziell älter, schlanker und schwerer erkrankt. Sie hatten den Beatmungsschlauch deutlich länger getragen — typischerweise etwa sechs Tage gegenüber anderthalb Tagen — und mussten häufiger reintubiert werden, das heißt, der Beatmungsschlauch musste nach einem früheren Entfernen erneut eingeführt werden.
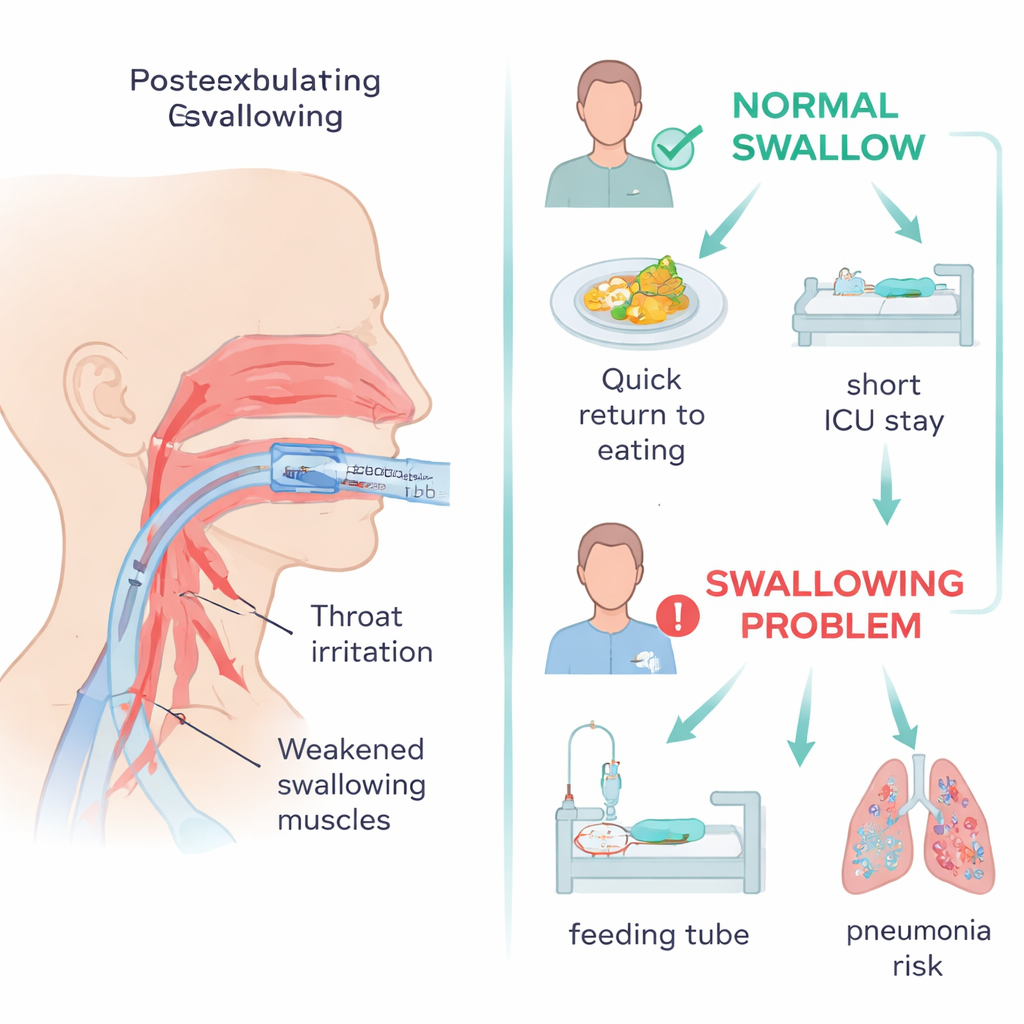
Risikoreichere Verläufe und langsamere Erholungen
Die Studie verfolgte auch den weiteren Verlauf der Patienten nach dem Test. Patienten mit Schluckstörungen benötigten deutlich länger, bis sie wieder oral ernährt wurden, und waren Tage bis Wochen auf Ernährungssonden angewiesen statt ein oder zwei Tage. Sie blieben länger auf der ITS und insgesamt im Krankenhaus und hatten eine höhere Wahrscheinlichkeit, innerhalb eines Monats erneut intubiert werden zu müssen. Einige Merkmale hoben sich als Warnzeichen für Dysphagie hervor: eine Vorgeschichte mit Reintubation, mehr Tage mit blutdruckstützenden Medikamenten, höhere Werte von Blut-Harnstoff-Stickstoff (ein Marker, der die Schwere der Erkrankung und Nierenbelastung widerspiegeln kann) und längere Intubationsdauer. Diese Faktoren spiegeln vermutlich sowohl direkte Schäden und Reizungen des Rachens durch den Schlauch als auch die allgemeine Schwäche und Nervenveränderungen wider, die mit schwerer kritischer Erkrankung einhergehen.
Was das für Patienten und Behandlungsteams bedeutet
Für Patienten und Angehörige ist die Botschaft der Studie sowohl beruhigend als auch mahnend. In dieser chirurgischen ITS hatten die meisten sorgfältig ausgewählten Patienten nach Entfernung des Schlauchs keine schweren Schluckstörungen, und Aspirationspneumonien waren selten. Gleichzeitig entwickelte eine kleine, aber wichtige Gruppe erhebliche Probleme, die ihre Erholung verlangsamten. Der schnelle Wasserschlucktest erwies sich als praktikable, pflegerfreundliche Methode, viele dieser Hochrisikopatienten früh zu erkennen, auch wenn er „stille“ Aspiration, die keinen offensichtlichen Husten erzeugt, übersehen kann. Die Autoren kommen zu dem Schluss, dass ITS routinemäßig nach Extubation auf Schluckstörungen screenen sollten, älteren, lange intubierten oder reintubierten Patienten besondere Aufmerksamkeit schenken und jeden Patienten, der zu trinken oder zu essen beginnt, genau überwachen sollten. Dadurch lassen sich möglicherweise Pneumonien verhindern, Reintubationen reduzieren und Patienten schneller und sicherer nach Hause entlassen.
Zitation: Yuyen, T., Intusut, M., Phothikun, N. et al. A pragmatic approach to identifying postextubation dysphagia in critically ill surgical patients using the water swallow test. Sci Rep 16, 5253 (2026). https://doi.org/10.1038/s41598-026-35533-2
Schlüsselwörter: Schluckstörungen, Entfernung des Beatmungsschlauchs, Intensivpflege, Aspirationspneumonie, Wasserschlucktest