Clear Sky Science · de
Shen-Shuai-II-Rezept hemmt die aerobe Glykolyse über SIRT1 im 5/6-Ablations/Infarkt-Nierenversagensmodell
Warum diese Nierenstudie wichtig ist
Chronische Nierenerkrankungen betreffen weltweit Millionen von Menschen und führen häufig zu einer irreversiblen Vernarbung des Nierengewebes, der sogenannten Fibrose. Die derzeit verfügbaren Medikamente verlangsamen den Schaden, stoppen ihn aber selten. Diese Studie untersucht, wie eine traditionelle chinesische Kräuterformel, das Shen-Shuai-II-Rezept (SSR), die Nieren schützen könnte, indem sie die Art und Weise, wie Nierenzellen Energie nutzen, schonend umstellt und damit Hinweise auf neue Behandlungsansätze für langfristige Nierenschäden liefert.
Energiehungrige Nierenzellen unter Stress
Unsere Nieren bestehen aus zahlreichen kleinen Tubuli, die ständig Blut filtern und Salz- sowie Wasserhaushalt regulieren. Diese Tubuluszellen verwenden normalerweise effizient Fett als Energiequelle. Bei chronischer Nierenerkrankung bringt wiederholte Schädigung sie jedoch in einen anderen Stoffwechselzustand: Sie beginnen, Zucker sehr schnell abzubauen, einen Prozess, der als aerobe Glykolyse bezeichnet wird. Diese Notfallstrategie sichert kurzfristig das Überleben, führt aber zu überschüssiger Milchsäurebildung und steht in enger Verbindung mit der Vernarbung des Nierengewebes. Die Autoren stellen fest, dass dieser metabolische Umschlag in vielen Formen von Nierenschäden vorkommt und inzwischen als treibender Faktor der fortschreitenden Fibrose angesehen wird.
Eine traditionelle Formel auf dem Prüfstand
Um die Wirkungsweise von SSR zu untersuchen, verwendeten die Forscher ein etabliertes Rattenmodell schwerer Nierenschädigung, das 5/6-Ablations/Infarkt-Modell, bei dem der Großteil des Nierengewebes chirurgisch entfernt oder verschlossen wird. Nach der Verletzung erhielten die Ratten über acht Wochen entweder SSR, das blutdrucksenkende Medikament Losartan (eine Standardbehandlung) oder keine aktive Behandlung. Die Nierenfunktion wurde mit gängigen Blut- und Urintests verfolgt, und das Nierengewebe wurde mikroskopisch sowie durch Proteinmessungen untersucht. Ratten, die SSR oder Losartan erhielten, zeigten niedrigere Konzentrationen von Abbauprodukten im Blut und weniger Protein im Urin als unbehandelte Tiere, was auf eine bessere Nierenfunktion hindeutet. Gewebefärbungen zeigten eine geringere Kollagenablagerung und weniger Zeichen von Fibrose in den behandelten Gruppen, wobei SSR die strukturellen Schäden deutlich milderte.
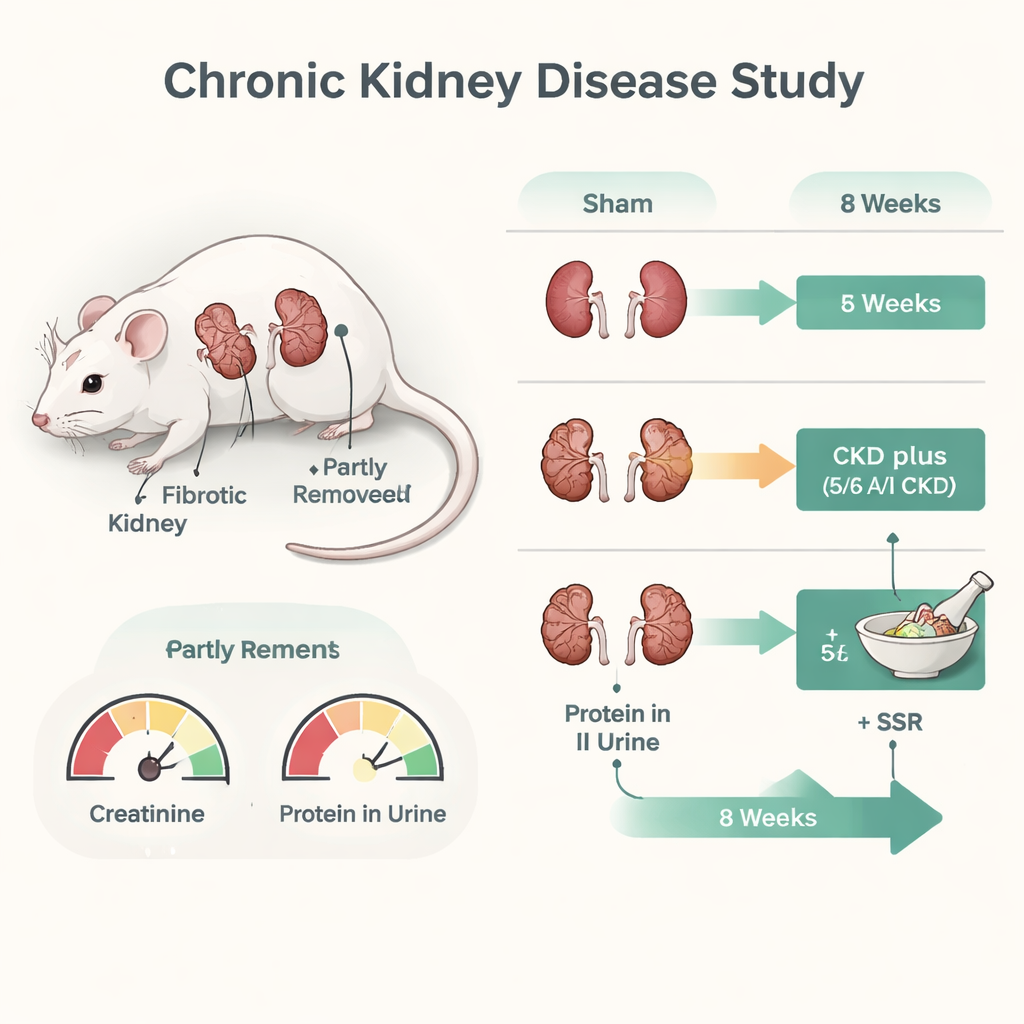
Das Herunterregeln der Zuckerverbrennung in geschädigten Nieren
Das Team konzentrierte sich anschließend auf den Energiestoffwechsel innerhalb der Nierenzellen. In den geschädigten Nieren waren die Spiegel wichtiger Glykolyse-Enzyme wie HK2 und PFKFB3 erhöht, und die Milchsäurewerte waren höher, während die Pyruvatwerte niedriger waren — typische Kennzeichen einer überaktiven Zuckerverbrennung. Die SSR-Behandlung kehrte diese Veränderungen um: Glykolyse‑bezogene Enzyme sanken, die Milchsäurewerte nahmen ab und das metabolische Gleichgewicht verschob sich in Richtung eines gesünderen Zustands. Ähnliche Effekte zeigten sich in kultivierten Ratten-Nierentubuluszellen, die im Labor unter Sauerstoffmangel gehalten wurden, was die chronisch sauerstoffarme Umgebung kranker Nieren nachahmt. Unter Hypoxie wurden diese Zellen faseriger und glykolytischer, aber Serum von SSR-behandelten Tieren reduzierte fibröse Proteine, senkte die Glykolyseaktivität und erhielt Glukose im Kulturmedium.
Ein molekularer Schalter: SIRT1 und HIF‑1α
Die Forscher richteten ihr Augenmerk auf zwei molekulare Regulatoren, die Sauerstoffverfügbarkeit mit dem Stoffwechsel verbinden: SIRT1, ein Enzym, das den Energiezustand der Zelle wahrnimmt, und HIF‑1α, ein Transkriptionsfaktor, der bei niedrigem Sauerstoff die Glykolysegene anschaltet. In kranken Rattennieren und hypoxischen Nierenzellen fielen die SIRT1-Spiegel, während HIF‑1α anstieg. Die SSR-Behandlung hob SIRT1 an und unterdrückte HIF‑1α, parallel zu einer Reduktion von Glykolyse und Fibrose. Um zu prüfen, ob SIRT1 für die Vorteile von SSR unerlässlich ist, nutzte das Team small interfering RNA, um SIRT1 in Nierenzellen herunterzuregulieren. Wurde SIRT1 ausgeschaltet, konnte SSR HIF‑1α, Glykolyse-Enzyme, Milchsäureansammlungen oder fibröse Marker nicht mehr verringern. Das deutet darauf hin, dass SIRT1 der zentrale Schalter ist, über den SSR seine schützende Wirkung entfaltet.
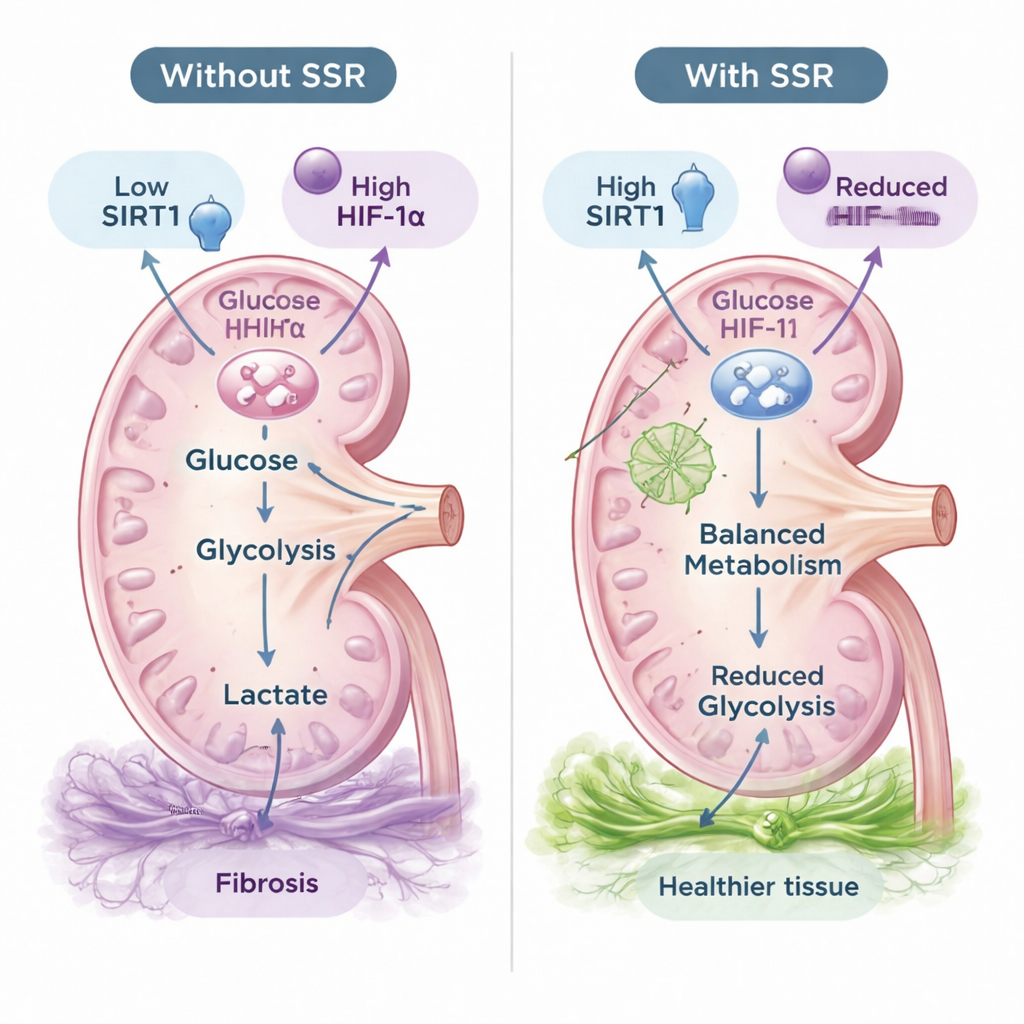
Was das für künftige Behandlungen bedeuten könnte
Die Autoren schlagen vor, dass SSR als multi-komponenter „metabolischer Umprogrammierer“ für die Niere wirkt: Indem es SIRT1 fördert und HIF‑1α in Schach hält, verhindert es, dass Tubuluszellen in einem schädlichen hochglykolytischen Zustand gefangen bleiben, und verlangsamt die Ansammlung von Narbengewebe. Mehrere bekannte Bestandteile von SSR wurden bereits einzeln mit SIRT1-Aktivierung und besserer Steuerung der Zuckerverwertung in anderen Organen in Verbindung gebracht. Gemeinsam könnten sie im Herzen der Niere synergistisch wirken. Obwohl diese Arbeit an Ratten und Zellkulturen durchgeführt wurde und noch keinen klinischen Nutzen belegt, hebt sie den Energiestoffwechsel — und speziell die SIRT1/HIF‑1α‑Achse — als vielversprechendes Ziel hervor. Einfach ausgedrückt: Zellen der Niere dabei zu unterstützen, Energie klüger zu verbrennen, könnte ein Schlüssel sein, um chronische Nierenvernarbung zu verlangsamen oder eines Tages zu stoppen.
Zitation: Lan, T., Zhang, X., Lyu, X. et al. Shen-Shuai-II-Recipe inhibits aerobic glycolysis through SIRT1 in 5/6 ablation/infarction renal failure model. Sci Rep 16, 5022 (2026). https://doi.org/10.1038/s41598-026-35061-z
Schlüsselwörter: chronische Nierenerkrankung, renale Fibrose, Energiestoffwechsel, aerobe Glykolyse, traditionelle chinesische Medizin