Clear Sky Science · de
Das Verhältnis der roten Blutkörperchen-Verteilungsbreite zu Albumin als neuartiger Prädiktor für die 180-Tage-Sterblichkeit bei Lungenkrebspatienten
Warum das für Menschen mit Lungenkrebs wichtig ist
Viele Menschen mit fortgeschrittenem Lungenkrebs erkranken schließlich kritisch und benötigen eine Behandlung auf einer Intensivstation (ICU). Familien und Ärzte stehen dann vor quälenden Fragen: Wer wird die nächsten Monate voraussichtlich überleben, und wer könnte eher von aggressiver Behandlung profitieren gegenüber einer Versorgung, die vor allem auf Komfort abzielt? Diese Studie untersucht, ob eine einfache Zahl, berechnet aus zwei üblichen Blutwerten, helfen kann, die Überlebenschancen für die nächsten sechs bis zwölf Monate vorherzusagen.
Ein einfaches Verhältnis aus Routinebluttests
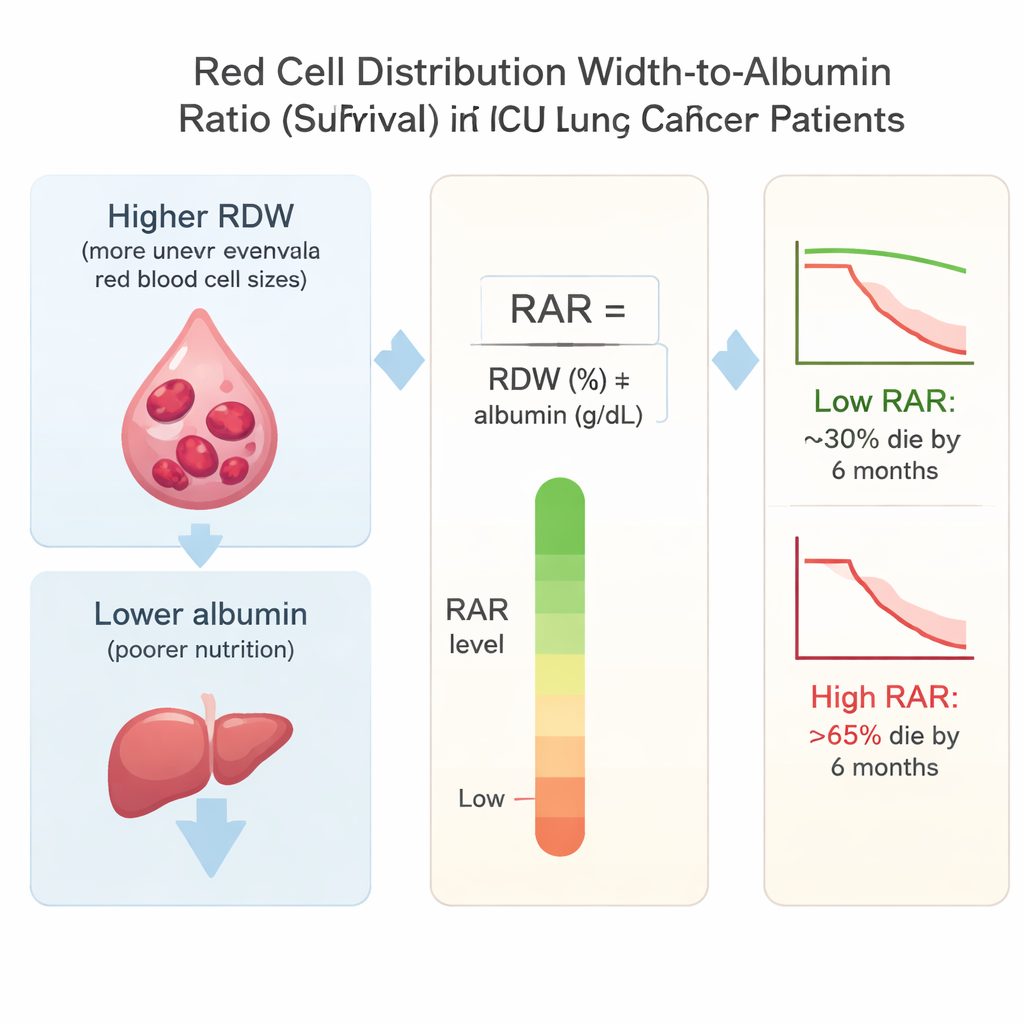
Die Forscher konzentrierten sich auf das Verhältnis von Red Cell Distribution Width zu Albumin, kurz RAR. Die Red Cell Distribution Width (RDW) zeigt, wie ungleich groß die roten Blutkörperchen einer Person sind; sie steigt tendenziell bei anhaltender Entzündung und Krankheit an. Albumin ist ein von der Leber produziertes Protein; niedrige Werte deuten häufig auf schlechte Ernährung und schwere Erkrankung hin. Indem man RDW durch Albumin teilt, kombiniert RAR Informationen über sowohl Entzündung als auch Ernährungszustand — zwei Schlüsselfaktoren, die den Abbau bei Lungenkrebs antreiben.
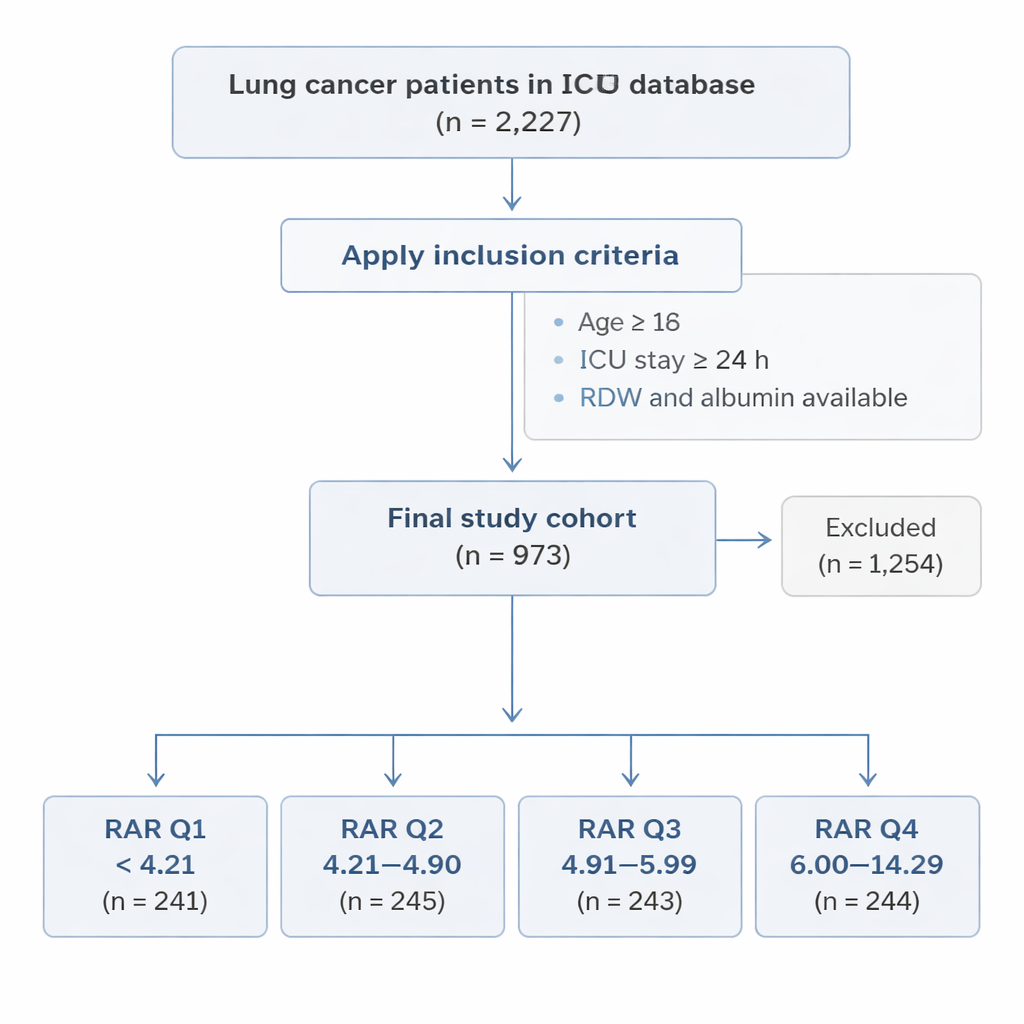
Wer auf der Intensivstation untersucht wurde
Mithilfe der großen MIMIC-IV-Krankenhausdatenbank aus Boston identifizierte das Team 973 Erwachsene mit Lungenkrebs während ihres ersten ICU-Aufenthalts. Alle waren mindestens 24 Stunden auf der Intensivstation und hatten sowohl RDW als auch Albumin innerhalb des ersten Tages gemessen. Die Patienten wurden in vier Gruppen eingeteilt, basierend auf ihrem RAR-Wert, vom niedrigsten (Q1) bis zum höchsten (Q4). Die Forscher verfolgten dann, was mit jeder Person in den folgenden 180 Tagen (etwa sechs Monate) und 365 Tagen (ein Jahr) geschah, und untersuchten, ob sie aus irgendeinem Grund überlebten oder verstarben.
Höheres Verhältnis, höheres Risiko
Das Muster war auffällig. Patienten in der höchsten RAR-Gruppe hatten deutlich schlechtere Outcomes als jene in der niedrigsten Gruppe. Etwa 31 % der Patienten in der niedrigsten Gruppe starben innerhalb von 180 Tagen, verglichen mit mehr als 66 % in der höchsten Gruppe. Nach einem Jahr stieg die Sterblichkeit von ungefähr 43 % in der niedrigsten Gruppe auf über 73 % in der höchsten. Selbst nachdem die Forscher Alter, Vitalzeichen, andere Erkrankungen und die Schwere der Erkrankung nach gängigen ICU-Scores berücksichtigt hatten, war jeder Anstieg des RAR mit einem höheren Sterberisiko verbunden. In der höchsten Gruppe war das Risiko, innerhalb von sechs Monaten zu sterben, mehr als doppelt so hoch wie in der niedrigsten Gruppe.
Wie das im Vergleich zu bestehenden ICU-Scores abschneidet
Ärzte auf Intensivstationen nutzen häufig Werkzeuge wie den SOFA-Score, um einzuschätzen, wie wahrscheinlich ein Patient überlebt. Diese Scores konzentrieren sich jedoch auf kurzzeitiges Organversagen statt auf die langfristigen Auswirkungen von Krebs, Entzündung und Kachexie. Als das Team RAR mit SOFA verglich, gelang dem Verhältnis eine bessere Unterscheidung darüber, wer nach sechs und zwölf Monaten noch leben würde. Die Genauigkeit von RAR war moderat — es sortierte Überlebende nicht „perfekt“ von Nicht-Überlebenden —, aber es war deutlich besser als SOFA allein. Auffallend war, dass RAR am besten bei Patienten funktionierte, die noch nicht in der höchsten Kategorie des Organversagens waren; dies deutet darauf hin, dass es besonders nützlich als Frühwarnzeichen und weniger als Maß für Endstadien ist.
Was das für Patienten und Familien bedeuten könnte
Für Familien und Kliniker, die vor kritischen Entscheidungen stehen, bietet RAR einen kostengünstigen, leicht zu berechnenden Marker, der Tests nutzt, die in fast jeder ICU ohnehin erhoben werden. Ein hoher RAR kurz nach der Aufnahme signalisiert, dass ein Lungenkrebspatient eine deutlich erhöhte Wahrscheinlichkeit hat, innerhalb der nächsten sechs bis zwölf Monate zu versterben, selbst wenn er noch nicht nach außen als vollständig organversagend erscheint. Diese Information kann Gespräche über Behandlungsziele leiten, eine engere Überwachung anregen und rechtzeitige Maßnahmen zur Verbesserung der Ernährung und Kontrolle von Entzündungen fördern. Obwohl das Verhältnis nicht perfekt ist und in zukünftigen Studien bestätigt werden muss, zeigt es Potenzial als praktisches Instrument, um einige der schwersten Entscheidungen bei fortgeschrittenem Lungenkrebs zu unterstützen.
Zitation: Zhang, L., Liu, T., Wang, G. et al. The red cell distribution width to albumin ratio as a novel predictor of 180-day mortality in lung cancer patients. Sci Rep 16, 4773 (2026). https://doi.org/10.1038/s41598-026-35005-7
Schlüsselwörter: Lungenkrebs, Intensivpflege, Bluttest-Biomarker, Ernährung und Entzündung, Sterberisiko