Clear Sky Science · de
Prävalenz von medikamentenresistenter Tuberkulose und ihre assoziierten Faktoren bei Tuberkulosepatienten im Wolkite-Gesundheitszentrum in Zentraläthiopien
Warum medikamentenresistente Tuberkulose wichtig ist
Tuberkulose, oder TB, ist eine uralte Lungenerkrankung, die weiterhin mehr als eine Million Menschen pro Jahr tötet. Sie ist normalerweise mit Antibiotika heilbar, doch wenn der Erreger Resistenzen gegen diese Medikamente entwickelt, werden die Behandlungen länger, teurer und deutlich unsicherer. Diese Studie aus dem Wolkite-Gesundheitszentrum in Zentraläthiopien untersucht genau, wie verbreitet medikamentenresistente TB in einer ländlichen Region ist und wer am ehesten betroffen ist – Hinweise, die sowohl lokale Gemeinschaften als auch die weitere Welt schützen können.
Ein genauerer Blick auf eine äthiopische Klinik
Das Wolkite-Gesundheitszentrum versorgt überwiegend eine ländliche Bevölkerung etwa 160 Kilometer von der äthiopischen Hauptstadt Addis Abeba entfernt. Die Forschenden überprüften drei Jahre an Patientenakten, von Anfang 2021 bis Ende 2023, und konzentrierten sich auf Personen, deren TB-Diagnose mit einem schnellen DNA-Test namens Xpert MTB/RIF bestätigt wurde. Dieser Test erkennt nicht nur TB-Bakterien, sondern zeigt auch, ob der Erreger gegen Rifampicin resistent ist, eines der wichtigsten Erstlinien‑Medikamente gegen TB. Durch die Analyse von Alter, Geschlecht, Wohnort, HIV-Status, TB-Typ und einer möglichen Vorgeschichte mit TB wollte das Team diejenigen Patientengruppen identifizieren, die am stärksten gefährdet sind, resistente Stämme zu tragen.
Wie verbreitet war medikamentenresistente TB?
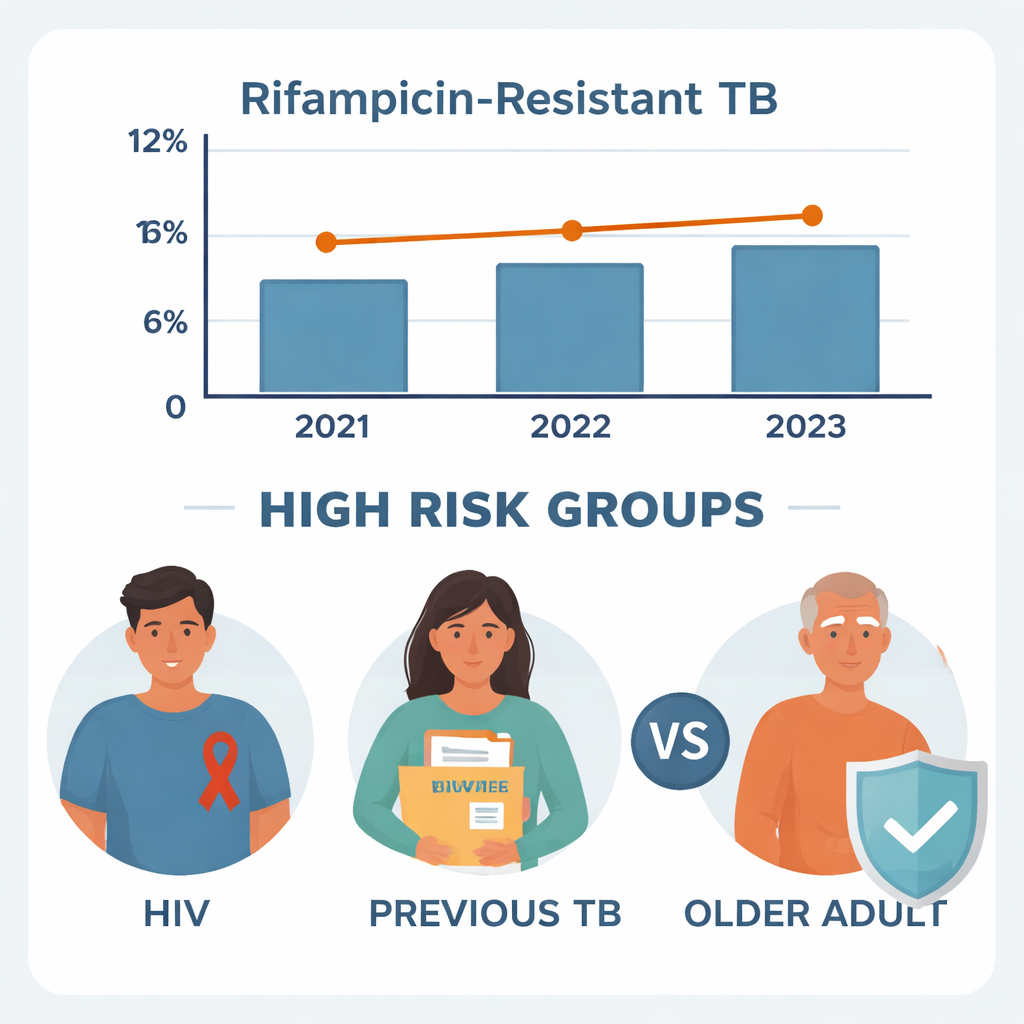
Von 1.600 auf TB getesteten Personen hatten 470 die Erkrankung, und bei 452 lagen vollständige Unterlagen vor, die detailliert untersucht werden konnten. Von diesen 452 TB-Patienten hatten 47 – also etwa einer von zehn – rifampicinresistente TB. Dieses Resistenzniveau ähnelt Berichten aus anderen Teilen Äthiopiens und deutet darauf hin, dass das Problem nicht auf große Städte beschränkt ist. Betrachtet man die einzelnen Jahre separat, blieben die Resistenzraten relativ konstant: etwa 10,2 % im Jahr 2021, 8,7 % im Jahr 2022 und 12,2 % im Jahr 2023. Ein statistischer Test ergab, dass diese kleinen Schwankungen wahrscheinlich dem Zufall zuzuschreiben sind und keinen echten Auf- oder Abwärtstrend darstellen.
Vergangene Erkrankungen und HIV erhöhen das Risiko deutlich
Das deutlichste Warnzeichen für medikamentenresistente TB war eine frühere TB-Erkrankung. Ungefähr 28 % der Patienten hatten in der Vergangenheit bereits eine TB-Behandlung erhalten. Unter ihnen wiesen fast ein Viertel (24,4 %) nun rifampicinresistente TB auf, verglichen mit nur 4,9 % bei Personen mit erstmaliger TB. Nach Berücksichtigung anderer Faktoren war die Wahrscheinlichkeit, resistente Erreger zu haben, bei Patienten mit früherer TB etwa fünfmal höher. Dieses Muster unterstützt eine häufige Sorge: War die Behandlung in der Vergangenheit unvollständig, unterbrochen oder schlecht überwacht, können überlebende Bakterien Resistenzen gegen Standardmedikamente entwickeln, was künftige Infektionen deutlich schwerer heilbar macht.
Doppelte Belastung durch TB und HIV
Auch eine HIV-Infektion erwies sich als starker Treiber der Resistenz. Rund ein Viertel der TB-Patienten in Wolkite lebte mit HIV. Innerhalb dieser Gruppe hatten mehr als einer von fünf Patientinnen und Patienten rifampicinresistente TB, verglichen mit weniger als einem von vierzehn unter HIV-negativen Patienten. In der abschließenden Analyse waren HIV-positive Patienten etwa sechs- bis siebenmal häufiger betroffen von medikamentenresistenter TB. Ärztinnen und Ärzte vermuten mehrere Gründe: HIV schwächt das Immunsystem, kann die Aufnahme von TB-Medikamenten beeinträchtigen und erfordert häufig komplexe Arzneimittelkombinationen, die schwer verträglich sind oder nicht vollständig eingenommen werden. All dies erleichtert das Auftreten und die Ausbreitung resistenter TB-Stämme.
Altersunterschiede und ihre Bedeutung
Auch das Alter spielte eine Rolle, allerdings überraschend. Der größte Anteil der Patienten waren junge Erwachsene zwischen 18 und 34 Jahren, doch diese Gruppe hatte den geringsten Anteil an rifampicinresistenten Fällen. Im Vergleich zu Patienten über 65 wurde für junge Erwachsene eine etwa 95 % geringere Wahrscheinlichkeit für resistente TB geschätzt. Personen mittleren Alters lagen dazwischen. Ältere Menschen haben möglicherweise ein schwächeres Immunsystem, mehr Begleiterkrankungen und häufiger bereits eine TB-Behandlung hinter sich, was alles zur Entstehung von Resistenzen beitragen kann. Diese Ergebnisse legen nahe, dass ältere Patientengruppen besondere Aufmerksamkeit benötigen, inklusive sorgfältiger Nachsorge und Unterstützung, jede Dosis der Medikamente vollständig einzunehmen.
Was das für Patientinnen, Patienten und Gemeinschaften bedeutet
Insgesamt zeigt die Studie, dass medikamentenresistente TB in diesem ländlichen äthiopischen Umfeld bereits fest verankert ist und nicht abnimmt. Personen mit früherer TB, Menschen mit HIV und ältere Erwachsene haben das höchste Risiko, auf Stämme zu treffen, die auf Standardbehandlungen nicht mehr ansprechen. Für Patientinnen und Patienten bedeutet das: Beim ersten Mal konsequent die vollständige TB-Medikamentenkur einzuhalten, ist lebenswichtig. Für Gesundheitssysteme deutet es auf die Notwendigkeit stärkerer Nachverfolgung, besserer Integration von HIV- und TB-Diensten sowie spezieller Unterstützung für Risikogruppen hin. Indem Ressourcen dort konzentriert werden, wo sie am dringendsten gebraucht werden, können Gemeinschaften wie Wolkite die Ausbreitung medikamentenresistenter TB verlangsamen und dazu beitragen, lebensrettende Medikamente für kommende Generationen wirksam zu erhalten.
Zitation: Simieneh, A., Dereje, R., Misganaw, T. et al. Prevalence of drug resistant tuberculosis and its associated factors among tuberculosis patients at wolkite health center in central Ethiopia. Sci Rep 16, 4888 (2026). https://doi.org/10.1038/s41598-026-34986-9
Schlüsselwörter: Tuberkulose, medikamentenresistente TB, Äthiopien, HIV-Koinfektion, Öffentliche Gesundheit