Clear Sky Science · de
Neuropeptide Neurotensin und Substance P beschleunigen die Heilung diabetischer Wunden durch Modulation von Immunität und Hautmikrobiom
Warum langsam heilende Wunden wichtig sind
Für viele Menschen mit Diabetes kann eine kleine Blase oder Schnittverletzung am Fuß zu einer hartnäckigen, gefährlichen Wunde werden, die sich nicht schließt. Diese chronischen Geschwüre, bekannt als diabetische Fußulzera, sind eine führende Ursache für Infektionen und Amputationen. Die neue Studie untersucht, ob winzige, von Nerven stammende Moleküle, die direkt auf die Haut aufgebracht werden, diesen Wunden helfen können, schneller zu heilen — nicht indem sie Keime wie ein Antibiotikum abtöten, sondern indem sie die übermäßige Entzündung beruhigen und die auf der Haut lebenden Bakterien behutsam zurück zu einem gesünderen Gleichgewicht lenken.
Zwei winzige Botenstoffe auf der Haut
Die Forschenden konzentrierten sich auf zwei natürlich vorkommende Botenstoffe, Neurotensin und Substance P. Diese Moleküle werden von Nervenzellen produziert und sind bereits dafür bekannt, Blutfluss, Gewebereparatur und Immunantworten zu beeinflussen. Bei Diabetes sinken ihre Spiegel in der Haut oft, parallel zur gestörten Wundheilung. Um zu testen, ob das Ersetzen dieser Moleküle helfen könnte, erzeugte das Team kleine Vollhautwunden auf den Rücken gesunder und diabetischer Mäuse. Jeden Tag trugen sie eine einfache Kochsalzlösung, Neurotensin oder Substance P direkt auf die Wunden auf und verfolgten über zehn Tage sorgfältig, wie schnell die verletzte Haut verschloss, während sie gleichzeitig Immunzellen und Hautbakterien untersuchten.
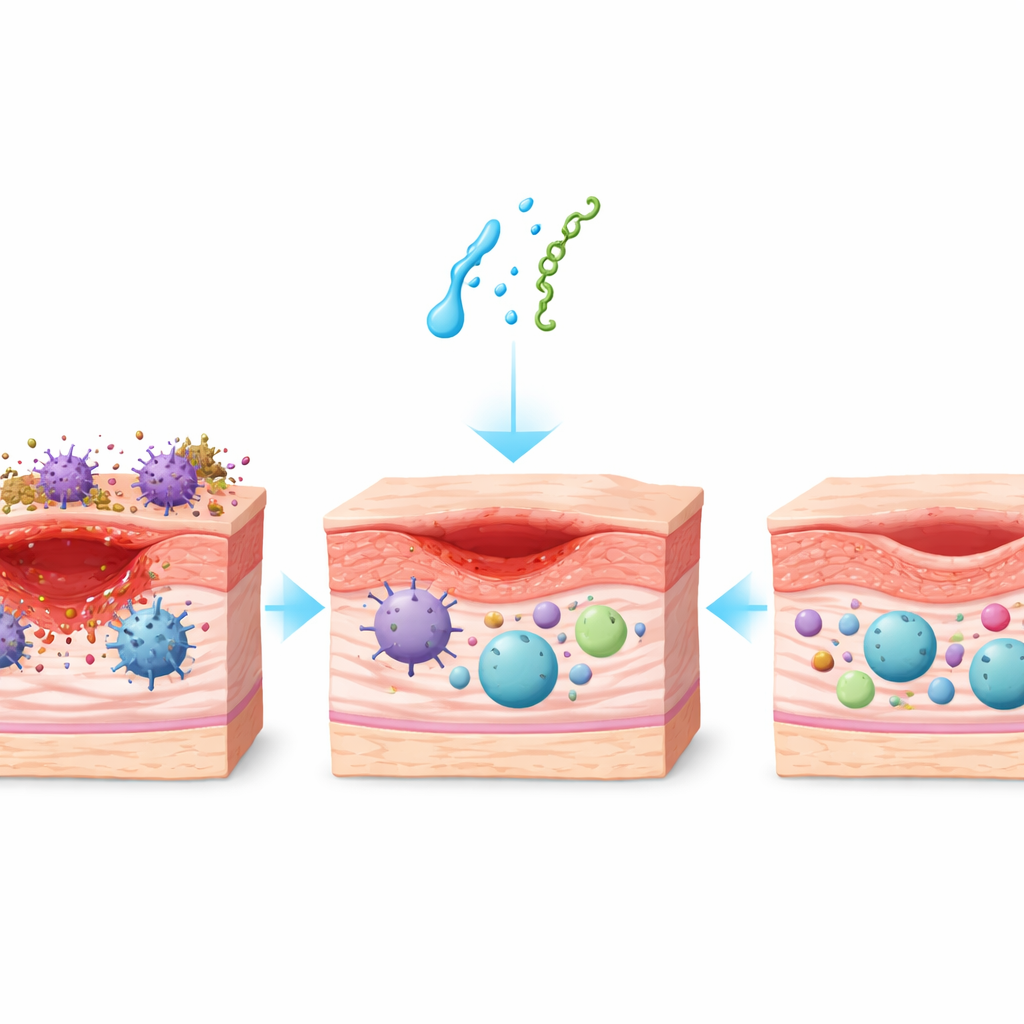
Schnelleres Verschließen hartnäckiger Wunden
Wie erwartet heilten die diabetischen Mäuse langsamer als die gesunden Mäuse, die Wunden blieben offen und entzündet. Bei Behandlung mit entweder Neurotensin oder Substance P änderte sich das Bild jedoch. Sowohl bei gesunden als auch bei diabetischen Tieren verkleinerten sich die Wunden schneller, und der Nutzen war besonders ausgeprägt bei Diabetes. Im Durchschnitt schlossen die peptidebehandelten diabetischen Wunden etwa anderthalb Tage früher als unbehandelte diabetische Wunden und übertrafen sogar die Wunden unbehandelter gesunder Mäuse. Substance P zeigte den stärksten Effekt und verkürzte die Zeit bis zu wichtigen Heilungsmeilensteinen wie 50 % Verschluss am deutlichsten.
Beruhigung der überaktiven Abwehrkräfte des Körpers
Die langsame Heilung bei Diabetes wird teilweise von einem Immunsystem verursacht, das in Angriffsmodus verharrt. Das Team untersuchte die Immunzellen in der Wunde genau, mit Fokus auf Makrophagen — Zellen, die einen aggressiven, mikrobenbekämpfenden „M1“-Zustand oder einen sanfteren, reparaturorientierten „M2“-Zustand annehmen können. Diabetische Wunden waren von M1-Zellen überfüllt und wiesen zu wenige M2-Zellen auf, was auf anhaltende Entzündung hindeutete. Topisches Neurotensin und besonders Substance P verschoben dieses Gleichgewicht: aggressive M1-Zellen nahmen ab, und pro-heilende M2-Zellen nahmen zu, wodurch ein Profil wiederhergestellt wurde, das dem gesunder Haut ähnelt. Andere entzündliche Zellen, einschließlich T-Zellen und Neutrophilen, kehrten unter Behandlung ebenfalls näher an Normalwerte zurück, was darauf hinweist, dass die Peptide der Wunde halfen, vom chronischen Abwehrzustand in eine Phase der Auflösung und Reparatur überzugehen.
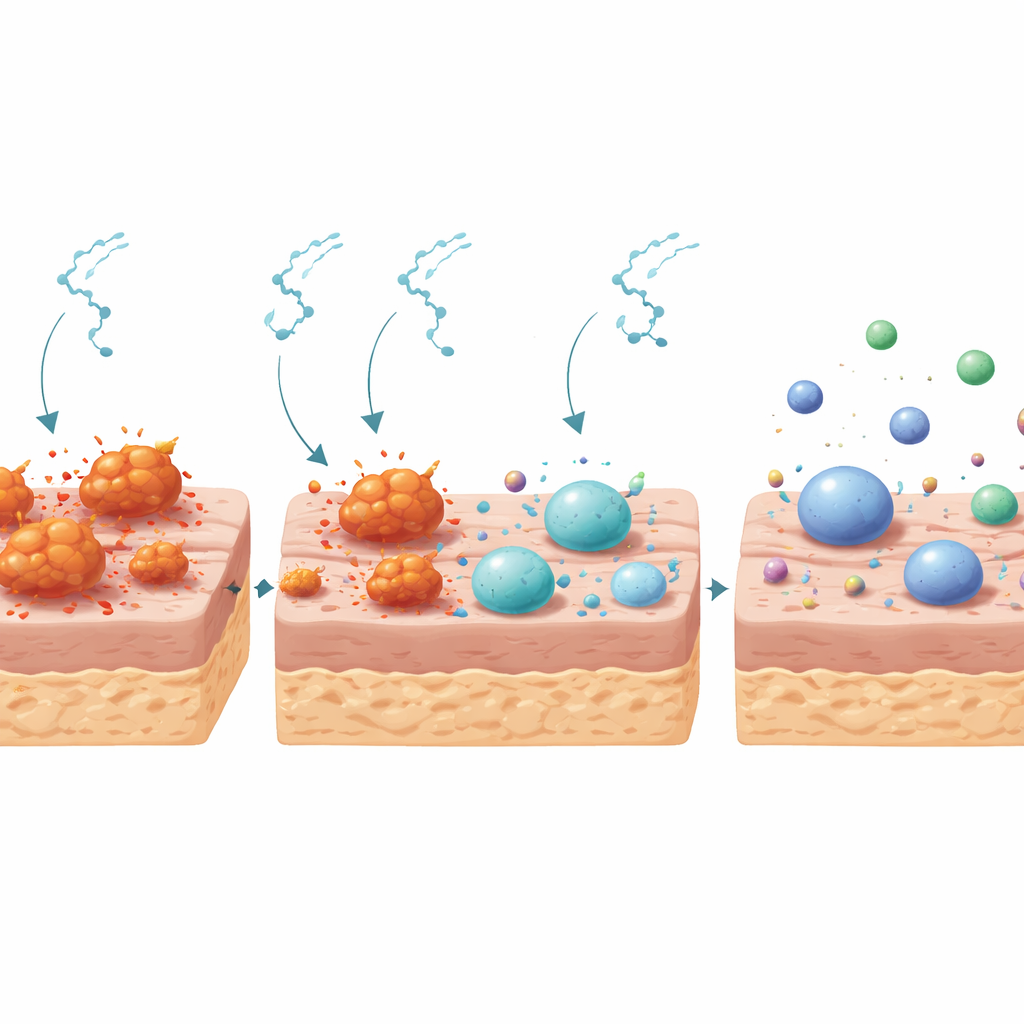
Förderung der Rückkehr freundlicher Mikroben
Die äußere Hautschicht beherbergt umfangreiche Bakteriengemeinschaften, die normalerweise mit dem Körper zusammenarbeiten, um die Gesundheit zu erhalten. Bei den diabetischen Mäusen war diese mikrobielle Nachbarschaft verzerrt: Eine einzelne Bakteriengruppe, dominiert von Staphylococcus, überwucherte andere Arten, und bestimmte Gattungen, die mit schlechter Heilung in Verbindung stehen, wie Aerococcus und Weissella, tauchten nur bei den diabetischen Tieren auf. Nach zehn Tagen Behandlung veränderte sich das bakterielle Bild. In diabetischen Wunden, die mit Substance P behandelt wurden, gingen die Häufigkeit von Staphylococcus und mehreren anderen potenziell schädlichen Gruppen stark zurück, während nützliche oder neutrale Bakterien, die in nicht-diabetischer Haut üblich sind, darunter Lactobacillus und verwandte Typen, stärker in den Vordergrund traten. Insgesamt wurde das behandelte diabetische Mikrobiom ausgeglichener und ähnelte stärker dem gesunder Mäuse, was darauf hindeutet, dass die Peptide das Hautökosystem von einem chronischen, infektionsempfindlichen Zustand weglenkten.
Verbindung von Nerven, Immunität und Mikroben
Insgesamt deuten die Ergebnisse auf eine doppelte Wirkung von Neurotensin und Substance P hin. Als einfache topische Behandlung angewendet, helfen sie diabetischen Wunden, schneller zu schließen, indem sie gleichzeitig übermäßige Entzündungen dämpfen und die mikrobiellen Bewohner der Haut in Richtung einer gesünderen Zusammensetzung umgestalten. Anstatt wie klassische Antibiotika direkt Bakterien abzutöten, scheinen diese Neuropeptide das Gleichgewicht an der Schnittstelle von Nerven, Immunzellen und Mikroben wiederherzustellen. Obwohl die Arbeit an Mäusen durchgeführt wurde und vor einer Anwendung beim Menschen noch viele Schritte nötig sind, legt sie nahe, dass die Stärkung körpereigener Botenstoffe einen neuen Weg bieten könnte, chronische diabetische Wunden zu heilen und gleichzeitig die Abhängigkeit von langwierigen Antibiotikatherapien zu verringern.
Zitation: Maranha, A., Leal, E.C., Alarico, S. et al. Neuropeptides neurotensin and substance P accelerate diabetic wound healing by modulating immunity and the skin microbiome. Sci Rep 16, 9456 (2026). https://doi.org/10.1038/s41598-025-30723-w
Schlüsselwörter: Heilung diabetischer Wunden, Hautmikrobiom, Substanz P, Neuropeptide, chronische Entzündung