Clear Sky Science · de
Funktionelle Genomik-Integration von glycolysebezogenen Gen-Netzwerken enthüllt prognostische Biomarker und Regulation des Immunmikromilieus bei Brustkrebs
Warum zuckerverwertende Tumoren für Patienten wichtig sind
Brustkrebszellen verstoffwechseln Zucker häufig auf ungewöhnliche Weise, selbst wenn ausreichend Sauerstoff vorhanden ist. Diese veränderte Energiegewinnung, bekannt als Glykolyse, tut mehr, als nur das Tumorwachstum zu versorgen – sie kann auch die Immunzellen, die den Tumor umgeben, umgestalten und damit den Verlauf für Patienten beeinflussen. Diese Studie kombiniert große genetische Datenbanken, Einzelzellmessungen und Computermodelle, um zu zeigen, wie zuckerhungrige Tumoren in der Brust mit charakteristischen Immunlandschaften, Unterschieden im Überleben von Patientinnen und potenziellen neuen Therapieoptionen verknüpft sind.
Ein Blick in Tumoren durch viele Datenlinsen
Die Forschenden begannen damit, mehrere Datentypen von Tausenden Frauen mit Brustkrebs zu sammeln. Sie nutzten Bulk-Tumorprofile aus großen Konsortien (TCGA und METABRIC), fein aufgelöste Einzelzell-RNA-Sequenzierungen aus Patientenproben und genetische Studien, die DNA-Varianten mit Veränderungen der Genaktivität verbinden. Aus diesen Quellen stellten sie eine Liste von mehr als viertausend Genen zusammen, die an der Glykolyse beteiligt sind, und reduzierten sie dann auf einige hundert, die sowohl in Tumoren verändert als auch eng mit der Brustkrebsbiologie verknüpft waren. Mithilfe von maschinellem Lernen entwickelten sie einen 16-Gen-„Glykolyse-Score“, der für jeden Tumor berechnet werden konnte.
Risikogruppen unterschieden nach Tumor-Zuckerverbrauch
Als die Patientinnen in Gruppen mit hohem und niedrigem Score unterteilt wurden, zeigten sich deutliche Unterschiede im Ergebnis. Tumoren mit hohen Glykolyse-Scores wiesen häufiger zahlreiche Mutationen, Anzeichen rascher Zellteilung und ein schlechteres Gesamtüberleben auf. Dieses Muster war besonders ausgeprägt bei hormonempfindlichen (Luminal A und B) und triple-negativen Brustkrebserkrankungen, wo hohe Scores Patientinnen mit deutlich kürzeren Überlebenszeiten kennzeichneten. Durch die Kombination des Glykolyse-Scores mit grundlegenden klinischen Informationen wie Alter und Stadium erstellte das Team ein leicht ablesbares Diagramm, ein Nomogramm, das die Überlebenschancen einer Patientin nach ein, drei oder fünf Jahren genauer schätzte als traditionelle Maße allein.
Immunnachbarschaften, geformt vom Tumorstoffwechsel
Die Studie untersuchte anschließend, wie diese metabolische Signatur mit der immunologischen „Nachbarschaft“ um Tumoren zusammenhängt. Mithilfe von Algorithmen, die aus Bulk-Proben die vorhandenen Immunzelltypen ableiten, fand man in Hoch-Score-Tumoren viele sogenannte M2-Makrophagen und andere Zellen, die mit Immunsuppression und chronischer Entzündung assoziiert sind, während es weniger krebsbekämpfende CD8-T-Zellen und antigenpräsentierende dendritische Zellen gab. Im Gegensatz dazu befanden sich Niedrig-Score-Tumoren eher in einem „heißen“ Immunumfeld mit mehr aktiven Killer-T-Zellen und unterstützenden B-Zellen. Einzelzell-Sequenzierungen bestätigten, dass innerhalb des Tumorgewebes bestimmte Immunzellen – insbesondere myeloide Zellen und T-Zellen – selbst eine erhöhte Glykolyse-Aktivität zeigten, was darauf hindeutet, dass der metabolische Zustand des Tumors und das Verhalten der Immunzellen eng miteinander verflochten sind.
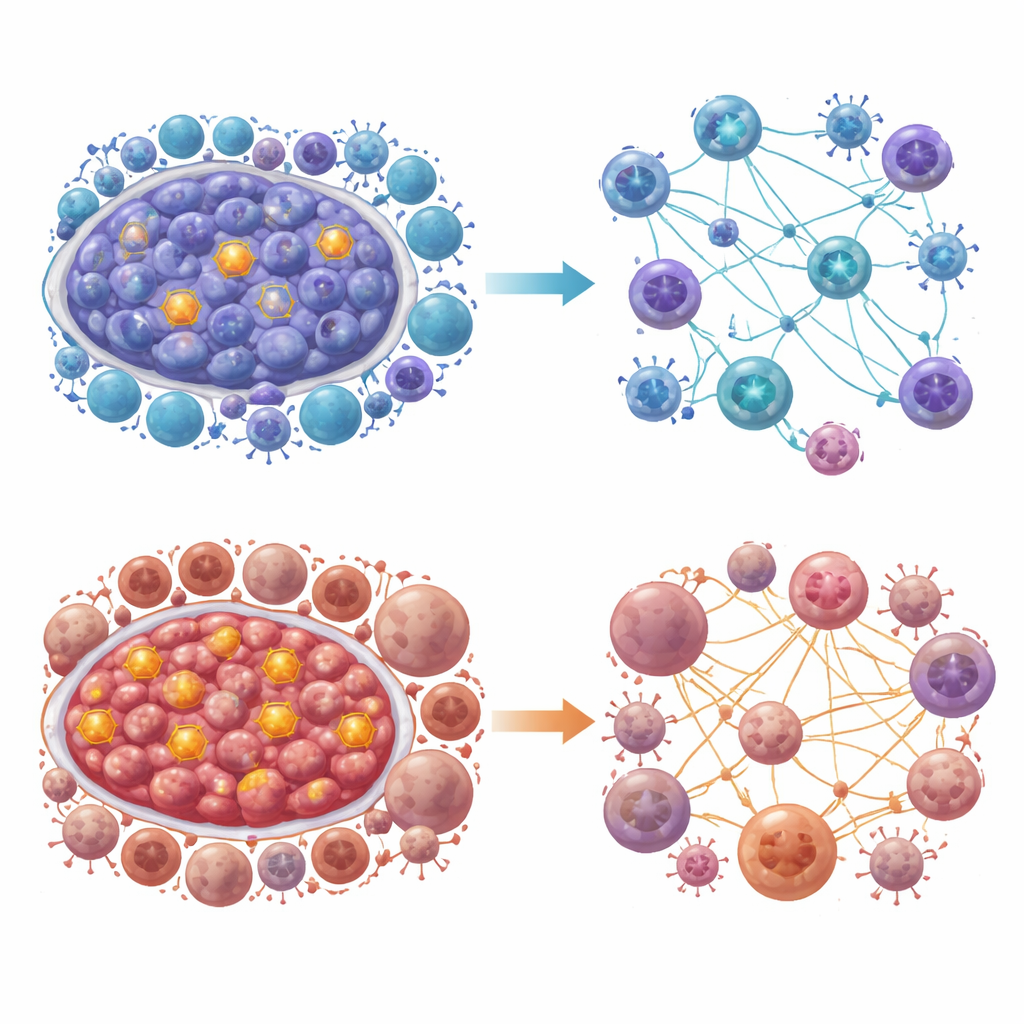
Zell-zu-Zell-Signale und wichtige schützende oder riskante Gene
Bei näherer Betrachtung kartierte das Team, wie verschiedene Zelltypen über Signalmoleküle miteinander kommunizieren. Myeloide Zellen mit hoher Glykolyse nutzten stark Pfade wie MHC-II, MIF und SPP1 zur Kommunikation, während T-Zellen MHC-I-, CCL- und CXCL-Signale bevorzugten. Diese Muster unterschieden sich zwischen Hoch- und Niedrig-Glykolyse-Zuständen und zwischen Brustkrebs-Subtypen und geben Hinweise darauf, warum manche Tumoren resistenter gegen Immunangriffe sind. Um Ursache und Wirkung zu untersuchen, verwendeten die Forschenden einen genetischen Ansatz namens Mendelsche Randomisierung. Sie fanden, dass höher genetisch bedingte Aktivität zweier Gene, NT5E und NRG1, mit einem leicht geringeren Brustkrebsrisiko assoziiert war, während eine höhere S100B-Aktivität mit einem erhöhten Risiko verbunden war. Labortests bestätigten, dass diese Gene in Brustkrebszelllinien verändert sind, und Computer-Docking deutete darauf hin, dass existierende Medikamente wie Trametinib und AZD8055 stark an Proteine binden könnten, die mit diesem glykolytischen Netzwerk zusammenhängen.
Was das für zukünftige Behandlungen bedeutet
Insgesamt zeichnet die Studie das Bild, dass Tumoren, die stark auf Zuckerverbrennung angewiesen sind, nicht nur schneller wachsen, sondern auch ein feindlicheres immunologisches Umfeld aufbauen, das sie vor Angriffen schützt. Indem dieses Verhalten in einem 16-Gen-Score erfasst wird, könnten Ärztinnen und Ärzte künftig Patientinnen besser in Risikogruppen einteilen und Therapieentscheidungen gezielter treffen. Die Identifizierung spezifischer schützender und riskanter Gene sowie möglicher Wirkstoffkandidaten, die deren Signalwege angreifen, weist auf künftige Strategien hin, die stoffwechselgerichtete Behandlungen mit Immuntherapien kombinieren. Wenn diese Ergebnisse in klinischen Studien bestätigt werden, könnte diese Stoffwechsel–Immun-Landkarte dazu beitragen, mehr Brusttumoren von immunologisch „kalt“ zu „heiß“ zu verwandeln und so die Ergebnisse für Frauen weltweit zu verbessern.
Zitation: Niu, Y., Jiang, Y., Wang, Z. et al. Functional genomics integration of glycolysis-related gene networks reveals prognostic biomarkers and immune microenvironment regulation in breast cancer. Sci Rep 16, 9583 (2026). https://doi.org/10.1038/s41598-025-29391-7
Schlüsselwörter: Brustkrebs, Tumorstoffwechsel, Glykolyse-Gene, Immunmikromilieu, präzisionsonkologie