Clear Sky Science · de
Der Datensatz der Brain Tumor Segmentation Challenge 2024 Meningiom-Radiotherapie (BraTS-MEN-RT)
Warum die Kartierung von Hirntumoren wichtig ist
Wenn jemand wegen eines Hirntumors behandelt wird, müssen Ärzte die Strahlung präzise ansteuern: genug, um Tumorzellen zu zerstören, aber nicht so viel, dass gesundes Hirngewebe geschädigt wird. Bei einer häufigen Tumorart, dem Meningiom, hängt dieses Zielsetzen davon ab, dass Expertinnen und Experten den Tumor auf dreidimensionalen MRT-Aufnahmen von Hand nachzeichnen. Diese Arbeit ist langsam, mühsam und kann von Spezialist zu Spezialist unterschiedlich ausfallen. Dieser Artikel beschreibt einen großen neuen internationalen Datensatz, der festhält, wie Expertinnen und Experten Meningiome für die Radiotherapie abgrenzen, und damit die Grundlage für Computerprogramme schafft, die diese Aufgabe schneller und konsequenter übernehmen können.
Ein häufiger Hirntumor mit komplexer Behandlung
Meningiome entstehen aus den Hirnhäuten und sind die häufigsten primären Hirntumoren bei Erwachsenen. Viele wachsen langsam und sind nicht bösartig, doch andere können nach einer Operation zurückkehren oder sich aggressiv verhalten, sodass die Radiotherapie ein wichtiger Bestandteil der Behandlung ist. Bevor Strahlung verabreicht wird, müssen Kliniker das „Zielvolumen“ im MRT definieren: das gesamte Tumorareal und bei postoperativen Fällen die Operationshöhle, in der Tumorzellen verbleiben können. Das ist komplizierter, als es klingt. Narbengewebe, postoperativ bedingte Veränderungen, Metallimplantate und spezielle Kopfrahmen für fokussierte Strahlung können Bilder verzerren und die Tumorgrenze selbst für erfahrene Expertinnen und Experten schwer erkennbar machen.
Aufbau einer gemeinsamen Bildbibliothek
Um diesen entscheidenden Schritt zu verbessern, haben Forscherinnen und Forscher aus sieben großen Zentren in den USA und Großbritannien zusammengearbeitet und den BraTS-MEN-RT-Datensatz erstellt. Er enthält 750 MRT-Untersuchungen, die in realen Radiotherapie-Plänen von Meningiompatientinnen und -patienten verwendet wurden, wovon 570 Aufnahmen und 500 von Expertinnen und Experten erstellte Zielvolumen öffentlich verfügbar sind. Die Aufnahmen sind kontrastverstärkte 3D-MRT-Bilder, die dem entsprechen, was Ärzte tatsächlich im Planungsraum nutzen: Sie behalten die ursprüngliche Auflösung und Orientierung bei und enthalten den gesamten Kopf, nicht nur das Gehirn. Die Fälle decken ein breites Alterspektrum ab, umfassen Frauen und Männer, intakte Tumoren sowie postoperative Situationen und verschiedene Arten der Strahlenbehandlung. Diese Vielfalt ist entscheidend, um computergestützte Modelle zu trainieren, die zuverlässig in unterschiedlichen Krankenhäusern und an verschiedenen Scannertypen funktionieren müssen.
Schutz der Privatsphäre bei gleichzeitiger Bewahrung medizinisch relevanter Informationen
Da jedes MRT auch das Gesicht einer Person erfasst, legte das Team besonderen Wert auf den Schutz der Patientinnen- und Patientenidentität. Es wurde ein automatisiertes Verfahren eingesetzt, das Gesichtszüge aus den Bildern entfernt, während Schädel, Gehirn und Tumoren erhalten bleiben. Jeder „defacete“ Scan wurde anschließend Schicht für Schicht von einer Neuroradiologin bzw. einem Neuroradiologen und einer Strahlentherapeutin bzw. einem Strahlentherapeuten überprüft, um sicherzustellen, dass kein Tumorgewebe versehentlich abgeschnitten wurde, insbesondere bei Tumoren in der Schädelbasisnähe. Falls ein Tumor zu weit in die entfernte Region hineinreichte und nicht sicher wiederhergestellt werden konnte, wurde der Fall ausgeschlossen. Dieses Abwägen zwischen Datenschutz und medizinischer Nutzbarkeit ist zentral, um große Bildsammlungen sicher teilbar zu machen.
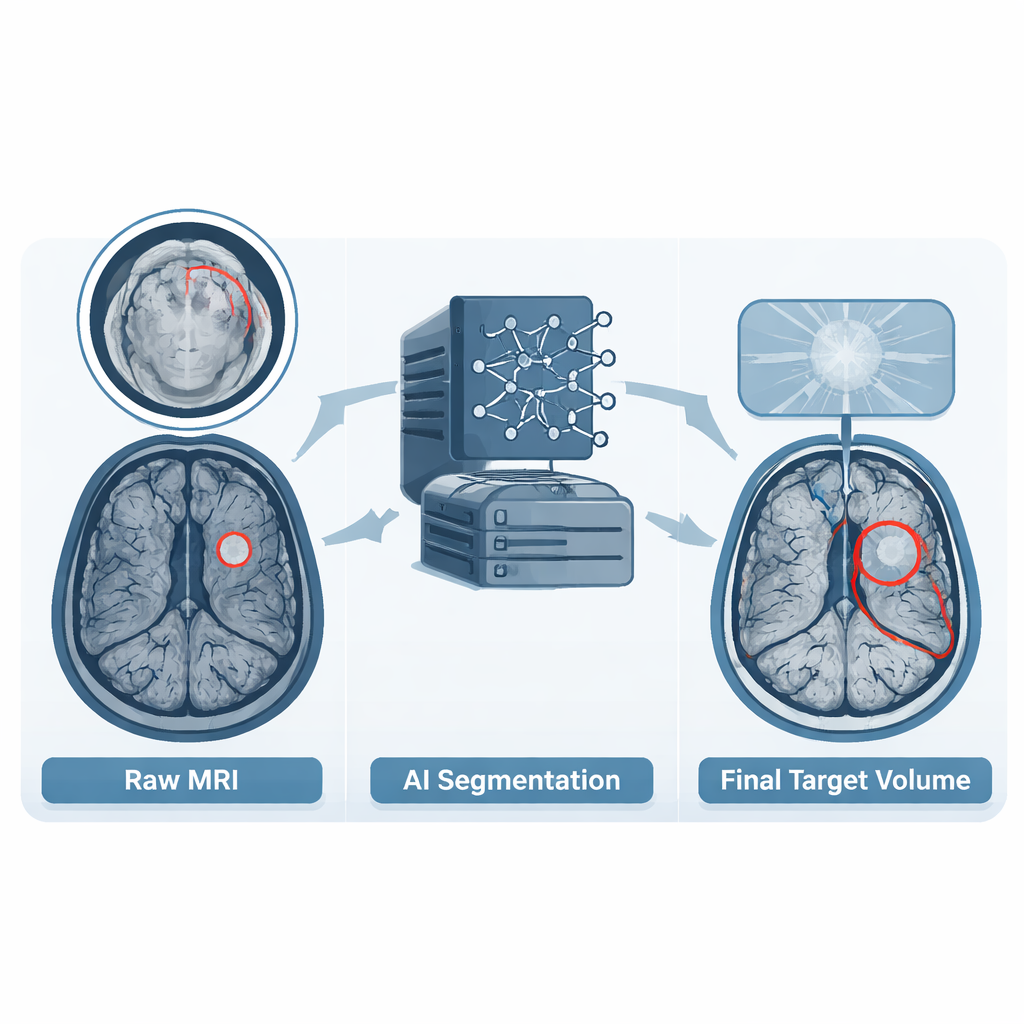
Expertenurteil in Trainingsmaterial verwandeln
Neben den Bildern enthält der Datensatz detaillierte Konturen der Tumorregionen, bekannt als „gross tumor volumes“. Wenn Krankenhäuser solche Volumina bereits in ihrer routinemäßigen Planung gezeichnet hatten, wurden diese Konturen als Ausgangspunkt verwendet. In anderen Fällen oder wenn die Konturen nicht den vereinbarten Richtlinien entsprachen, nutzte das Team ein modernes Deep-Learning-Modell, um eine erste Schätzung zu erzeugen. Eine ärztliche Assistenz in der Radioonkologie überprüfte daraufhin jeden Fall Schicht für Schicht und passte die Grenzen an die aktuellen Behandlungsstandards an und ergänzte fehlende Tumorherde. Abschließend prüfte eine approbierte Neuroradiologin bzw. ein approbierter Neuroradiologe jede Kontur und forderte bei Bedarf weitere Verfeinerungen an. Dieser mehrstufige Prozess wandelte unterschiedliche reale Praxis in einen einheitlichen, konsistenten Referenzsatz um, von dem Computer lernen können.
Wie dies die Versorgung von Patientinnen und Patienten voranbringt
Durch die Veröffentlichung dieses sorgfältig kuratierten Datensatzes für die Forschungsgemeinschaft liefern die Autorinnen und Autoren die fehlende Zutat, die nötig ist, um Algorithmen zu entwickeln und zu testen, die Meningiom-Zielvolumina auf radiotherapierelevanten Planungsaufnahmen automatisch abbilden können. Wenn solche Werkzeuge sich als genau erweisen, könnten sie Klinikerinnen und Kliniker Zeit sparen, Unterschiede zwischen Expertinnen und Experten sowie Einrichtungen verringern und dazu beitragen, dass mehr Patientinnen und Patienten präzise zielgerichtete Strahlentherapie erhalten. Alltagswirksam verwandelt die Arbeit Tausende von Stunden spezialisierten Aufwands in eine wiederverwendbare Ressource, die die Behandlung von Hirntumoren sicherer, konsistenter und breiter zugänglich machen könnte.
Zitation: LaBella, D., Schumacher, K., Mix, M. et al. The 2024 Brain Tumor Segmentation Challenge Meningioma Radiotherapy (BraTS-MEN-RT) dataset. Sci Data 13, 306 (2026). https://doi.org/10.1038/s41597-026-06649-x
Schlüsselwörter: meningiom, radiotherapie, MRT, Tumorsegmentierung, Datensatz medizinischer Bildgebung