Clear Sky Science · de
Echter klinischer Nutzen umfassender genomischer Analysen bei fortgeschrittenen soliden Tumoren
Warum das Lesen von DNA-Tests die Krebsbehandlung verändern kann
Ärzte nutzen zunehmend leistungsfähige DNA-Tests, um Tumoren gleichzeitig auf Hunderte genetische Veränderungen zu durchsuchen, in der Hoffnung, jeden Patienten mit einem Medikament zu versorgen, das seinen Krebs gezielt angreift. Außerhalb klinischer Studien war jedoch unklar, wie oft diese Strategie tatsächlich dazu beiträgt, das Überleben zu verlängern. Diese Studie untersucht mehr als 54.000 Menschen mit fortgeschrittenen Krebserkrankungen in ganz Japan und stellt eine einfache, aber wichtige Frage: Wenn wir das Tumorgenom umfassend analysieren, welchen echten Nutzen ziehen Patienten daraus?
Einen Blick unter die Haube von Tausenden Tumoren
Die Forschenden nutzten eine landesweite Datenbank, die sowohl genetische als auch klinische Informationen von Patienten erfasst, die im Rahmen der Routineversorgung eine umfassende genomische Analyse (CGP) erhalten hatten. Alle Patienten hatten fortgeschrittene solide Tumoren und hatten weitgehend die Standardbehandlungen abgeschlossen. Mit einem einzelnen Test, der 324 krebsrelevante Gene liest, katalogisierte das Team, welche Mutationen vorhanden waren und wie stark die Evidenz dafür war, dass jede Mutation mit einer bereits existierenden oder gut gestützten Therapie angegriffen werden könnte. Sie gruppierten die Befunde von den am besten abgesicherten (Evidenzstufe A) bis zu denen, die nur durch frühe Laborarbeiten gestützt sind (Stufe E) oder derzeit gar keine Behandlungsverbindung aufweisen.
Genetische Treffer und Überleben: Wer profitiert?
Über alle Krebsarten hinweg hatten fast drei Viertel der Patienten mindestens eine genetische Veränderung, die Expertinnen und Experten als potenziell „behandelbar“ ansehen – etwas, das die Therapie lenken könnte. Angehörige, deren Tumoren die am stärksten belegten Marker (Stufe A) trugen, lebten im Mittel länger als Patienten, deren Tumoren nur schwächere oder keine Evidenzmarker aufwiesen. Zum Beispiel hatten Personen mit Stufe-A-Befunden, die mit bereits zugelassenen Medikamenten verknüpft sind, eine mediane Überlebenszeit von etwa 16 Monaten nach der Testung, verglichen mit etwa 12 Monaten bei Patienten mit weniger aussagekräftigen Befunden. Dieses Muster zeigte sich in mehreren Krebsarten, darunter Lungen-, Gallengangs- und Gebärmutterschleimhautkrebs, was darauf hindeutet, dass das Auffinden eines hochverlässlichen Ziels in der Praxis zu besseren Ergebnissen führen kann. 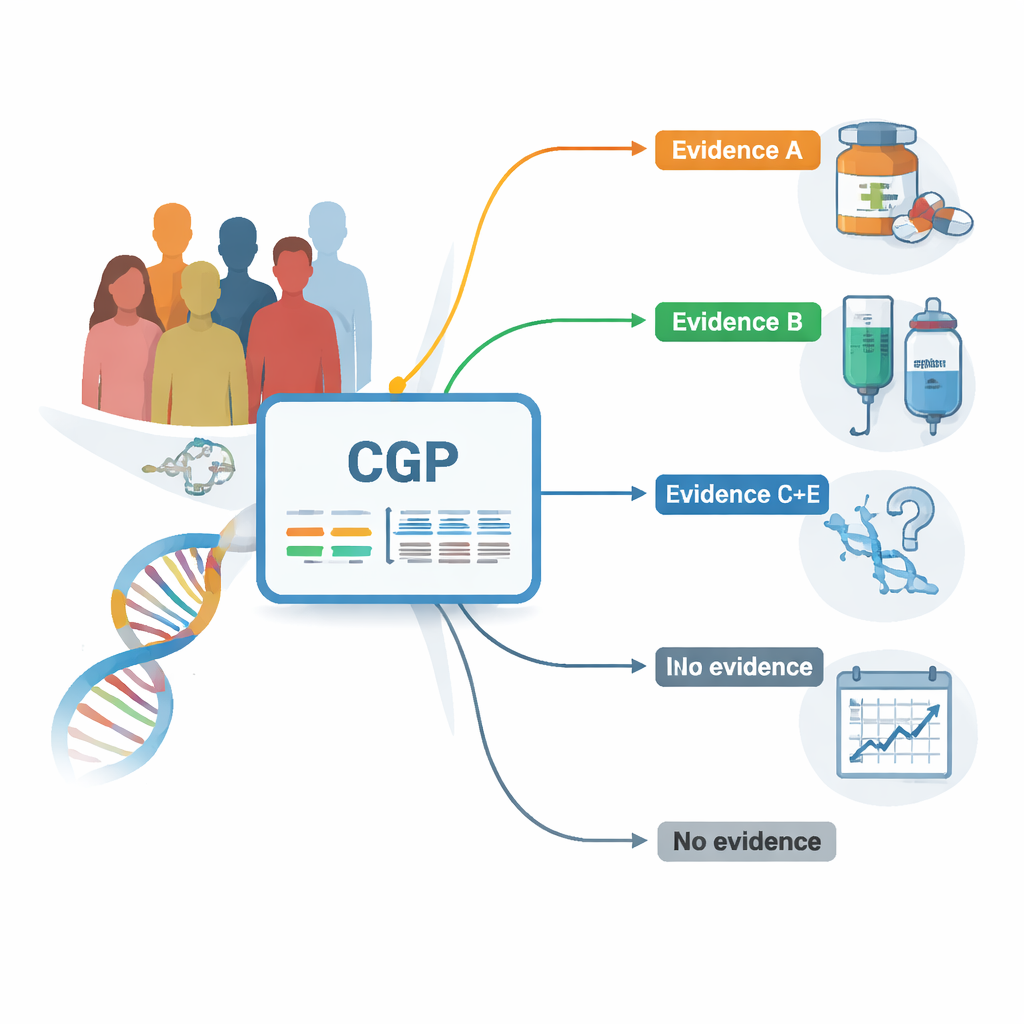
Vom vielversprechenden Befund zum tatsächlichen Medikament
Doch ein guter Zielmarker im Tumor zu haben und tatsächlich ein passendes Medikament zu erhalten, erwies sich als sehr unterschiedliche Dinge. Nur etwa 8 % aller Patienten erhielten im Anschluss eine Behandlung, die eindeutig durch ihre CGP-Ergebnisse geführt wurde – entweder ein zugelassenes Präzisionsmedikament oder eine experimentelle Therapie in einer Studie bzw. Off-Label-Anwendung. Hindernd wirkten höheres Alter, schlechterer Allgemeinzustand und die einfache Tatsache, dass geeignete Studien oder Medikamente nicht immer für jede Mutation verfügbar waren. Der Anteil der Patienten, die profitierten, stieg im Zeitverlauf, als mehr Präzisionsmedikamente zugelassen wurden, aber es gab große Unterschiede zwischen den Tumorarten: Mehr als einer von fünf Patienten mit Schilddrüsen- oder Lungenkrebs erhielt CGP-geführte Behandlungen, während der Anteil bei Bauchspeicheldrüsen- und Leberkrebs unter 2 % blieb.
Wenn Einheitsgröße nicht für alle passt
Die Studie betrachtete auch so genannte „tumor-agnostische“ Marker, die in vielen Krebsarten wirken sollen. Ein zentrales Beispiel ist die Tumormutationslast (TMB), eine Zählung, wie viele DNA-Veränderungen ein Tumor aufweist. Patienten mit sehr hoher TMB – insbesondere 20 oder mehr Mutationen pro Million DNA-Basen – sprachen tendenziell besser an und lebten länger nach einer Behandlung mit dem Immuntherapeutikum Pembrolizumab, unabhängig von einem anderen Marker namens Mikrosatelliteninstabilität. Es gab jedoch auffällige Ausnahmen. Bei einem seltenen Hautkrebs, bekannt als extramammäres Paget-Krankheit, zeigten selbst TMB-hohe Tumoren Resistenzen gegen Pembrolizumab, und die Patienten schnitten schlechter ab, was davor warnt, dass ein „universeller“ Marker in bestimmten Kontexten versagen kann. Das Team zeigte außerdem, dass nicht alle DNA-Fusionen, die NTRK-Gene betreffen, gleichermaßen gut auf TRK-blockierende Medikamente ansprechen, und dass einige Patienten, deren ältere, engere Tests wichtige Mutationen übersehen hatten, dennoch profitierten, wenn diese später durch CGP entdeckt wurden. 
Was das für Patienten und Ärztinnen bedeutet
Für Menschen mit fortgeschrittenem Krebs bietet diese Studie sowohl Hoffnung als auch Realismus. CGP hilft deutlich dabei, Patienten in Gruppen mit besseren oder schlechteren Aussichten einzuordnen und kann potente Behandlungsoptionen aufdecken, insbesondere bei bestimmten Tumoren und bei solchen mit sehr mutationreichen Tumoren. Gleichzeitig erhalten die meisten Patienten mit „behandelbaren“ Befunden dennoch kein passendes Medikament, wegen Beschränkungen bei Zulassungen, Studienzugang und Gesundheitszustand. Die Botschaft lautet: Breite DNA-Tests sind ein wertvolles Werkzeug – ihr echter Nutzen hängt jedoch davon ab, dass die passenden Medikamente, Studien und Versorgungsstrukturen vorhanden sind, um auf die Testergebnisse zu reagieren.
Zitation: Saito, Y., Horie, S., Kogure, Y. et al. Real-world clinical utility of comprehensive genomic profiling in advanced solid tumors. Nat Med 32, 690–701 (2026). https://doi.org/10.1038/s41591-025-04086-8
Schlüsselwörter: präzisionsonkologie, genomische Analyse, tumormutationslast, zielgerichtete Therapie, Immuntherapie