Clear Sky Science · de
Stillstand des Zellzyklus verbessert die Effektorfunktion von CD8+-T-Zellen durch Verstärkung des Glukosestoffwechsels und IL‑2‑Signalgebung
Krebsbekämpfende Zellen auf Pause setzen
Die meisten Krebsmedikamente, die die Zellteilung stoppen, sind auf Tumoren ausgerichtet, beeinflussen aber auch die vordersten Verteidiger des Immunsystems – CD8+-T‑Zellen. Diese Studie stellt eine unerwartete Frage: Könnte ein kurzer Stopp dieser Killer‑T‑Zellen sie tatsächlich besser im Aufspüren von Tumoren machen? Die Antwort, gewonnen aus Mausmodellen, menschlichen Zellen und Patientenproben, lautet: Ein gut getimter „Stopp“ kann diese Zellen für einen stärkeren, länger anhaltenden Antikrebsangriff aufladen.
Eine kurze Pause vor dem Angriff
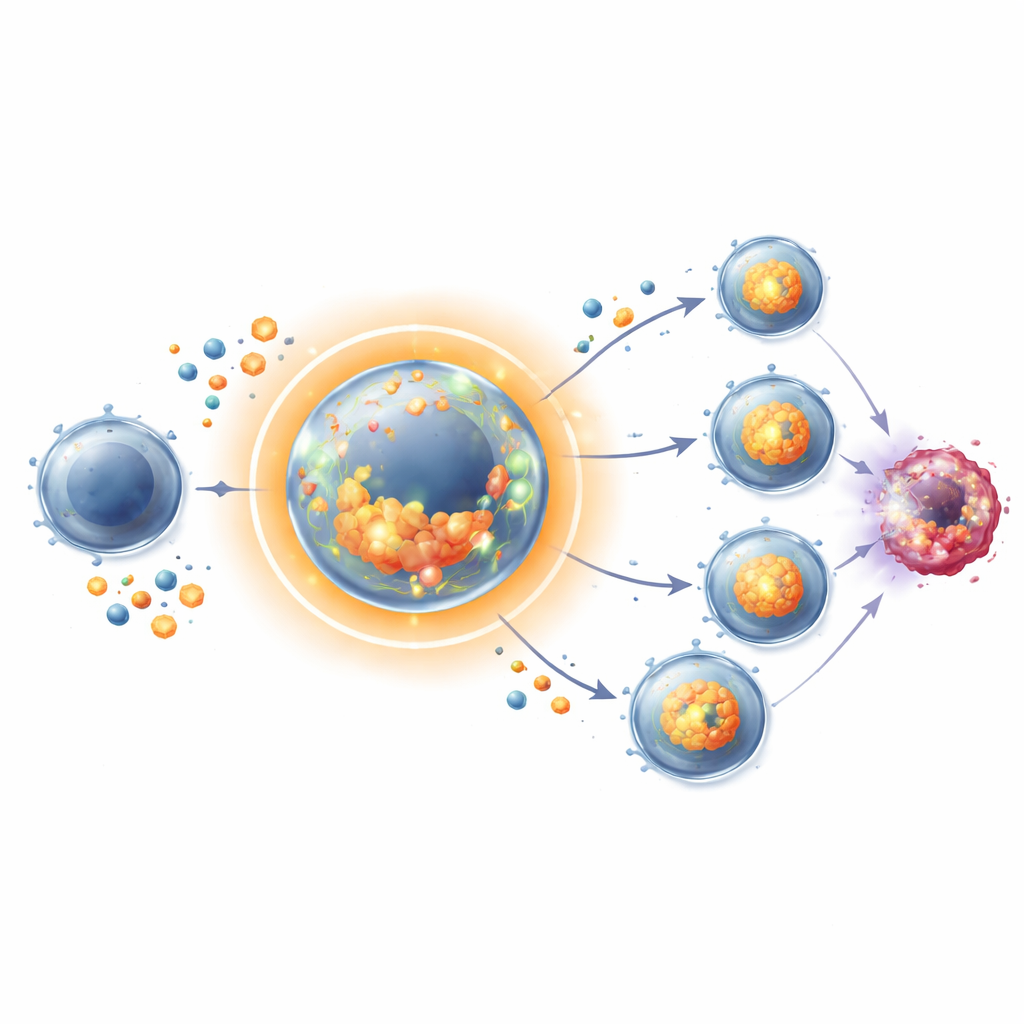
Wenn CD8+-T‑Zellen erstmals Krebs‑ oder Virus‑Signale erkennen, durchlaufen sie normalerweise rasch Teilungsrunden und reifen gleichzeitig zu effizienten Killern heran. Die Forschenden verwendeten gängige Zellzyklus‑blockierende Wirkstoffe wie Hydroxyurea und CDK4/6‑Inhibitoren, um diese beiden Prozesse vorübergehend zu entkoppeln: Die Zellen konnten aktiviert werden und mit der Differenzierung beginnen, ihre Teilung wurde jedoch kurz angehalten. Überraschenderweise wurden diese arretierten T‑Zellen nicht erschöpft oder funktionsunfähig. Stattdessen teilten sie sich nach Absetzen des Medikaments schneller und erreichten höhere Zahlen als nie pausierte T‑Zellen, sowohl in Kulturversuchen als auch bei geimpften Mäusen. Effektorfunktionen – etwa die Produktion toxischer Moleküle, die Krebszellen abtöten – blieben erhalten oder wurden nach Freigabe sogar verstärkt.
Vorratsbildung bei ruhenden Kriegern
Um zu verstehen, wie eine nicht teilende T‑Zelle später ihr kontinuierlich zellteilendes Gegenüber überholen konnte, untersuchte das Team ihre interne Chemie. Während der Arrestphase verhielten sich diese T‑Zellen wie Athleten, die vor einem Wettkampf Kohlenhydrate auftanken. Sie erhöhten die Zahl der Transporter für Glukose und Aminosäuren, häuften Zucker an und legten Glykogenspeicher an – Reservestärke. Gleichzeitig wurden Enzyme der Glykolyse, des schnellen Zuckerabbaus zur Energiegewinnung, hochreguliert, und Mitochondrien‑ sowie Cholesterinstoffwechsel, wichtig für die Membranbildung, wurden gesteigert. Im Kern gaben die Zellen während des Teilungsstopps keine Energie für Proliferation aus, sondern füllten stillschweigend ihre Tanks und rüsteten ihre Kraftwerke auf. Nach Aufhebung der Blockade verbrannten sie diese Reserven schnell, um intensive Proliferation zu ermöglichen.
Ein selbst erzeugtes Wachstumssignal
Der angehäufte Brennstoff allein erklärte den Schub nicht vollständig. Die pausierten T‑Zellen steigerten außerdem die Produktion von Interleukin‑2 (IL‑2), einem starken Wachstumsfaktor des Immunsystems, den T‑Zellen sowohl sezernieren als auch selbst wahrnehmen können. Während des Arrests produzierten viele Zellen hohe Mengen an IL‑2 und zeigten mehr seines Rezeptors, wodurch sie sehr empfindlich gegenüber ihrem eigenen Signal wurden. Downstream‑Signalwege mit dem STAT5‑Protein wurden nach Freigabe stark aktiviert und unterstützten eine kräftige Teilung, selbst wenn ein wichtiger Wachstumsregulator, der mTORC1‑Weg, teilweise blockiert war. Genetische und medikamentöse Experimente zeigten, dass das Entfernen von IL‑2 diese verstärkte Proliferation stark einschränkte, während das Wiederzugeben von IL‑2 sie wiederherstellte. Der Stopp prägt somit einen erinnerungsähnlichen Zustand: metabolisch vorbereitete Zellen, die darauf programmiert sind, explosionsartig auf eigene Wachstumssignale zu reagieren.
Bessere Tumorkontrolle und Kombinationsstrategien
Der eigentliche Prüfstein war, ob diese Strategie die Krebsbekämpfung verbessert. In mehreren Maus‑Tumormodellen führte eine kurzfristige Behandlung mit zellzyklusblockierenden Wirkstoffen zu einer Zunahme und höheren Aktivität metabolisch vorbereiteter CD8+-T‑Zellen im Blut, in Lymphknoten und innerhalb von Tumoren. Diese Zellen wiesen eine höhere Glukoseaufnahme und erhöhte Marker des Cholesterin‑ und Energiestoffwechsels auf. Tumorspezifische T‑Zellen expandierten nach Absetzen des Medikaments stärker und exprimierten Marker, die mit effektiver Tumorkillerfunktion assoziiert sind. Die kurze Arrestphase ging synergistisch mit mehreren Immuntherapieansätzen einher: adoptiv übertragene, mit Hydroxyurea vorbehandelte T‑Zellen eliminierten Tumoren effizienter; die Kombination von transientem Arrest mit PD‑L1‑Checkpoint‑Blockade verzögerte das Tumorwachstum und verlängerte das Überleben; und die Kopplung einer therapeutischen Krebsimpfung mit Arrest verbesserte die Ergebnisse deutlich. Frühe klinische Biopsiedaten von Frauen, die Ribociclib plus Hormontherapie gegen Brustkrebs erhielten, deuteten auf einen ähnlichen metabolischen Schub in tumorinfiltrierenden CD8+-T‑Zellen hin.
Einen Chemotherapie‑Nebenwirkungsvorteil nutzen
Insgesamt zeigt die Studie, dass ein vorübergehender Teilungsstopp von einer Schwäche in ein Merkmal für krebsbekämpfende T‑Zellen verwandelt werden kann. Durch das richtige Timing legen diese Zellen Nährstoffe an, erhöhen ihre metabolische Leistungsfähigkeit und umgeben sich mit eigenen Wachstumssignalen. Nach Freigabe expandieren sie rasch und greifen Tumoren effektiver an, besonders in Kombination mit bestehenden Immuntherapien. Für Patientinnen und Patienten deutet diese Arbeit darauf hin, dass die sorgfältig getimte Anwendung zellzyklushemmender Medikamente nicht nur dazu dienen könnte, Tumoren zu schädigen, sondern auch das Immunsystem so zu trainieren, dass es diese länger und stärker bekämpft.
Zitation: van Haften, F.J., van der Sluis, T.C., Hepp, H.S. et al. Cell cycle arrest enhances CD8+ T cell effector function by potentiating glucose metabolism and IL-2 signaling. Nat Immunol 27, 463–475 (2026). https://doi.org/10.1038/s41590-025-02407-0
Schlüsselwörter: CD8 T‑Zellen, Stillstand des Zellzyklus, Krebsimmuntherapie, T‑Zell‑Stoffwechsel, Interleukin‑2