Clear Sky Science · de
Von der Mikrobiota induzierte T‑Zell‑Plastizität ermöglicht immunvermittelte Tumorkontrolle
Wie freundliche Darmkeime bei der Krebsbekämpfung helfen könnten
Die Krebsimmuntherapie hat die Behandlung vieler Patientinnen und Patienten revolutioniert, doch nur ein Teil erlebt, dass sich Tumore zurückbilden und dauerhaft ausbleiben. Diese Studie stellt eine scheinbar einfache Frage mit großen Folgen: Können bestimmte Darmbakterien Immunzellen so „trainieren“, dass Checkpoint‑blocker wie Anti‑PD‑1 besser wirken? Indem die Autoren die Reise von Immunzellen vom Dünndarm zu Tumoren bei Mäusen verfolgen, decken sie eine direkte, überprüfbare Verbindung zwischen einem einzelnen Darmmikroben und erfolgreicher Tumorkontrolle auf.
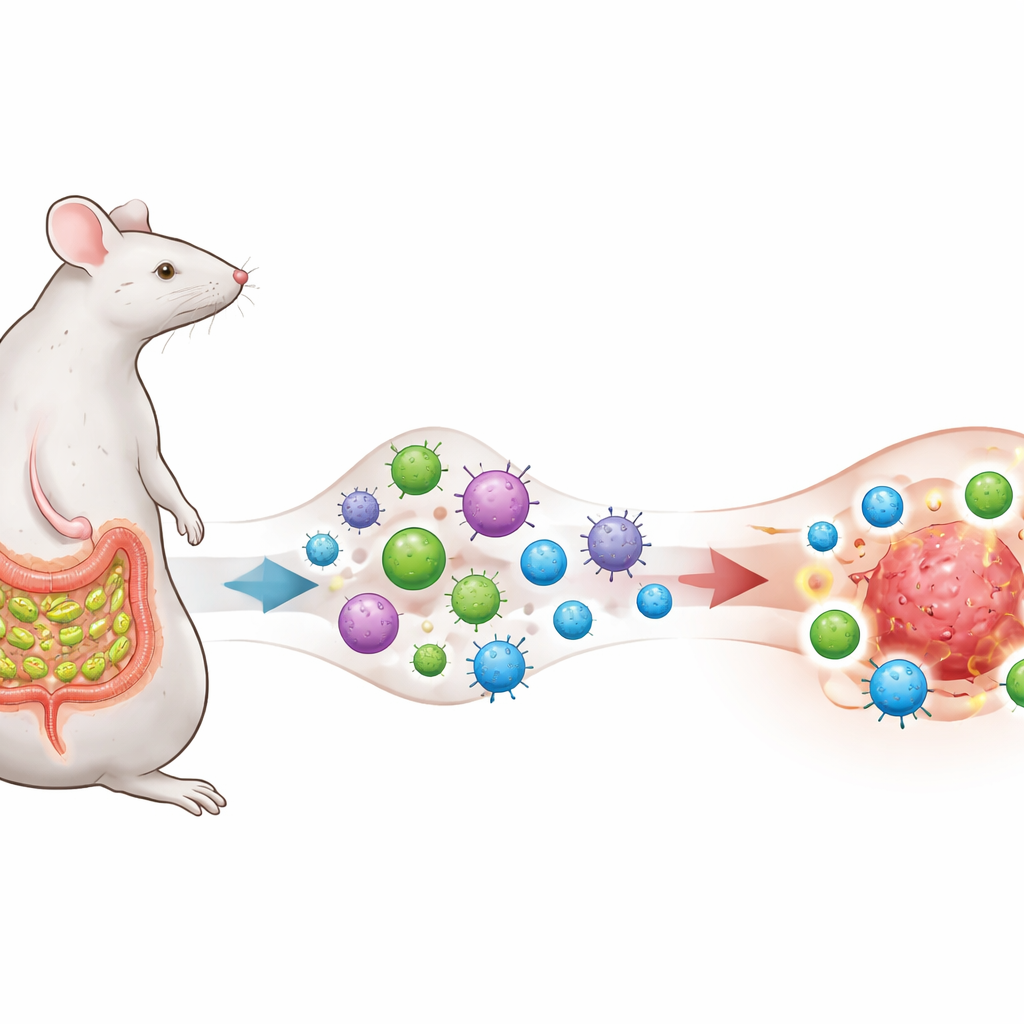
Ein Mikrobenstamm, der das Immunsystem schult
Die Forschenden konzentrieren sich auf ein Darmbakterium namens segmentierte filamentöse Bakterien (SFB), das dafür bekannt ist, nahe der Schleimhaut des Dünndarms bei Mäusen zu leben und eine starke, normalerweise auf Homöostase ausgerichtete T‑Helfer‑17 (TH17)‑Antwort auszulösen. Sie bringen Melanom-, Lungen‑ und Kolonkrebzellen dazu, ein Proteinfragment zu präsentieren, das auch in SFB vorkommt, und schaffen so eine bewusste „Antigen‑Überlappung“ zwischen dem Mikrobenstamm und den Tumoren. Die Mäuse bleiben entweder frei von SFB oder werden damit besiedelt, und alle erhalten eine Anti‑PD‑1‑Therapie, einen weit verbreiteten Checkpoint‑blockierenden Antikörper, der die Bremsen der T‑Zellen lösen soll.
Darmgeschulte Zellen verwandeln Tumore von kalt zu heiß
Allein wirkt die Anti‑PD‑1‑Behandlung oder SFB allein kaum wachstumshemmend auf die Tumore. Tragen die Tumore jedoch das aus SFB stammende Antigen und sind die Mäuse mit SFB kolonisiert, wird Anti‑PD‑1 plötzlich hochwirksam: Tumore schrumpfen, das Überleben verbessert sich, und überlebende Tiere weisen bei einer späteren Tumor‑Wiederherausforderung ohne zusätzliche Therapie Abwehr auf, was auf eine dauerhafte Immun‑Gedächtnisbildung hindeutet. In diesen erfolgreichen Mäusen füllen aggressive CD8‑„Killer“‑T‑Zellen, die Interferon‑γ und andere toxische Moleküle produzieren, den Tumor, während unterdrückende regulatorische T‑Zellen einen geringeren Anteil der Immunpopulation ausmachen. Kurz: Die lokale Umgebung des Tumors wandelt sich von relativ „kalt“ und unempfänglich zu „heiß“ und entzündet.
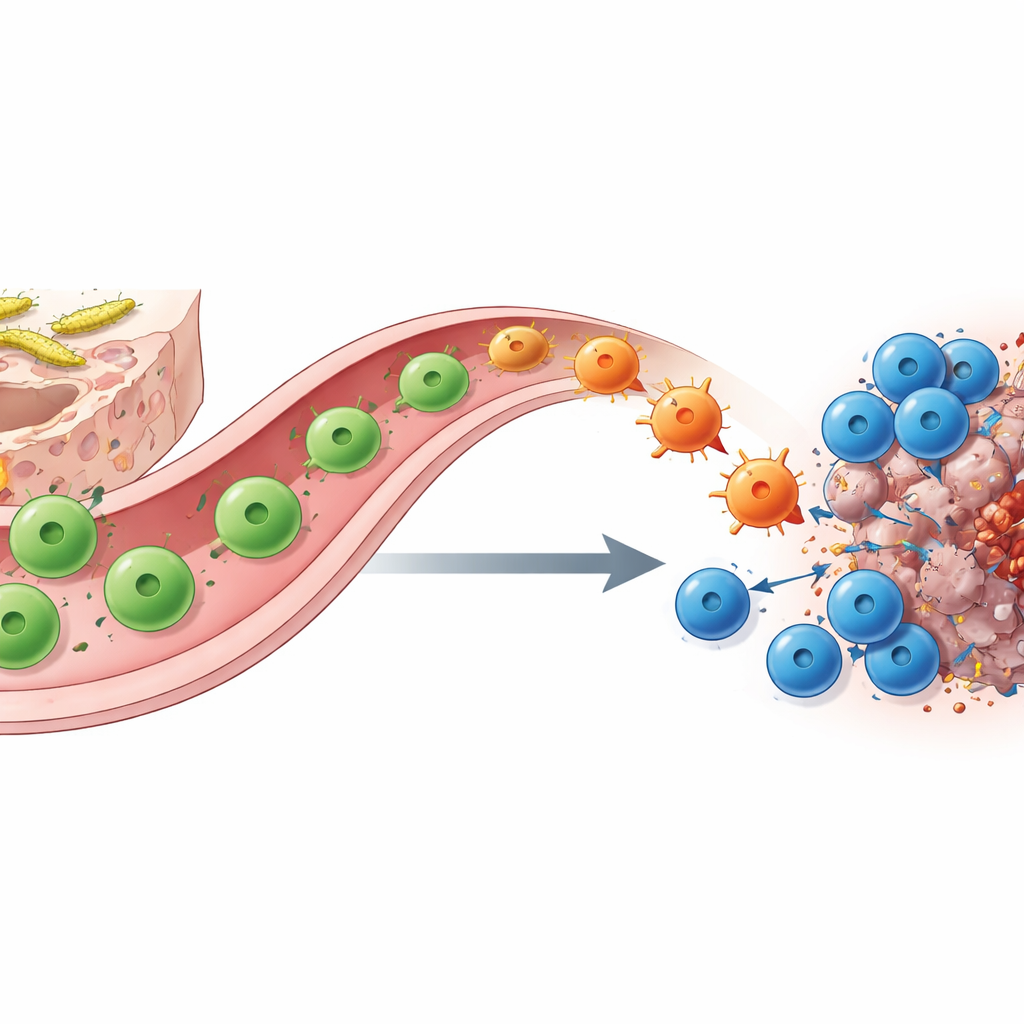
Formwandelnde Helfer‑T‑Zellen überbrücken Darm und Tumor
Wie bewirkt die SFB‑Besiedlung diesen Wandel? Mit molekularem Barcoding, Einzelzellsequenzierung und geschickter genetischer Rückverfolgung zeigen die Autoren, dass die Schlüsselfiguren SFB‑spezifische CD4‑Helfer‑T‑Zellen sind. Im Dünndarm beginnen diese Zellen als TH17‑Zellen, die die Barrierefunktion unterstützen und normalerweise das Molekül IL‑17A produzieren. Begegnen sie unter Checkpoint‑Blockade im Tumor dem passenden Antigen, wandern sie aus dem Darm zum Krebsherd und „spezialisieren“ sich neu zu TH1‑ähnlichen Zellen, die stattdessen große Mengen Interferon‑γ und TNF ausschütten. Diese umgewandelten „Ex‑TH17“‑Zellen fördern die Antigenpräsentation und sezernieren chemische Lockstoffe, die CD8‑Killer‑T‑Zellen anziehen und stärken. Entfernt man entweder Helfer‑ oder Killer‑T‑Zellen oder löscht genetisch die IL‑17A‑Linienzellen, die als Vorläufer dienen, fällt der Nutzen von Anti‑PD‑1 weitgehend weg, was ihre Zusammenarbeit unterstreicht.
Nicht alle Mikroben geben hilfreiche Anweisungen
Um zu prüfen, ob jedes Darmbakterium mit überlappenden Antigenen genügt, wiederholt das Team das Experiment mit einem anderen Kommensalen, Helicobacter hepaticus. Dieser Organismus löst ebenfalls starke T‑Zell‑Antworten aus, weitet aber überwiegend regulatorische Zelltypen aus, die Entzündungen dämpfen. Wenn Tumore so verändert sind, dass sie ein H. hepaticus‑Antigen präsentieren, und Mäuse mit diesem Bakterium besiedelt werden, verbessert Anti‑PD‑1 die Situation nicht. Zwar wandern viele H. hepaticus‑spezifische Helfer‑T‑Zellen in den Tumor, doch behalten sie einen regulatorischen Charakter und produzieren wenig Interferon‑γ, sodass sie die Killer‑T‑Zellen nicht aktivieren. Dieser Kontrast zeigt, dass die Qualität und Plastizität mikrobeninduzierter T‑Zell‑Programme — nicht nur die Antigenübereinstimmung — darüber entscheiden, ob die Mikrobiota die Krebsimmuntherapie unterstützt oder behindert.
Was das für die künftige Krebsbehandlung bedeuten könnte
Insgesamt liefert die Arbeit einen direkten Tierbeleg dafür, dass ein definiertes Darmbakterium Helfer‑T‑Zellen im Darm vortrainieren, sie zu Antigen‑teilenden Tumoren schicken und diese unter Checkpoint‑Blockade dazu bringen kann, ihre Rolle zu wechseln und zu potenten tumorbekämpfenden Zellen zu werden. Indem die Studie diese Darm‑zu‑Tumor‑Schleife klärt, legt sie nahe, dass sorgfältig ausgewählte oder gentechnisch veränderte Mikroben eines Tages zusammen mit Immuntherapien eingesetzt werden könnten, um bei mehr Patientinnen und Patienten Tumore in behandelbare, entzündete Ziele zu verwandeln — vorausgesetzt, jene Mikroben fördern die richtige Art flexibler, pro‑inflammatorischer T‑Zell‑Antworten und nicht eine beruhigende, regulatorische.»
Zitation: Najar, T.A., Hao, Y., Hao, Y. et al. Microbiota-induced T cell plasticity enables immune-mediated tumour control. Nature 651, 201–210 (2026). https://doi.org/10.1038/s41586-025-09913-z
Schlüsselwörter: Darmmikrobiota, Krebsimmuntherapie, T‑Zell‑Plastizität, Checkpoint‑Blockade, Tumormikroumgebung