Clear Sky Science · de
Wirtsfaktoren bestimmen Veränderungen des Darmmikrobioms bei chronischer Nierenerkrankung stärker als die Nierenfunktion
Warum Darmmikroben für die Nierengesundheit wichtig sind
Menschen mit chronischer Nierenerkrankung hören oft, dass ihre "Werte" sich verschlechtern; weniger Beachtung findet jedoch ein anderer, verborgener Akteur: die Billionen von Mikroben im Darm. Diese Studie stellt eine scheinbar einfache, aber weitreichende Frage: Werden Veränderungen der Darmbakterien hauptsächlich von den geschädigten Nieren selbst verursacht oder von alltäglichen Faktoren wie Ernährung, Medikamenten und der Geschwindigkeit, mit der Nahrung den Darm passiert? Die Antwort könnte beeinflussen, wie wir verhindern, dass schädliche Toxine ins Blut gelangen, und wie Ärztinnen und Ärzte lebensstilbasierte Behandlungsansätze besser gestalten.
Die Studie und wer teilnahm
Die Forschenden begleiteten 130 Erwachsene in Belgien: Personen mit verschiedenen Stadien chronischer Nierenerkrankung, eine kleine Gruppe unter Peritonealdialyse und Menschen ohne Nierenprobleme. Sie sammelten Stuhl- und Blutproben, bestimmten zahlreiche Blutchemikalien und erfassten sorgfältig Medikamenteneinnahme sowie Anzeichen von Darmentzündung. Statt nur die relativen Anteile von Mikroben zu betrachten, verwendeten sie einen fortgeschritteneren Ansatz, der die absolute Zahl bakterieller Zellen und die von ihnen getragenen Gene schätzt. Außerdem verglichen sie ihre Ergebnisse mit Daten von über 4.000 Personen aus anderen Studien, um zu prüfen, ob vorgeschlagene „Nierenerkrankungs-Mikroben“ über verschiedene Gruppen hinweg wirklich konsistent sind.
Langsame Verdauung und Medikamente überwiegen gegenüber Nierenfunktion
Eines der deutlichsten Signale stammte überhaupt nicht von den Nieren, sondern vom eigenen Rhythmus des Darms. Menschen mit trockenerem Stuhl—ein Hinweis auf langsamere Passage der Nahrung durch den Darm—hatten tendenziell ein Mikrobiom, das von Bakterien dominiert wurde, die sich eher von Protein als von pflanzlichen Fasern ernähren. Dieser Wandel, von "zuckerliebender" zu "proteinliebender" Fermentation, hing stärker mit der Transitzeit und der Stuhlfeuchte zusammen als mit der Filtrationsrate der Nieren selbst. Auch Medikamente, etwa Präparate gegen Diabetes, Blutverdünner und bestimmte Psychopharmaka, erklärten einen beträchtlichen Anteil der Unterschiede in den Darmgemeinschaften. Mit anderen Worten: Wie schnell Nahrung den Darm passiert und welche Pillen Menschen einnehmen, war oft wichtiger als die Funktionsfähigkeit ihrer Nieren.
Ein besonderes Darmmuster bei Dialysepatienten
Patientinnen und Patienten unter Peritonealdialyse zeigten ein besonders gestörtes Darmökosystem. Sie trugen deutlich häufiger ein aus früheren Studien bekanntes Gemeinschaftsmuster, das mit Entzündung und Dysbalance des Darms verbunden ist. Diese Patientengruppe wies höhere Werte von Calprotectin, einem Marker für Darmentzündung, und insgesamt weniger verschiedene Bakterienarten auf. Die Ergebnisse deuten darauf hin, dass Nierenersatztherapie zusammen mit der in der Regel hohen Medikamentenlast den Darm in einen stärker entzündeten und weniger diversifizierten Zustand drängen kann, der sich von dem in früheren Stadien der Nierenerkrankung unterscheidet.
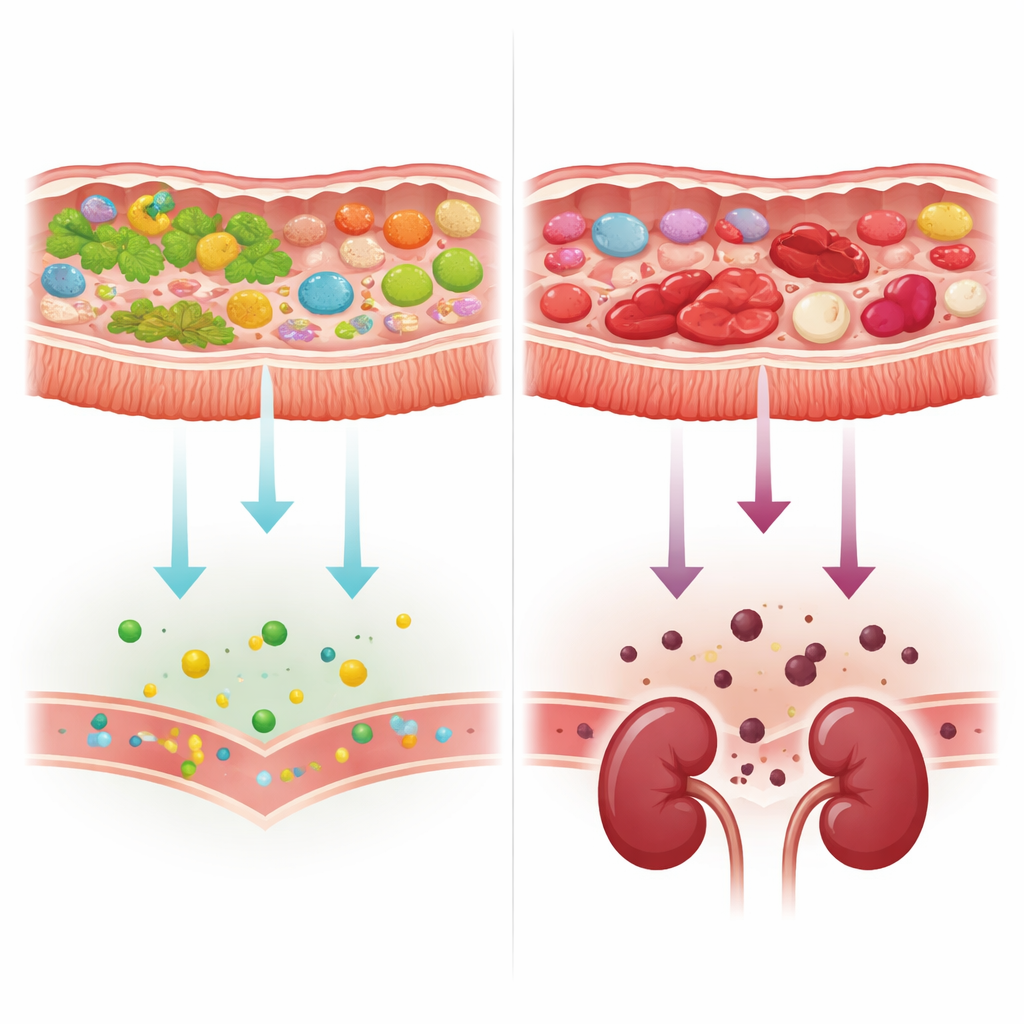
Von pflanzlicher Nahrung zu Protein und Toxinproduktion
Mit dem Fortschreiten der Nierenerkrankung veränderte sich das Spektrum mikrobieller Gene in den Stuhlproben. Mikroben verloren nach und nach Werkzeuge zum Abbau pflanzlicher Kohlenhydrate und zeigten verhältnismäßig mehr Mechanismen zum Umgang mit tierischen Komponenten und Proteinen. Gleichzeitig wurden Gene, die an der Bildung zweier wichtiger darmbasierter Vorläufer von nierenspezifischen Toxinen—p-Cresol und Indol—beteiligt sind, bei Menschen mit schlechterer Nierenfunktion häufiger. Ein enger Kreis von Bakterien, insbesondere bestimmte Stämme von Escherichia coli und eine Alistipes-Art, trug viele dieser Gene, während eine typischerweise vorteilhafte Art, Bifidobacterium adolescentis, bei Personen mit besserer Nierenfunktion häufiger auftrat und diese toxinerzeugenden Wege nicht aufwies. Als die Forschenden jedoch einen einfachen genetischen Marker der Ernährung—das Verhältnis von pflanzen- versus tierbezogenen kohlenhydratverarbeitenden Enzymen—berücksichtigen, verschwand der scheinbare Zusammenhang zwischen Nierenfunktion und toxinbezogenen Wegen weitgehend und verwies damit zurück auf Essgewohnheiten und Darmbedingungen als die treibenden Faktoren.
Neuüberdenken von „Nieren-Mikrobiom“-Markern
In den letzten zehn Jahren berichteten viele kleine Studien über bestimmte Bakterienarten als Kennzeichen chronischer Nierenerkrankung. Als dieses Team 24 dieser vorgeschlagenen Marker systematisch in den eigenen Daten und über 11 Studien hinweg erneut untersuchte, ließen sich die meisten Assoziationen nicht zuverlässig reproduzieren. Sobald sie Stuhlfeuchte und andere Wirtsfaktoren kontrollierten, blieben nur drei Bakterienarten konsistent mit der Nierenfiltrationsrate verbunden, und keine sagte voraus, bei welchen Patientinnen und Patienten die Nierenfunktion in vier Jahren schneller abnehmen würde. Das deutet darauf hin, dass frühere Arbeiten die Bedeutung einzelner „schlechter“ oder „guter“ Bakterien möglicherweise überschätzt haben, indem sie vernachlässigten, wie stark das Mikrobiom durch Ernährung, Medikamente und Darmtransit geprägt wird.
Was das für Patientinnen, Patienten und die Versorgung bedeutet
Die Autorinnen und Autoren kommen zu dem Schluss, dass viele der im Darm bei chronischer Nierenerkrankung beobachteten Veränderungen nicht direkte Fingerabdrücke versagender Nieren sind, sondern Nebenwirkungen langsamerer Darmpassage, veränderter Ernährung und intensiver Medikamentennutzung. Diese Bedingungen begünstigen Mikroben, die Protein verwerten und mehr Vorläufer urämischer Toxine produzieren, die sich im Blut anreichern können, wenn die Nieren bereits geschwächt sind. Für Betroffene bedeutet das, dass Strategien, die den Stuhl weicher machen, die Darmtransitzeit verkürzen und die Zufuhr pflanzenbasierter Ballaststoffe erhöhen, genauso wichtig sein könnten wie das gezielte Eingreifen gegen einzelne Mikroben. Statt einem einzigen „Nierenerkrankungs-Mikrobiom“ hinterherzujagen, könnte die künftige Versorgung darauf abzielen, das Gleichgewicht zwischen Faserfermentation und Proteinabbau im Darm wiederherzustellen und so die toxische Belastung für gefährdete Nieren zu verringern.
Zitation: Krukowski, H., Valkenburg, S., Vich Vila, A. et al. Host factors dictate gut microbiome alterations in chronic kidney disease more strongly than kidney function. Nat Microbiol 11, 664–677 (2026). https://doi.org/10.1038/s41564-026-02259-w
Schlüsselwörter: chronische Nierenerkrankung, Darmmikrobiom, intestinaler Transitzeit, pflanzliche Ballaststoffe, urämische Toxine