Clear Sky Science · de
Überwindung der vaskulär-nischenvermittelten TKI-Resistenz bei akuter myeloischer Leukämie durch Hemmung von miR-126
Warum das für Krebspatienten wichtig ist
Die akute myeloische Leukämie (AML) zählt zu den aggressivsten Blutkrebserkrankungen, und selbst mit modernen zielgerichteten Medikamenten kommt es bei vielen Patienten zu Rückfällen. Die Studie stellt eine auf den ersten Blick einfache, aber folgenreiche Frage: Liegt ein Teil des Problems nicht nur in den Krebszellen selbst, sondern auch in der „Nachbarschaft“, in der sie im Knochenmark leben? Anhand eines detaillierten computergestützten Modells, das auf Labordaten basiert, untersuchen die Autoren, wie winzige Blutgefäße Leukämie-Stammzellen vor Medikamenten schützen können — und wie die Blockade eines einzigen kleinen RNA-Signals diesen Schutz aufheben könnte.
Das verborgene Versteck im Knochenmark
AML entsteht im Knochenmark, wo bösartige Blasten die normale Blutbildung verdrängen. In diesem Gewimmel verbirgt sich eine kleinere Population von Leukämie-Stammzellen, die sich selbst erneuern und Behandlungen überdauern können und so Rückfälle verursachen. Diese Stammzellen treiben nicht frei im Mark umher; sie nisten sich in spezialisierten Nischen um kleine Arterien und Kapillaren ein, die zusammen als vaskuläre Nische bezeichnet werden. Die Studie konzentriert sich auf Patienten, deren Leukämiezellen FLT3-ITD-Mutationen tragen, die mit Tyrosinkinase-Inhibitoren (TKIs) behandelt werden. Obwohl diese Medikamente die Tumorlast stark reduzieren können, treten bei vielen Patienten dennoch Rückfälle auf, was darauf hindeutet, dass einige Zellen verborgen oder geschützt werden.
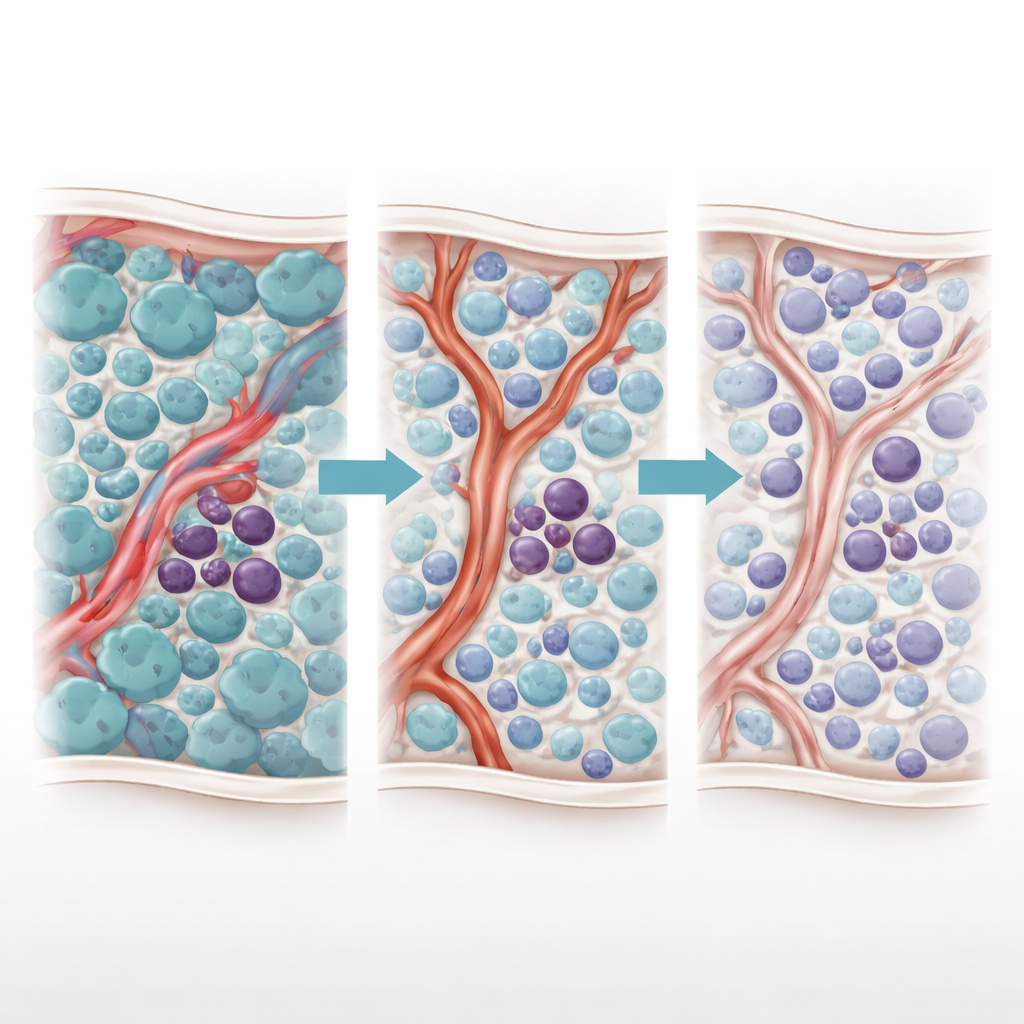
Eine zweigleisige Therapiewirkung
Die Autoren haben zuvor ein rätselhaftes „Janus-Phänomen“ beschrieben — eine doppelseitige Reaktion auf TKI-Therapie. Während TKIs schnell teilende Blasten abtöten, fällt der Spiegel eines entzündlichen Moleküls, TNF-α. Dieser Rückgang erlaubt es unerwartet den benachbarten Gefäßzellen, die Produktion einer kleinen regulatorischen RNA namens miR-126 hochzufahren. miR-126 wird von Endothelzellen auf Leukämie-Stammzellen übertragen und drängt diese in einen ruhenden, nicht teilenden Zustand, der sie hochgradig medikamentenresistent macht. Mit anderen Worten: Gerade die Behandlung, die die meisten Krebszellen beseitigt, verändert das Knochenmark so, dass die gefährlichsten Zellen geschützt werden.
Aufbau eines virtuellen Knochenmarks
Um diese Dynamik zu entwirren, erstellte das Team ein agentenbasiertes Rechenmodell des AML-Knochenmarks. Jeder wichtige Akteur — Blasten, Leukämie-Stammzellen und Endothelzellen, die Gefäße auskleiden — wird als individueller „Agent“ dargestellt, der biologisch informierten Regeln folgt. Diffundierende Moleküle wie TNF-α, miR-126, der TKI AC220 und ein miR-126-blockierendes Medikament namens miRisten verbreiten sich durch das simulierte Gewebe. Das Modell wurde mit Maus-Bildgebungsdaten kalibriert, die reale Gefäßmuster abbilden, einschließlich Gebieten mit hoher oder geringer Präsenz von miR-126-produzierenden Gefäßen. In Simulationen reproduzierte die standardmäßige TKI-Behandlung zuverlässig den Janus-Effekt: Blasten nahmen ab, TNF-α sank, miR-126 aus Gefäßen stieg, Stammzellen zogen sich in schützende Nischen zurück und die Erkrankung brach später wieder aus.
Den Schutz mit präzisem Timing ausschalten
Mit diesem virtuellen System testeten die Forscher Wege, den Teufelskreis zu durchbrechen. Einfaches Hinzufügen von miRisten gleichzeitig mit dem TKI half zwar, heilte das Modell aber selten. Eine strategischere Vorgehensweise war wirksamer: eine kurze „Vorbehandlung“ allein mit miRisten, um das vaskuläre miR-126 zu dämpfen, gefolgt von entweder TKI allein oder der fortgesetzten Kombinationstherapie. Über viele simulierte Gefäßkonfigurationen hinweg führten bereits wenige Tage miRisten-Vorbehandlung vor Beginn von AC220 zu einer dramatischen Reduktion oder Eliminierung von Rückfällen bei gleichzeitig begrenzter Gesamtexposition gegenüber Medikamenten. Das Modell zeigte außerdem, dass der Abstand, in dem Leukämie-Stammzellen zu Blutgefäßen sitzen, ihren Schicksal stark beeinflusst — Zellen, die direkt an Gefäßen liegen, erhalten den größten Schutz, sofern miR-126 nicht blockiert wird.
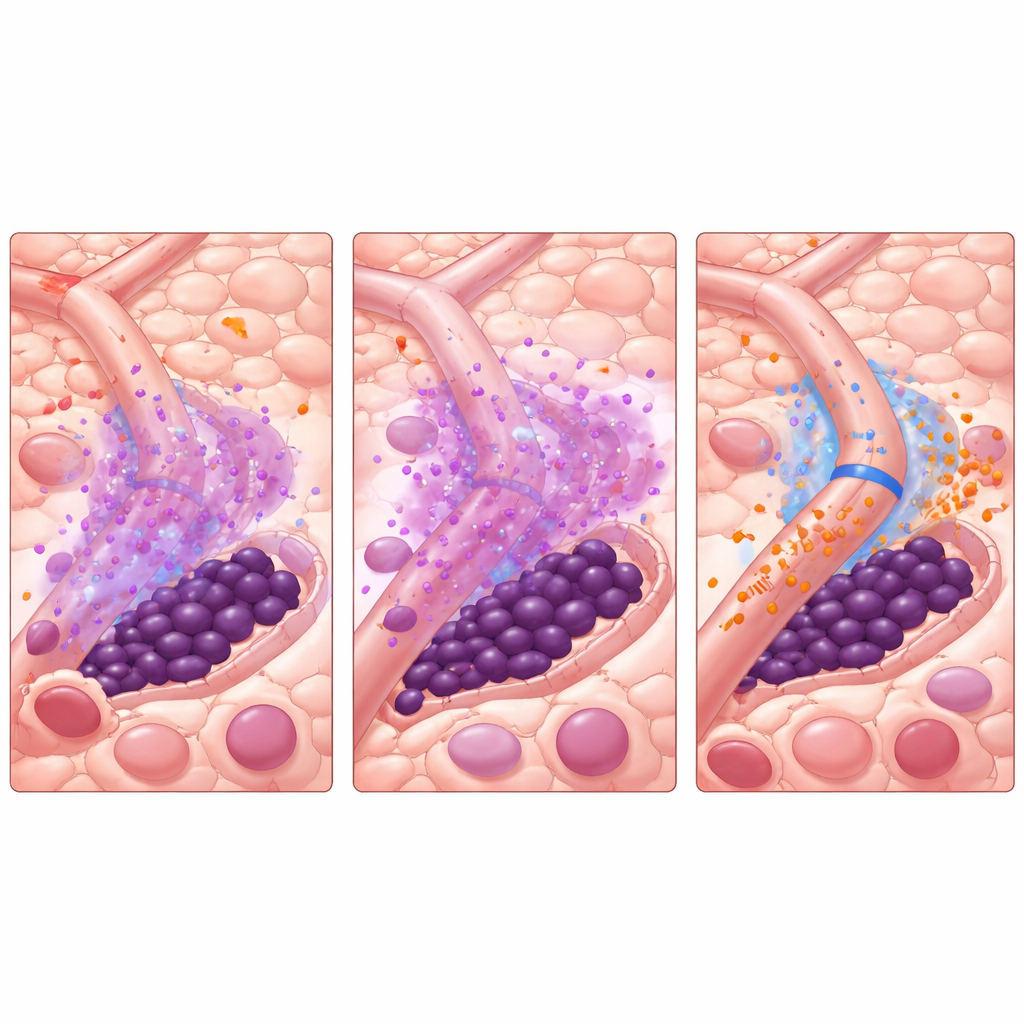
Was das für die zukünftige Versorgung bedeuten könnte
Einfach ausgedrückt legt die Studie nahe, dass einige Leukämie-Stammzellen nicht überleben, weil TKIs unwirksam sind, sondern weil die kleinen Blutgefäße im Knochenmark während der Behandlung vorübergehend in einen „Schutzmodus“ wechseln. Indem man ein einzelnes Signal, miR-126, kurz vor der TKI-Gabe ausschaltet, könnte man diesen Schutz entfernen, Stammzellen aus ihrem Versteck zwingen und sie für vorhandene Medikamente verwundbar machen. Obwohl diese Arbeit auf computergestützten Simulationen basiert, die an Labordaten gekoppelt sind — noch nicht an klinischen Studien — bietet sie eine konkrete Strategie: ein auf die Mikroumgebung zielendes Medikament zeitlich kurz vor und während der Standardtherapie einzusetzen. Sollte dies validiert werden, könnte der Ansatz nicht nur die Ergebnisse für Menschen mit FLT3-mutierter AML verbessern, sondern auch ähnliche Taktiken bei anderen Blut- und Festkrebserkrankungen inspirieren, bei denen die Tumorumgebung das Entkommen vor der Behandlung erleichtert.
Zitation: Froid, M., Branciamore, S., Chen, Z. et al. Overcoming vascular niche–mediated TKI resistance in acute myeloid leukemia through miR-126 inhibition. npj Syst Biol Appl 12, 38 (2026). https://doi.org/10.1038/s41540-026-00675-6
Schlüsselwörter: akute myeloische Leukämie, Leukämie-Stammzellen, Knochenmark-Mikroumgebung, Resistenz gegen Tyrosinkinase-Inhibitoren, Hemmung von miR-126